Co to jest bakteryjne zapalenie opon mózgowo-rdzeniowych?
Bakteryjne zapalenie opon mózgowo-rdzeniowych to infekcja bakteryjna, która obejmuje opony mózgowo-rdzeniowe otaczające mózg i rdzeń kręgowy.
Co jest przyczyną bakteryjnego zapalenia opon mózgowo-rdzeniowych?
Przyczyną ropnego zapalenia opon mózgowo-rdzeniowych jest zakażenie bakteryjne ośrodkowego układu nerwowego, szerzące się w obrębie błon i przestrzeni płynowych otaczających mózg i rdzeń kręgowy. Zakażenia ośrodkowego układu nerwowego określa się w skrócie jako neuroinfekcję. Najczęstszą neuroinfekcją bakteryjną jest nagminne zapalenie opon mózgowo-rdzeniowych wywołane przez Gram-ujemne bakterie, dwoinki zapalenia opon (Neisseria meningitidis).
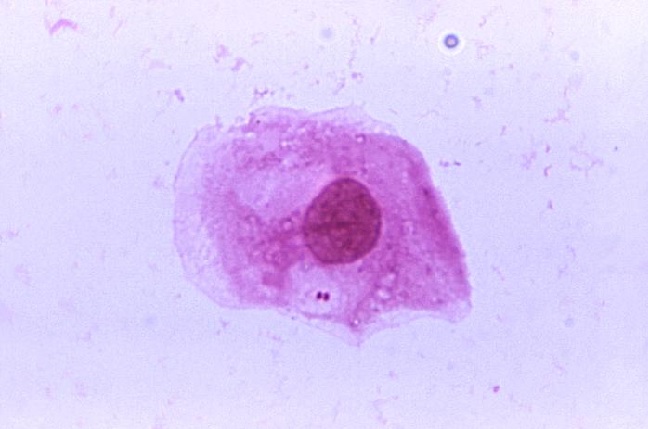
Neisseria meningitidis / Fot. CDC
Jakie bakterie są przyczyną bakteryjnego zapalenia opon mózgowo-rdzeniowych?
Etiologia bakteryjnego zapalenia opon mózgowo-rdzeniowych zależy od wieku chorego, lokalnej epidemiologii oraz współistniejących czynników sprzyjających rozwojowi choroby, do których należą na przykład obniżona odporność, brak śledziony, cukrzyca, niedożywienie i wyciek płynu mózgowo-rdzeniowego. Bakteryjne zapalenia opon mózgowo-rdzeniowych dzielimy zwykle na ropne i nieropne (aseptyczne). W Polsce u noworodków najczęstszymi bakteriami odpowiedzialnymi za rozwój bakteryjnego zapalenia opon mózgowo-rdzeniowych są paciorkowce grupy B oraz pałeczki Gram-ujemne, w tym pałeczki okrężnicy (Escherichia coli) i inne pałeczki (np. Proteus vulgaris czy Pseudomonas aeruginosa) oraz listerie (Listeria monocytogenes). W grupie dzieci po 3. miesiącu życia najważniejszymi czynnikami etiologicznymi stają się meningokoki (Neisseria meningitidis), dwoinki zapalenia płuc (Streptococcus pneumoniae), pałeczki hemofilne typu b (Haemphilus influenzae), znacznie rzadziej listerie (Listeria monocytogenes) i inne ropne bakterie. Wśród bakterii, które wywołują nieropne, „aseptyczne” zapalenie opon mózgowo-rdzeniowych, najważniejsze są borelie (Borrelia burgdorferi) odpowiedzialne za neuroboreliozę i krętki z rodzaju Leptospira, które wywołują leptospirozę. Prątki gruźlicy (Mycobacterium tuberculosis) wywołują obecnie w Polsce tylko pojedyncze przypadki nieropnego zapalenia opon mózgowo-rdzeniowych.
Jak często występują bakteryjne zapalenia opon mózgowo-rdzeniowych?
Bakteryjne, ropne zapalenia opon mózgowo-rdzeniowych są stosunkowo rzadkimi chorobami zakaźnymi. W całej Polsce zgłaszanych jest rocznie około 1000 przypadków. W 2013 roku zgłoszono ogółem 1102 przypadki bakteryjnych zapaleń opon mózgowo-rdzeniowych, wszystkich chorych hospitalizowano. Neuroinfekcje bakteryjne najczęściej występują sporadycznie lub w małych ogniskach, zwłaszcza wczesną wiosną. W pasie subsaharyjskim Afryki corocznie występują duże epidemie zapalenia opon mózgowo-rdzeniowych wywołane przez dwoinki zapalenia opon.
Jak się szerzy zapalenie opon mózgowo-rdzeniowych?
Do zakażenia opon mózgowo-rdzeniowych najczęściej dochodzi drogą krwiopochodną, poprzez wyciek z jamy nosowo-gardłowej. Zakażenie może być także pourazowe, na przykład po złamaniu kości czaszki lub operacji neurochirurgicznej, lub przeniesione przez ciągłość z ogniska zakażenia (np. zapalenia ucha środkowego, zapalenia wyrostka sutkowatego, zapalenia zatok, czyraka wargi górnej lub przedsionka nosa). Rzadko dochodzi do rozsiania drogą krwi w czasie trwania innej bakteryjnej choroby zakaźnej, na przykład zapalenia pęcherzyka żółciowego.
Kto jest źródłem choroby?
Źródłem zakażenia bakteriami, które wywołują zapalenie opon mózgowo-rdzeniowych, są chorzy lub nosiciele, zwykle rozsiewający chorobotwórcze drobnoustroje drogą kropelkową. Dwoinki zapalenia opon lub inne bakterie z przestrzeni nosowo-gardłowej dostają się do krwi, a na tej drodze do jamy czaszki. Okres wylęgania choroby jest krótki – od kilku godzin do kilku dni.
Jakie są objawy ropnego zapalenia opon mózgowo-rdzeniowych?
Objawy ropnego zapalenia opon pojawiają się nagle. Pierwszymi objawami są zwykle gorączka, dreszcze, wymioty, bóle głowy i sztywność karku. Ponadto bardzo charakterystyczne są rozdrażnienie i nadwrażliwość na bodźce: przeczulica na dotyk, nadwrażliwość na światło (światłowstręt). Zwykłe dźwięki mogą choremu wydawać się zbyt głośne i nieprzyjemne. Zdarza się również nadmierne odczuwanie zapachów. Jeżeli nie zostanie rozpoczęte odpowiednie leczenie, w kolejnych dniach występuje nasilająca się senność, która doprowadza w końcu do utraty przytomności.
Czasami, pomimo bakteryjnej etiologii ropnego zapalenia opon mózgowo-rdzeniowych na drugi, trzeci dzień choroby pojawia się rozległa opryszczka wargowa wynikająca z osłabienia odporności w czasie ciężkiej neuroinfekcji. Meningokokowemu zapaleniu opon mózgowo-rdzeniowych może towarzyszyć sepsa. Czasami zdarza się jej piorunujący przebieg, który określa się jako zespół Waterhouse’a i Friderichsena. Jest to wstrząsowa postać ciężkiej sepsy, która manifestuje się gorączką, rozwojem zespołu rozsianego krzepnięcia wewnątrznaczyniowego (DIC), wybroczynami na skórze oraz wylewami krwi do nadnerczy, co powoduje spadek ciśnienia, niewydolność krążenia i prowadzi do śmierci.
Jak się ustala rozpoznanie zapalenia opon mózgowo-rdzeniowych?
Cenne wskazówki przynosi dokładnie zebrany wywiad. Dla ropnych zapaleń opon mózgowo-rdzeniowych typowe jest nagłe wystąpienie objawów, bez poprzedzających objawów zwiastunowych. Wirusowe zapalenia opon mózgowo-rdzeniowych zwykle rozwijają się dwufazowo i są poprzedzone przez objawy prodromalne, takie jak cechy zakażenia górnych dróg oddechowych, gorączkę, złe samopoczucie czy bóle mięśni i stawów. Zapalenie opon mózgowo-rdzeniowych należy podejrzewać u każdego chorego, u którego występuje lub występowała gorączka oraz jakikolwiek objawy neurologiczne, w tym ból głowy, zaburzenia świadomości, neurologiczne objawy ogniskowe, światłowstręt, sztywność karku, przeczulica czy napad drgawek.
U chorych w podeszłym wieku objawy mogą być dyskretne i ograniczać się na przykład do zaburzeń świadomości lub zaburzeń psychicznych. W wywiadzie istotne są informacje dotyczące: czasu trwania objawów i kolejności ich występowania, jak też poprzedzających zakażeń (zwłaszcza zapalenia ucha środkowego i zapalenia zatok), urazów głowy, kontaktu z chorymi lub podróżowaniem na tereny endemiczne, współistniejących chorób, które sprzyjają zapaleniu opon (np. cukrzyca, zaburzenia odporności, brak śledziony) oraz warunków socjalnych (niedożywienie, alkoholizm, narkomania, bezdomność).
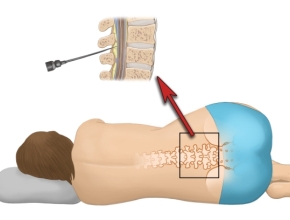
W badaniu lekarskim zwraca się szczególną uwagę na stan ogólny, zaburzenia świadomości oraz ocenę czynności życiowych. Trzeba też zmierzyć ciśnienie tętnicze i akcję serca, zwracając uwagę na spowolnioną akcję serca (bradykardia), która towarzyszy wzmożonemu ciśnieniu wewnątrzczaszkowemu (odruch Cushinga). Należy sprawdzić, czy nie ma śladów urazu głowy lub zabiegu neurochirurgicznego, wybroczyn na skórze, które występują w przypadku posocznicy meningokokowej lub innych charakterystycznych zmian (np. opryszczka). Ocenić wielkości i reakcję źrenic na światło oraz poszukać objawów współistniejących zakażeń (zapalenie ucha środkowego, zapalenie zatok). Wskazana jest ocena tarcz nerwów wzrokowych w poszukiwaniu ich obrzęku. W badaniu neurologicznym należy uwzględnić objawy oponowe: zbadać przynajmniej sztywność karku, objaw Brudzińskiego i objaw Kerniga, przy czym ujemne objawy nie wykluczają zapalenia opon mózgowo-rdzeniowych. Należy ocenić czy występują objawy ogniskowe np. porażenia nerwów czaszkowych, objawy ubytkowe ruchowe lub czuciowe, nieprawidłowe odruchy i objawy móżdżkowe. Pewne i dokładne rozpoznanie ustala się na podstawie badań płynu mózgowo-rdzeniowego uzyskanego drogą punkcji lędźwiowej, dlatego nakłucie lędźwiowe i badanie płynu mózgowo-rdzeniowego to zasadnicze elementy rozpoznania zapalenia opon mózgowo-rdzeniowych.
W klasycznym ropnym zapaleniu opon płyn mózgowo-rdzeniowy jest mętny i często przybiera żółtawą barwę. Silnie zmieniony zapalnie płyn zawiera znacznie zwiększoną liczbę komórek, z których większość stanowią granulocyty obojętnochłonne (neutrofile), zwiększone jest też stężenie białka, natomiast stężenie glukozy jest znacznie obniżone. W bakteryjnym nieropnym zapaleniu opon płyn mózgowo-rdzeniowy jest opalizujący lub lekko mętny. Zawiera znacznie więcej komórek, z których zdecydowaną większość stanowią komórki jednojądrzaste (limfocyty i monocyty). Podwyższone jest też stężenie białka, ale w mniejszym stopniu niż w ropnym zapaleniu opon mózgowo-rdzeniowych. Stężenie glukozy jest zwykle obniżone. Jeśli nakłucia nie można wykonać od razu z powodu ciężkiego stanu chorego, należy wykonać posiew krwi i niezwłocznie podać choremu dożylnie antybiotyki. Komputerowe badanie tomograficzne głowy powinno być wykonane przed nakłuciem lędźwiowym, jeśli istnieją ogniskowe objawy neurologiczne, objawy wskazujące na krwotok podpajęczynówkowy, obrzęk tarczy nerwu wzrokowego lub w wywiadzie potwierdzono uraz głowy.
Jakie zmiany w badaniach laboratoryjnych towarzyszą ropnemu zapaleniu opon mózgowo-rdzeniowych?
Badanie krwi wykazuje leukocytozę oraz przesunięcie obrazu odsetkowego białych krwinek w lewo (odmłodzenie). Decydujące znaczenie dla rozpoznania ma badanie płynu mózgowo-rdzeniowego, który pobiera się poprzez nakłucie lędźwiowe. W przypadku bakteryjnego zapalenia opon płyn mózgowo-rdzeniowy jest mętny lub ropny. W czasie punkcji wypływa pod wzmożonym ciśnieniem. Liczba Komorek w płynie (pleocytoza) jest bardzo wysoka, rzędu kilku do kilkunastu tysięcy, ze zdecydowaną dominacją granulocytów obojętnochłonnych. W preparacie mikroskopowym z odwirowanego płynu mózgowo-rdzeniowego barwionym metodą Grama można zaobserwować bakterie z reguły położone śródkomórkowo. To proste badanie mikroskopowe często pozwala określić w przybliżeniu etiologię neuroinfekcji – najczęstsze drobnoustroje chorobotwórcze, pneumokoki, barwią sie na niebiesko, natomiast meningokoki na czerwono. Wyniki posiewu zwykle pozwalają wyizolować czynnik etiologiczny. Konieczne jest zastosowanie leczenia antybiotykami, bez którego śmiertelność jest bardzo wysoka. Antybiotykoterapia bardzo poprawia rokowanie. Wczesne leczenie antybiotykami wielu chorym ratuje życie. Zapalenia opon mózgowo-rdzeniowych wywołane przez inne ropne bakterie mają podobny obraz kliniczny. Różnice polegają na gwałtowniejszym lub powolniejszym rozwoju choroby oraz odmiennych czynnikach ryzyka, na przykład punkach wyjścia zakażenia.
Jakie powikłania może powodować bakteryjne zapalenie opon mózgowo-rdzeniowych?
Ryzyko powikłań bakteryjnego zapalenia opon mózgowo-rdzeniowych jest duże. Do najczęstszych powikłań w ostrym stanie należą: napady drgawek, stan padaczkowy, obrzęk mózgu, zespół nieadekwatnej sekrecji hormonu anty-diuretycznego i ropień mózgu. Trwałymi następstwami przechorowania bakteryjnego zapalenia opon mózgowo-rdzeniowych mogą być tak poważne problemy zdrowotne jak: upośledzenie słuchu do głuchoty włącznie, wodogłowie, niedowłady lub porażenia spastyczne, upośledzenie umysłowe, upośledzenie czynności poznawczych, zaburzenia mowy.
Co robić w przypadku wystąpienia zapalenie opon mózgowo-rdzeniowych?
Ponieważ wszyscy pacjenci, u których podejrzewa się bakteryjne zapalenie opon mózgowo-rdzeniowych wymagają hospitalizacji, konieczne jest niezwłoczne zgłoszenie się do lekarza lub, jeżeli stan chorego jest poważny, wezwanie pogotowia ratunkowego. Ze względu na zaraźliwość niektórych postaci zapalenia opon mózgowo-rdzeniowych (meningokokowe zapalenie opon) należy ograniczyć liczbę osób, które kontaktują się z chorym do niezbędnego minimum oraz zapytać lekarza oddziału szpitalnego o ewentualną profilaktykę poekspozycyjną.
W jakim trybie leczy się chorych na bakteryjne zapalenie opon mózgowo-rdzeniowych? Jakie są kryteria hospitalizacji?
Wszyscy pacjenci u których podejrzewa się lub rozpoznano bakteryjne zapalenie opon mózgowo-rdzeniowych wymagają hospitalizacji. Jest to konieczne z racji ciężkości choroby, dużej śmiertelności, konieczności monitorowania i diagnostyki, w tym wykonania nakłucia lędźwiowego oraz leczenia dożylnego antybiotykami.
Jak się leczy zapalenie opon mózgowo-rdzeniowych?
Leczenie bakteryjnego zapalenia opon mózgowo-rdzeniowych można podzielić na przyczynowe, czyli zastosowanie antybiotyków drogą dożylną, oraz objawowe. Najczęściej stosowanymi antybiotykami są cefalosporyny III generacji, wankomycyna i meropenem. Wybór antybiotykoterapii zależy od najbardziej prawdopodobnej etiologii, wieku chorego, lokalnej epidemiologii i lekowrażliwości drobnoustrojów oraz współistniejących chorób (np. obniżonej odporności, cukrzycy, wycieku płynu mózgowo-rdzeniowego, uczuleń na leki, chorób wątroby i nerek). Leczenie objawowe polega na podawaniu dożylnie płynów w celu wyrównania zaburzeń gospodarki wodno-elektrolitowej, leczeniu przeciwobrzękowym i przeciwzapalnym, stosowaniu leków przeciwgorączkowych i przeciwbólowych, profilaktyce drgawek i odpowiednim żywieniu. W razie potrzeby stosuje się żywienie dojelitowe lub pozajelitowe. Ważnym elementem leczenia jest wczesna rehabilitacja, która polega na ćwiczeniach biernych, a następnie czynnych.
Jak można zapobiegać zapaleniom opon mózgowo-rdzeniowych?
Bakteryjnemu zapaleniu opon mózgowo-rdzeniowych można zapobiegać za pomocą szczepień ochronnych. Ryzyko zachorowania można także zmniejszyć przez właściwe leczenie chorób, które sprzyjają rozwojowi zapalenia opon oraz przestrzeganie ogólnych zasad higieny. W aktualnej polskiej sytuacji epidemiologicznej najczęstszymi przyczynami bakteryjnego ropnego zapalenia opon są pneumokoki i meningokoki. Przeciwko wspomnianym drobnoustrojom są dostępne skuteczne szczepionki koniugowane. Meningokokowe zapalenie opon mózgowo-rdzeniowych występuje endemicznie w „pasie zapalenia opon” (meningitis belt) w Subsaharyjskiej Afryce. Osoby, które wybierają się na tereny endemiczne powinny co najmniej 2 tygodnie przed planowanym wyjazdem zaszczepić się przeciwko meningokokom serogrup A, C, W-135 oraz Y. W Polsce dostępne są zabite szczepionki skojarzone, które zapewniają skuteczną ochronę na wiele lat. Dostępna jest też szczepionka przeciwko meningokokom grupy B.