Co to jest drakunkuloza i jakie są jej przyczyny?
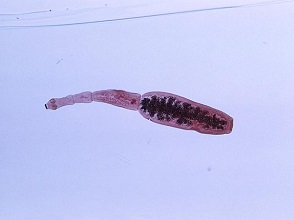
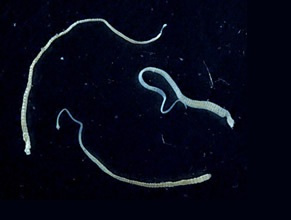
Drakunkuloza jest chorobą pasożytniczą tkanki podskórnej człowieka wywołaną przez robaka medyńskiego – Dracunculus medinensis. Jest to najdłuższy nicień człowieka, samice osiągają długość 30–120 cm, samce zaś 1–4 cm. Żywicielem ostatecznym tego pasożyta jest człowiek i zwierzęta – psy, konie, małpy i inne. Do zarażenia dochodzi podczas przypadkowego spożycia wody zanieczyszczonej skorupiakami z rodzaju Cyclops (oczliki), zawierającymi larwy nicienia.
Po połknięciu przez człowieka larwy przedostają się do jelita, a następnie do naczyń limfatycznych i krwionośnych, gdzie przez około 12 miesięcy dojrzewają i kopulują, samce obumierają, a zapłodnione samice przechodzą do tkanki podskórnej, zwłaszcza kończyn dolnych. Pod skórą, nad tylnym końcem samicy nicienia, tworzy się pęcherzyk, który pęka po kilku dniach. W chwili kontaktu z wodą otwartej rany po pęcherzyku samice wydalają do wody tysiące larw, które pływając swobodnie są połykane przez oczliki. Z uwagi na skomplikowany cykl rozwojowy wymagający konkretnych żywicieli pośrednich drakunkuloza nie przenosi się bezpośrednio z człowieka na człowieka.
Jak często występuje drakunkuloza?
Częstość występowania drakunkulozy na świecie znacznie się zmniejszyła w ciągu ostatnich kilkudziesięciu lat. Drakunkuloza występuje endemicznie w Afryce Równikowej, w krajach Bliskiego i Środkowego Wschodu, aż do Indii. W 2014 roku przypadki drakunkulozy zdiagnozowano tylko w Sudanie Południowym, Czadzie, Etiopii i Mali (126 przypadków). W Polsce drakunkuloza może zostać potencjalnie przywleczona jako pojedyncze przypadki przez podróżnych/migrantów z krajów endemicznego występowania, jednak wobec małej liczby zachorowań jest to mało prawdopodobne.
Jak się objawia drakunkuloza?
Okres inkubacji choroby wynosi około 1 roku od chwili zarażenia. W momencie kontaktu samicy nicienia ze skórą pojawiają się piekące i swędzące stwardnienia skórne, pęcherze, a następnie owrzodzenia powikłane zmianami ropnymi. W dnie zmiany skórnej można dostrzec tylny koniec nicienia (zobacz zdjęcie).
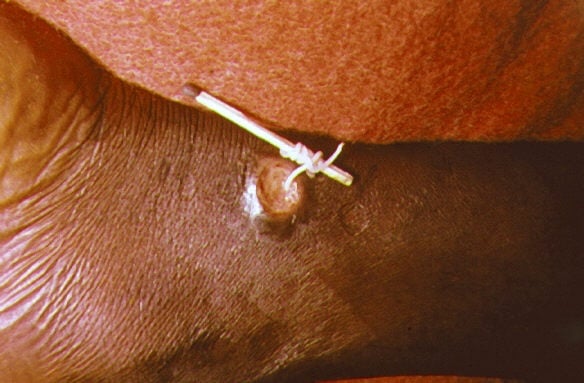
Fot. CDC
Zmiany te najczęściej są zlokalizowane na kończynach dolnych. W trakcie przemieszczania się nicienia do tkanki podskórnej mogą wystąpić reakcje alergiczne objawiające się pokrzywką, obrzękiem, świądem skóry, nudnościami, wymiotami, biegunką, zawrotami głowy, dusznością, napadami astmy, omdleniami i nawracającą gorączką. Dodatkowo może pojawić się powiększenie węzłów chłonnych i obrzęki stawów kończyn dolnych.
Co robić w przypadku wystąpienia objawów drakunkulozy?
W przypadku podejrzenia drakunkulozy należy zgłosić się do poradni specjalistycznej (chorób zakaźnych, chorób tropikalnych). Konieczne może być chirurgiczne opracowanie zmian skórnych.
W jaki sposób lekarz ustala rozpoznanie drakunkulozy?
Drakunkulozę rozpoznaje się na podstawie wywiadu (podróży do strefy endemicznej) oraz charakterystycznego obrazu klinicznego. Potwierdzeniem diagnozy jest wykrycie w badaniu mikroskopowym larw w płynie pochodzącym z pęcherzy skórnych lub znalezienie nicienia w tkance podskórnej.
Jakie są metody leczenia drakunkulozy?
Samice nicieni mają średnicę około 0,5–2 mm. Usuwa się je chirurgicznie. W krajach rozwijających się praktykowane jest samodzielne usuwanie nicieni poprzez mechaniczne nakręcanie po kilka centymetrów dziennie na zapałkę lub patyk. Leki przeciwpasożytnicze wykazują małą skuteczność w drakunkulozie, dlatego nie są polecane. W przypadku silnych objawów alergizacji, znaczenie ma zabezpieczenie chorego lekami antyalergicznymi.
Czy możliwe jest całkowite wyleczenie drakunkulozy?
Usunięcie pasożyta z organizmu ludzkiego jest równoznaczne z wyleczeniem choroby. Powikłaniem mogą być zniekształcenia, zbliznowacenia, ropnie, zwapnienia, owrzodzenia w skórze i tkance podskórnej wymagające odpowiedniego czasu do całkowitego wygojenia.
Co trzeba robić po zakończeniu leczenia drakunkulozy?
Rokowanie w drakunkulozie jest dobre, chociaż choroba może upośledzić sprawność fizyczną chorego na wiele tygodni. Po wyleczeniu nie ma konieczności regularnych badań i kontroli. Problemem mogą być powtarzane ekspozycje i zarażenia w rejonach endemicznych, w populacjach żyjących w złych warunkach sanitarno-higienicznych, bez dostępu do bezpiecznych źródeł zaopatrzenia w wodę.
Co robić, aby uniknąć zachorowania na drakunkulozę?
Podczas podróży do krajów endemicznego występowania drakunkulozy zaleca się spożywanie filtrowanej i przegotowanej wody, unikanie kąpieli w zbiornikach wodnych.