Chory kwalifikowany do operacji powinien być wszechstronnie poinformowany o możliwych powikłaniach pooperacyjnych i zgodzić się na stałą współpracę w okresie pooperacyjnym.
Fot. pixabay.com
Wyróżniamy cztery rodzaje operacji:
- operacje restrykcyjne
- operacje restrykcyjno-wyłączające
- operacje wyłączające
- inne.
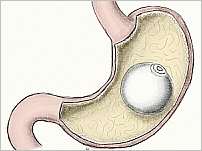
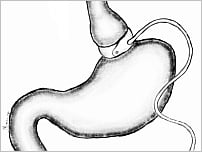
Operacje restrykcyjne
Operacje restrykcyjne polegają na wytworzeniu małego zbiornika w górnej jego części i połączeniu go z pozostałą częścią żołądka wąskim przejściem średnicy 1,2—1,5 cm. Mogą być wykonywane zarówno laparoskopowo, jak i z dostępu brzusznego.
Podstawowe operacje restrykcyjne to:
- pionowe przeszycie żołądka sposobem Masona (vertical banded gastroplasty – VBG)
- pionowe przeszycie żołądka w wersji MacLeena
- założenie przewiązki regulowanej na żołądek (adjustable gastric band – AGB)
- mankietowa resekcja żołądka (sleeve resection – SG)
- założenie opaski nieregulowanej (nonadjustable gastric band – NGB).
Główne zalety operacji restrykcyjnych to:
- znaczny ubytek masy ciała
- długotrwały efekt
- stosunkowo prosta procedura
- procedura tańsza od operacji wyłączających
- zachowanie ciągłości przewodu pokarmowego ma istotne znaczenie w diagnostyce i leczeniu chorób górnego odcinka przewodu pokarmowego (GOPP) mogących wystąpić w trudnym do określenia czasie po operacji np. choroby nowotworowe, choroby dróg żółciowych i trzustki. Zaletą operacji restrykcyjnych są znacznie mniejsze zaburzenia związane z wchłanianiem niż po operacjach wyłączających.
Główne wady:
- słabe efekty ubytku masy ciała u osób jedzących duże ilości słodyczy i pijących napoje wysokosłodzone tzw. swetteatersów
- zbyt duża liczba powikłań
- rozejście linii zespolenia (suturae linae disruption – SLD) po operacjach staplerowych u 1,8%—38% operowanych. Problem ten nie dotyczy operacji w wersji MacLeena, natomiast często dochodzi do pszerzenia górnego zbiornika
- po przewiązkach regulowanych u 10—12% operowanych głównie zsunięcie przewiązki, przeniknięcie do światła żołądka lub problemy dotyczące portu do regulacji opaski
- po przewiązkach nieregulowanych dotyczy do 28% operowanych, głównie poszerzenie górnego zbiornika i przeniknięcie opaski.
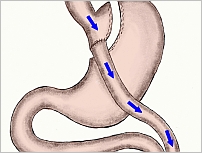
Operacje wyłączające
Operacje wyłączające polegają na zmniejszeniu żołądka poprzez jego przeszycie bądź też jego częściowe wycięcie w połączeniu ze znacznym skróceniem pasażu przez jelito cienkie. Do tej grupy zaliczamy:
- wyłączenie żółciowo-trzustkowe sp. Scopinaro (biliopancreatic diversion - BPD)
- wyłączenie żółciowo-trzustkowe z ominięciem dwunastnicy (duodenal switch - BPD-DS).
Część chirurgów drugi typ operacji zalicza do operacji restrykcyjno-wyłączających ze względu na wycięcie znacznej części żołądka. Jednakże główny mechanizm ubytku masy ciała związany jest ze znacznie zmniejszonym wchłanianiem w przewodzie pokarmowym.
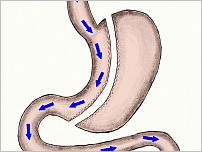
Operacje restrykcyjno-wyłączające
Operacje restrykcyjno-wyłączające łączą ze sobą oba typy wymienione powyżej czyli znaczne zmniejszenie żołądka oraz wyłączenie pewnego odcinka przewodu pokarmowego z pasażu. Do tego typu operacji zaliczamy ominięcie żołądkowo-jelitowe (Roux-Y gastric bypass – RYGB) czy wyłączenie żołądkowe z zespoleniem pętlowym (mini gastric bypass – MGB).
Wszystkie operacje restrykcyjno-wyłączające i wyłączające charakteryzują się dużą rozległością i wykonaniem co najmniej dwóch zespoleń (żołądkowo-jelitowego i jelitowo-jelitowego). Różnice pomiędzy nimi polegają na wielkości zbiornika wytworzonego z żołądka, jak również na pozostawieniu różnej długości pętli żywieniowej bądź też żółciowo-trzustkowej. Najczęściej wykonywana jest operacja ominięcia żołądkowo-jelitowego.
Należy pamiętać, że operacja wyłączająca powoduje zmianę w pasażu przewodu pokarmowego, dlatego bardzo istotna jest stała, długoletnia opieka lekarska z okresowymi kontrolami morfologii, parametrów biochemicznych, stężenia jonów i pierwiastków śladowych. Ma to zapobiec zaburzeniom związanym z przyspieszonym pasażem przewodu pokarmowego i skutkom ubocznym operacji. Wydaje się jednak, że współczesne operacje wyłączające nie skracają przewodu pokarmowego aż tak, by doprowadzić do wystąpienia objawów związanych z zespołem krótkiego jelita.
Główne zalety operacji wyłączających
Główną zaletą operacji wyłączających jest długotrwały stały ubytek masy ciała nawet u osób nieprzestrzegających restrykcyjnie zaleceń dietetycznych.
Powikłania po operacjach wyłączających
Powikłania po operacjach wyłączających są podobne do występujących po częściowym wycięciu żołądka z zespoleniem sposobem Roux-Y. Do powikłań wczesnych należy w szczególności zaliczyć:
- krwawienie z zespolenia czy też przecięcia danego odcinka przewodu pokarmowego
- przetokę lub rozejście się zespolenia żołądkowo-jelitowego i/lub jelitowo-jelitowego.
Powikłania te wymagają szybkiego leczenia operacyjnego bądź w przypadku krwawienia próby zatrzymania za pomocą endoskopii.
Najczęstsze powikłania późne to:
- owrzodzenie w miejscu zespolenia lub w dalszej części żołądka (drugie umiejscowienie może sprawiać trudności diagnostyczne ze względu na brak dostępu endoskopowego)
- zwężenie w miejscu zespolenia żołądkowo-jelitowego – zespolenie można poszerzyć endoskopowo lub poprzez operacyjne wykonanie jego plastyki
- zespół pętli doprowadzającej (dumping syndrom) – czasami wymaga skrócenia pętli enzymatycznej
- poszerzenie się zbiornika górnego żołądka – w następstwie zbyt wąskiego przejścia pomiędzy żołądkiem a jelitem, co może wymagać poszerzenia połączenia żołądkowo-jelitowego
- niedobory żelaza, wapnia i witamin, w szczególności kwasu foliowego i witamin B1 i B12.
Inne najczęściej występujące powikłania po operacjach bariatrycznych to:
- przepukliny brzuszne
- uporczywe wymioty
- zapalenie przełyku.
Należy również pamiętać o tym, że ok. 20% chorych będzie wymagało wykonania ponownej operacji bariatrycznej (tzw. chirurgia rewizyjna) z powodu złego wyniku leczenia po pierwszej operacji, bądź też nawrotu otyłości. Dlatego dobór pierwszej operacji ma niezmiernie istotne znaczenie i obowiązkiem chirurga jest poinformowanie chorego, która operacja będzie dla niego najlepsza a decyzja o rodzaju wykonanej operacji jest już uzgodnieniem pomiędzy chorym a chirurgiem.