Co to jest krwawienie po leczeniu przeciwkrzepliwym i jakie są jego przyczyny?
W ostatnim czasie rośnie liczba pacjentów przyjmujących leki przeciwkrzepliwe. Leki te zaleca się w przypadku m.in. zakrzepicy żylnej, zatorowości płucnej, niektórych zaburzeń rytmu serca (np. migotanie przedsionków) oraz po implantacji mechanicznej zastawki serca.
Można wyróżnić 3 główne grupy leków stosowanych w leczeniu ambulatoryjnym:
- preparaty heparyn drobnocząsteczkowych (enoksaparyna, dalteparyna, nadroparyna) – leki w formie ampułkostrzykawek, podawane podskórnie,
- leki doustne z grupy tzw. antagonistów witaminy K (acenokumarol, warfaryna),
- tzw. nowe doustne leki przeciwkrzepliwe (apiksaban, rywaroksaban, edoksaban, dabigatran).
W leczeniu szpitalnym stosuje się również inne leki przeciwkrzepliwe (m.in. heparynę niefrakcjonowaną czy fondaparynuks). Leki te różnią się nieco mechanizmem działania, a także sposobem podawania. Jednak wszystkie z nich, poprzez swój wpływ na procesy krzepnięcia krwi, zapobiegają powstawaniu zakrzepów i zatorów w naczyniach krwionośnych. Niestety, stosowanie leków upośledzających prawidłowe krzepnięcie krwi, niesie ze sobą również ryzyko powikłań. W trakcie leczenia przeciwkrzepliwego pacjent jest zagrożony krwawieniami, zarówno łagodnymi, jak i ciężkimi, potencjalnie zagrażającymi życiu. Krwawienia te mogą wystąpić samoistnie, w wyniku przedawkowania leków lub po urazie. Zdarzają się sytuacje, w których krwawienie po rozpoczęciu leczenia przeciwkrzepliwego jest pierwszym objawem innej choroby (np. nowotworów przewodu pokarmowego).
Należy podkreślić, że na działanie leków z grupy antagonistów witaminy K ma wpływ dieta oraz stosowanie innych leków. Dlatego też, jeśli pacjent przyjmujący na stałe te leki zachoruje np. na zapalenie płuc i będzie konieczność zastosowania antybiotyku czy leków przeciwbólowych, może wystąpić krwawienie.
W przypadku preparatów heparyn drobnocząsteczkowych oraz tzw. nowych doustnych leków przeciwkrzepliwych bardzo istotna jest okresowa ocena funkcji nerek, celem ustalenia prawidłowego dawkowania. W przypadku wystąpienia u pacjenta niewydolności nerek, szczególnie pod postacią ostrego uszkodzenia nerek, znacznie zwiększa się ryzyko krwawienia.
Jak się objawia krwawienie po leczeniu przeciwkrzepliwym?
Powikłania krwotoczne w trakcie leczenia przeciwkrzepliwego mogą być bardzo różnorodne.
U pacjenta może wystąpić m.in.:
- skłonność do łatwego siniaczenia,
- krwawienie z nosa,
- krwawienia z dziąseł i błon śluzowych jamy ustnej,
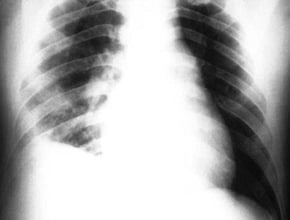
- krwioplucie,
- krwawienie z przewodu pokarmowego (pod postacią krwistych lub fusowatych wymiotów, domieszki krwi w stolcu, występowania czarnych, smolistych stolców),
- krwiomocz,
- krwawienie z dróg rodnych,
- krwawienie śródczaszkowe (objawiające się m.in. silnym bólem głowy, wymiotami, napadami drgawek oraz innymi objawami neurologicznymi).
Co robić w przypadku wystąpienia objawów krwawienia po leczeniu przeciwkrzepliwym?
Każdy pacjent przyjmujący leki przeciwkrzepliwe musi być świadomy, że jest zagrożony krwawieniami. W przypadku łagodnych objawów skazy krwotocznej (np. niezbyt nasilone krwawienie z nosa, skłonność do tworzenia się wylewów podskórnych, czyli „siniaków”) należy się skonsultować ze swoim lekarzem rodzinnym. Jeśli występują objawy nasilonego krwawienia, należy wezwać pogotowie ratunkowe lub pilnie zgłosić się do szpitala.
W jaki sposób lekarz ustala rozpoznanie krwawienia po leczeniu przeciwkrzepliwym?
Lekarz ustala rozpoznanie na podstawie wywiadu dotyczącego objawów krwawienia oraz przyjmowanych leków. Badając pacjenta, lekarz może stwierdzić obecność wylewów podskórnych, krwawienia z nosa czy z błon śluzowych. W przypadku podejrzenia krwawienia z przewodu pokarmowego bardzo istotne jest badanie per rectum, czyli przez odbyt z oceną zabarwienia stolca (domieszka żywoczerwonej krwi lub stolec barwy czarnej).
Pacjentowi z aktywnym krwawieniem lekarz zleca badania laboratoryjne krwi, m.in. morfologię oraz podstawowe badania układu krzepnięcia (APTT, PT, INR). U pacjentów po przedawkowaniu warfaryny lub acenokumarolu charakterystyczne zwiększenie wartości wskaźnika INR (zwykle, w zależności od konkretnej sytuacji i pacjenta, zaleca się utrzymanie INR w zakresie 2,0–4,0).
W celu ustalenia miejsca krwawienia mogą być potrzebne specjalistyczne badania, np. badania endoskopowe przewodu pokarmowego (gastroskopia, rektoskopia, kolonoskopia), tomografia komputerowa głowy czy tomografia komputerowa jamy brzusznej.
Jakie są metody leczenia krwawienia po leczeniu przeciwkrzepliwym?
Leczenie jest uzależnione od miejsca krwawienia oraz przyjmowanej przez pacjenta grupy leków.
Łagodne krwawienia (np. skłonność do siniaczenia, samoograniczające się krwawienia z błon śluzowych) mogą wymagać jedynie zmiany dawkowania leków pod kontrolą lekarza rodzinnego.
Poważniejsze krwawienia zwykle wymagają leczenia szpitalnego. W przypadku przedawkowania acenokumarolu lub warfaryny lekarz może podać pacjentowi preparaty witaminy K lub osocze świeżo mrożone, przywracając prawidłowe krzepnięcie krwi. Jeśli chodzi o nowe doustne leki przeciwkrzepliwe, na razie dostępny jest jedynie preparat neutralizujący działanie dabigatranu. Stosuje się go w przypadkach zagrażających życiu krwawień, jest on jednak wciąż słabo dostępny.
Pacjentowi z krwawieniem w trakcie leczenia przeciwkrzepliwego lekarz może zalecić także objawowo leki przeciwkrwotoczne. Czasami konieczna jest także transfuzja krwi (w przypadku nasilonego, wywołującego niedokrwistość krwawienia). W zależności od rodzaju krwawienia można również bezpośrednio je tamować, np. zakładając tamponadę u pacjenta zuporczywym krwawieniem z nosa, czy też zaopatrując krwawiącą zmianę w żołądku w trakcie gastroskopii.
Czy możliwe jest całkowite wyleczenie krwawienia po leczeniu przeciwkrzepliwym?
Zwykle po zastosowaniu odpowiedniego leczenia udaje się zatrzymać krwawienie. Czasami jednak krwawienie jest bardzo masywne lub dotyczy ważnych dla życia narządów (np. krwawienie wewnątrzczaszkowe) i może w związku z tym bezpośrednio zagrażać życiu pacjenta. U niektórych pacjentów w związku z występowaniem innych chorób (np. nowotworów przewodu pokarmowego lub dróg moczowych) czy też z koniecznością przyjmowania innych leków (np. leki przeciwpłytkowe, niesteroidowe leki przeciwzapalne) krwawienia mogą nawracać.
Co trzeba robić po zakończeniu leczenia krwawienia po leczeniu przeciwkrzepliwym?
Po ustabilizowaniu stanu pacjenta lekarz musi każdorazowo przeanalizować, czy konieczne jest dalsze leczenie przeciwkrzepliwe. Czasami konieczna jest zmiana dawkowania leku lub zmiana preparatu. Konkretne zalecenia co do częstości wizyt oraz badań kontrolnych wydaje lekarz prowadzący w zależności od aktualnego stanu pacjenta.
Co robić, aby uniknąć krwawienia po leczeniu przeciwkrzepliwym?
Pacjent przyjmujący leki przeciwkrzepliwe musi być świadomy ryzyka wystąpienia krwawienia, powinien unikać wszelkich urazów i upadków. Biorąc pod uwagę możliwe interakcje lekowe, wskazana jest konsultacja z lekarzem przed przyjęciem każdego nowego preparatu, w tym leków dostępnych bez recepty. Ponadto konieczne jest wykonywanie regularnych badań kontrolnych (np. INR, kreatynina, morfologia) zgodnie z zaleceniami lekarza. W przypadku pacjentów zażywających przewlekle acenokumarol lub warfarynę, możliwy jest samodzielny pomiar INR w domu za pomocą aparatu przypominającego glukometr. W ten sposób można zminimalizować ryzyko krwawienia, nie da się go jednak zupełnie uniknąć.