Zwyrodnienie stawu kolanowego to jedna z głównych przyczyn niepełnosprawności w społeczeństwach starzejących się. Degeneracja stawu kolanowego w przebiegu zwyrodnienia postępuje wraz z wiekiem i prowadzi do niepełnosprawności ruchowej. Zmiana stylu życia jest wskazana zarówno w profilaktyce, jak i leczeniu zwyrodnienia stawu kolanowego. Postaci zaawansowane wymagać mogą leczenia operacyjnego
Co to jest choroba zwyrodnieniowa stawu kolanowego?
Choroba zwyrodnieniowa stawu kolanowego to przewlekły i postępujący proces niszczenia prawidłowej struktury stawu, na którą składa się degeneracja chrząstki, kości podchrzęstnej, więzadeł, torebki stawowej oraz innych elementów tworzących staw kolanowy.
Wyróżnia się dwie podstawowe postacie choroby zwyrodnieniowej stawu kolanowego; pierwotną oraz wtórną. Najczęstszą jest postać pierwotna, która wynika ze zmian degeneracyjnych zachodzących wraz z wiekiem, które potęgowane mogą być przez czynniki ryzyka (jej poświęcona jest dalsza część tego opracowania). Postać wtórna natomiast spowodowana jest konkretnym czynnikiem sprawczym, np. wrodzonymi wadami stawu, chorobami układowymi (np. reumatoidalne zapalenie stawów, dna moczanowa itp.), procesem zapalnym, chorobami genetycznymi (np. hemofilia itp.), urazem (np. złamaniem obejmującym powierzchnię stawową itp.).
Jak często występuje choroba zwyrodnieniowa stawu kolanowego?
Choroba zwyrodnieniowa stawu kolanowego jest jedną z głównych przyczyn niepełnosprawności w starzejącym się społeczeństwie, a jej częstość stale rośnie. Szacuje się, że na świecie dotyka ona aktualnie ok. 250 milionów ludzi.
Przyjmuje się, że w populacji europejskiej objawy choroby zwyrodnieniowej stawu kolanowego odczuwa ok. 15% kobiet i ok. 10% mężczyzn po 60. roku życia. Co ciekawe, zmiany zwyrodnieniowe w badaniach radiologicznych stawu kolanowego obserwuje się u większego odsetka pacjentów (mogą one przez długi czas nie powodować objawów dostrzegalnych przez pacjenta).
Co istotne, częstość występowania choroby zwyrodnieniowej stawu kolanowego rośnie wraz z wiekiem, osiągając swój szczyt w populacji osób w podeszłym wieku. Najbardziej dotknięte są społeczeństwa krajów rozwiniętych o wysokim dochodzie na mieszkańca oraz dużej częstości nadwagi i otyłości. Poza tym, czynnikami ryzyka sprzyjającymi powstaniu zmian zwyrodnieniowych są mikrourazy stawu powstałe podczas ciężkiej pracy fizycznej oraz intensywnej aktywności sportowej (należy pamiętać, że odpowiednio dobrana aktywność fizyczna ma pozytywny wpływ na funkcjonowanie stawów). Co ciekawe, coraz większą uwagę poświęca się ostatnio prawidłowej osi kończyny (wzajemnemu ustawieniu kości udowej i piszczelowej). Udowodniono, że ich nieprawidłowa relacja (wrodzona i nabyta) przekłada się na nierównomierne obciążenie stawu podczas codziennych aktywności i przyczynia do powstawania asymetrycznych zmian zwyrodnieniowych. Najnowsze badania sugerują, że wpływać na rozwój choroby zwyrodnieniowej mogą również niektóre odmiany genów (tzw. polimorfizmy), jednak zazwyczaj mogą one jedynie potęgować lub osłabiać działanie głównych czynników sprawczych, tj. starzenia się, nieprawidłowej masy ciała, przebytych mikrourazów itd.
Jakie są objawy choroby zwyrodnieniowej stawu kolanowego?
Podstawowymi objawami choroby zwyrodnieniowej stawu kolanowego jest:
- ból stawu
- pogorszenie funkcji stawu (ograniczenie ruchomości, sztywność, uczucie tarcia wewnątrz stawu, utrata stabilności itd.).
W przypadku zaawansowanej choroby można obserwować:
- zniekształcenie osi kończyny (asymetryczne postępowanie zmian zwyrodnieniowych)
- zniekształcenie obrysów samego stawu kolanowego (może wynikać z gromadzenia się płynu wysiękowego w stawie i patologicznego zniekształcenia elementów stawu).
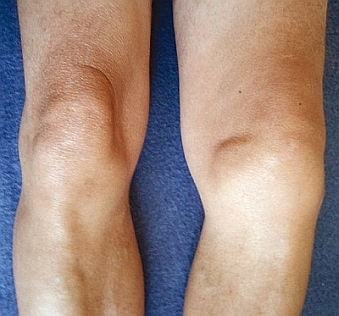 Ryc. 1. Szpotawość lewego stawu kolanowego wskutek choroby zwyrodnieniowej tego stawu. Źródło: Interna Szczeklika 2022
Ryc. 1. Szpotawość lewego stawu kolanowego wskutek choroby zwyrodnieniowej tego stawu. Źródło: Interna Szczeklika 2022Co robić w przypadku pojawienia się objawów choroby zwyrodnieniowej stawu kolanowego?
W przypadku wystąpienia objawów choroby zwyrodnieniowej stawu kolanowego należy skontaktować się z lekarzem rodzinnym (POZ) lub specjalistyczną poradnią ortopedyczno-urazową. Bardzo ważne jest, aby lekarz wykluczył inne przyczyny dolegliwości okolicy stawu kolanowego, które mogą powodować podobne objawy (zakrzepica żył głębokich, stany zapalne, tętniak tętnicy podkolanowej, proces nowotworowy itd.). W rozmowie z lekarzem szczególnie istotne jest, aby szczegółowo opisać inne (pozornie nawet niezwiązane ze stawem kolanowym dolegliwości), tj. zmniejszenie masy ciała, nocne poty, gorączka, dolegliwości ze strony innych stawów itp.
W jaki sposób lekarz ustala rozpoznanie choroby zwyrodnieniowej stawu kolanowego?
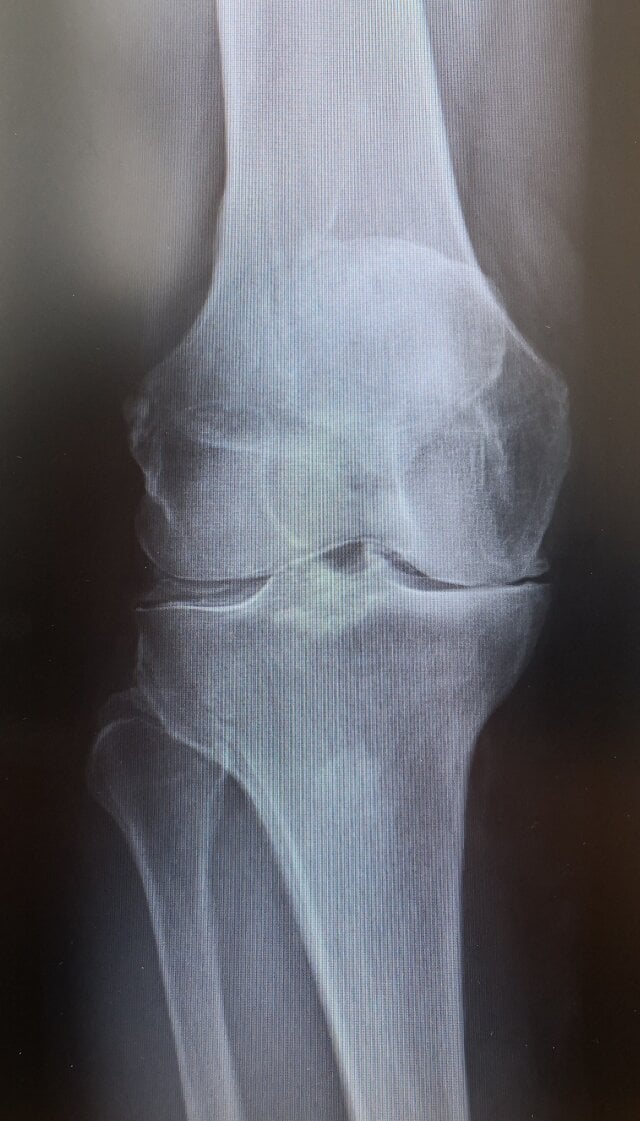
Ryc. 2. RTG stawu kolanowego z obecnymi zmianami zwyrodnieniowymi. Źródło: Interna Szczeklika 2022
Lekarz przeprowadza szczegółowy wywiad (dotyczący m.in. charakteru i przebiegu objawów oraz chorób, na które leczy się przewlekle pacjent) oraz badanie fizykalne (m.in. ogląda kończynę, dotyka okolicy stawu, określa zakres ruchu oraz przeprowadza specjalne manewry/testy).
Podstawową metodą diagnostyki choroby zwyrodnieniowej stawu kolanowego jest wykonanie badania radiologicznego (RTG). Umożliwia ono ocenę podstawowych cech choroby zwyrodnieniowej: zwężenia powierzchni stawowych (przestrzeni, w której w normalnym stawie znajduje się chrząstka i łąkotki), które wynika ze „zużycia” chrząstki; osteofitów (patologicznych wyrośli kostnych) i sklerotyzacji podchrzęstnej (lokalnego zwiększenia gęstości kości), które spowodowane są nieprawidłowymi siłami działającymi na staw oraz zniekształceniem anatomii stawu. Ponadto, w celu oceny struktur łącznotkankowych (np. więzadeł i ścięgien) lekarz może wykorzystać ultrasonografię (USG) oraz rezonans magnetyczny (MRI), jednak metody te mają ograniczone zastosowanie w przypadku występowania samej choroby zwyrodnieniowej.
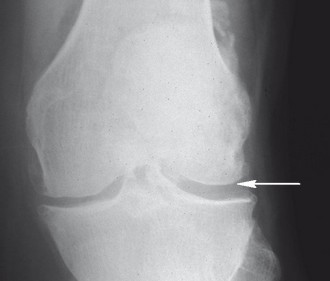 Ryc. 3. Choroba zwyrodnieniowa stawu kolanowego (zdjęcie RTG ukazuje zwężenie szpary stawowej w części przyśrodkowej). Źródło: Interna Szczeklika 2022
Ryc. 3. Choroba zwyrodnieniowa stawu kolanowego (zdjęcie RTG ukazuje zwężenie szpary stawowej w części przyśrodkowej). Źródło: Interna Szczeklika 2022Jeśli istnieje taka potrzeba, lekarz może przeprowadzić badania krwi, aby wykluczyć inne procesy chorobowe.
Jakie są metody leczenia choroby zwyrodnieniowej stawu kolanowego?
Według najnowszych danych, należy skupić się przede wszystkim na zapobieganiu wystąpieniu zmian zwyrodnieniowych. Wczesne wykrywanie i leczenie patologii w obrębie stawu kolanowego ma tu kluczowe znaczenie (np. zaopatrzenie uszkodzeń łąkotek, defektów chrząstki, więzadeł, nieprawidłowej osi kończyny itp.).
U pacjentów z rozpoznaną chorobą zwyrodnieniową stawu kolanowego można zastosować leczenie zachowawcze (nieoperacyjne) lub operacyjne.
Zwyrodnienie stawu kolanowego – metody leczenia niezabiegowego
Najczęściej leczenie zaczyna się od metod niezabiegowych. Kluczową rolę odgrywa edukacja pacjenta dotycząca przyczyn choroby zwyrodnieniowej oraz sposobów na spowolnienie jej postępowania. Należy podkreślić, że choroba zwyrodnieniowa stawu kolanowego to proces postępujący i nieodwracalny. Tak więc, pacjent może odczuwać okresy zmniejszenia się objawów, lecz patologiczne zmiany w obrębie stawu nie ulegną wyleczeniu. Ogólny stan zdrowia oraz styl życia w dużym stopniu wpływa na ryzyko rozwoju patologicznych zmian w zakresie narządu ruchu. Kluczowe jest utrzymanie prawidłowej masy ciała – nadwaga i otyłość wpływają niekorzystnie na obciążenia przenoszone przez stawy. Redukcja nadmiernej masy ciała jest niezwykle istotna zarówno w przypadku leczenia zachowawczego, jak i operacyjnego choroby zwyrodnieniowej stawu kolanowego (u osób otyłych występuje zwiększone ryzyko infekcji pooperacyjnych, nieprawidłowego gojenia i itp.).
W leczeniu farmakologicznym choroby zwyrodnieniowej stawu kolanowego od lat kluczowe miejsce zajmują niesteroidowe leki przeciwzapalne (zarówno w formie doustnych tabletek, jak i miejscowo stosowanych żeli i maści).
Odpowiednio dobrane i przeprowadzone pod okiem doświadczonego fizjoterapeuty ćwiczenia mogą poprawić funkcję stawu kolanowego i przynieść poprawę funkcjonowania. Co istotne, udowodniono, że po odpowiednim przeszkoleniu, pacjent może wykonywać rehabilitację samodzielnie w domu, uzyskując dobre wyniki kliniczne.
Ponadto, w leczeniu zachowawczym stosuje się metody fizykoterapii (np. krioterapia, prądy TENS, pole magnetyczne itp.). Należy podkreślić, że w literaturze istnieją sprzeczne doniesienia o skuteczności tych zabiegów.
Zwyrodnienie stawu kolanowego – zastrzyki do stawu kolanowego
W celu poprawy funkcji stawu wykonuje się również zastrzyki do stawu kolanowego (iniekcje) preparatów kwasu hialuronowego oraz osocza bogatopłytkowego (platelet rich plasma – PRP). Pytanie o ich skuteczność jest przedmiotem wieloletniej debaty ortopedów, reumatologów i lekarzy sportowych z całego świata. Wyniki badań klinicznych różnią się między zastosowanymi preparatami oraz ośrodkami badawczymi przeprowadzającymi badania – od pozytywnych do braku efektu.
W ciągu ostatnich lat znacząco zmniejszyło się zastosowanie glikokortykosteroidów dostawowych (tzw. blokady stawu) w leczeniu choroby zwyrodnieniowej stawu kolanowego. Niektóre opublikowane badania pokazują ich skuteczność w zmniejszaniu dolegliwości bólowych u wyselekcjonowanych pacjentów, ale należy pamiętać o ich możliwych negatywnych skutkach ogólnoustrojowych (np. wzrost ciśnienia krwi, glikemii itp.). O ile pojedyncze lub krótkie serie glikokortykosteroidów dostawowych w leczeniu choroby zwyrodnieniowej stawu kolanowego u niektórych pacjentów mogą przynieść ulgę w dolegliwościach bólowych, to ich długotrwałe stosowanie bez ostrożnej i wnikliwej kwalifikacji pacjenta jest wątpliwe.
Zwyrodnienie stawu kolanowego – nowe kierunki terapii
Nowe kierunki w terapii choroby zwyrodnieniowej stawu kolanowego to np. zastosowanie komórek macierzystych. Terapie te są obiektem wielu toczących się badań klinicznych, które zweryfikują dane wynikające z obiecujących wczesnych doniesień o skuteczności ich stosowania. Kluczowe jest określenie rzeczywistych zdolności regeneracyjnych stosowanych komórek. Zastosowanie technik biotechnologii w leczeniu choroby zwyrodnieniowej stawów (bioortopedia) jest z pewnością obiecującą dziedziną, która będzie się dynamicznie rozwijała.
Istnieją również doustne preparaty glikozaminoglikanów oraz kwasu hialuronowego. Opublikowane dotąd wyniki badań dotyczących efektów ich stosowania donoszą zarówno o pozytywnym działaniu (zmniejszenie objawów bólowych), jak i o braku efektu klinicznego (pozostają w sprzeczności).
Podejmowano próby stosowania ortez odciążających staw kolanowy, lecz w toku badań klinicznych nie dowiedziono, by postępowanie to przynosiło istotną klinicznie korzyść dla pacjenta.
Obiecującym kierunkiem jest zastosowanie psychoterapii (np. terapia behawioralno-poznawcza) jako dodatkowej metody leczenia pacjentów z chorobą zwyrodnieniową stawu kolanowego. Jak dotąd opublikowano obiecujące wyniki i należy spodziewać się dalszych badań, które zweryfikują skuteczność tego typu leczenia oraz określą ewentualne metody postępowania.
Zwyrodnienie stawu kolanowego – leczenie operacyjne
W przypadkach, gdy zawodzi leczenie zachowawcze, a objawy bólowe i ograniczenie funkcjonowania stawu powodują znaczne obniżenie jakości życia chorego, rozważa się kwalifikację do leczenia operacyjnego. Najczęściej stosowane metody operacyjne to:
- całkowita endoprotezoplastyka stawu kolanowego
- połowicza endoprotezoplastyka stawu kolanowego
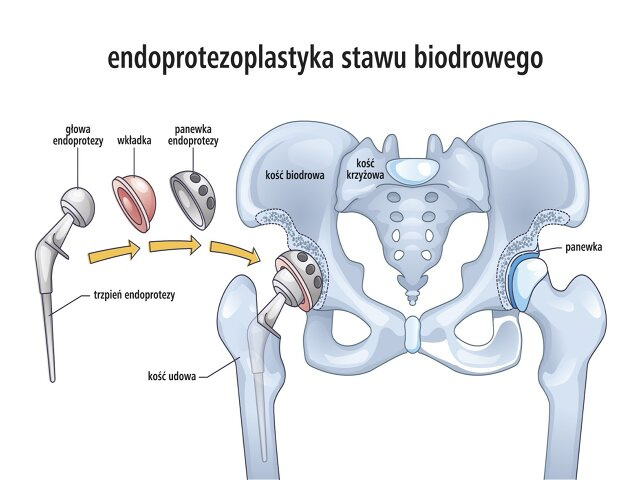
Podstawową metodą zabiegową leczenia choroby zwyrodnieniowej stawu kolanowego jest endoprotezoplastyka. Najpopularniejszą procedurą wykonywaną w Polsce jest całkowita endoprotezoplastyka stawu kolanowego (z endoprotezoplastyką rzepki lub bez niej), w której cała powierzchnia stawowa uda oraz piszczeli jest wycinana i zastępowana endoprotezą (wykonaną zazwyczaj ze stopu metali oraz polietylenowej wkładki). Najczęściej elementy endoprotezy mocowane są do kości za pomocą cementu kostnego, jednak istnieją również implanty bezcementowe. Mniej inwazyjny rodzaj endoprotezoplastyki stawu kolanowego to połowicza endoproteza (tylko jeden z przedziałów stawu jest usuwany i zastępowany implantem). Jednak, do tego typu zabiegu mogą być zakwalifikowani tylko wybrani pacjenci (m.in. zaawansowane zmiany zwyrodnieniowe muszą być ograniczone tylko do jednego przedziału stawu, wydolne musi być więzadło krzyżowe przednie itp.). W szczególnych przypadkach, gdy choroba zwyrodnieniowa ograniczona jest do przedziału udowo-rzepkowego stawu, wykonuje się zabieg częściowej endoprotezoplastyki tej okolicy.
Należy pamiętać o nieodwracalności tego zabiegu i jego możliwych powikłaniach, tj. m.in. infekcji pooperacyjnej, zaburzeń gojenia rany, krwotoku i znacznej utraty krwi, obluzowania implantu itd. Zdecydowana większość pacjentów poddawanych endoprotezoplastyce ich nie doświadczy, lecz każdy pacjent powinien mieć świadomość ich występowania przed zabiegiem i podjąć świadomą decyzję o poddaniu się operacji.
Należy podkreślić, że u osób otyłych (szczególnie cierpiących na niekontrolowaną cukrzycę i zespół metaboliczny) leczenie operacyjne związane jest z większym odsetkiem powikłań w porównaniu z osobami z prawidłową masą ciała. Kluczowe jest odpowiednie przygotowanie się do zabiegu.
Czy możliwe jest całkowite wyleczenie choroby zwyrodnieniowej stawu kolanowego?
Patologiczne zmiany zachodzące w stawie kolanowym podczas rozwoju choroby zwyrodnieniowej mają w większości charakter nieodwracalny i nie jest możliwy powrót do stanu sprzed choroby. W przypadku leczenia zachowawczego, kluczowe jest spowolnienie rozwoju zmian zwyrodnieniowych i zmniejszenie objawów, które utrudniają codzienne funkcjonowanie (przede wszystkim dolegliwości bólowych). W przypadku leczenia operacyjnego zaawansowanych zmian zwyrodnieniowych stawu kolanowego za pomocą zabiegu całkowitej endoprotezoplastyki tego stawu, zniszczone przez chorobę elementy stawu są wycinane, a w ich miejsce mocowana jest endoproteza. Ma to przede wszystkim usunąć dolegliwości bólowe oraz zapewnić choremu prawidłowe funkcjonowanie.
Jakie ćwiczenia mogą wykonywać osoby z chorobą zwyrodnieniową stawu kolanowego?
Osoby chorujące na chorobę zwyrodnieniową stawu kolanowego nie powinny rezygnować z aktywności fizycznej. Udowodniono, że ćwiczenia i aktywny tryb życia ma pozytywny wpływ na funkcjonowanie oraz objawy bólowe ze strony stawu kolanowego. Zaleca się przede wszystkim gimnastykę bez obciążenia lub z niewielkim obciążeniem stawu oraz ćwiczenia rozciągające. Należy również rozważyć inne typy aktywności, tj. przejażdżki rowerowe oraz rower stacjonarny. Korzystny wpływ może mieć wykorzystanie wyporności wody (ćwiczenia w basenie), by zmniejszyć obciążenie stawów podczas ćwiczeń. Należy pamiętać nie tylko o ćwiczeniach i rozciąganiu struktur w okolicy stawu kolanowego, ale również o wzmacnianiu wszystkich mięśni odpowiedzialnych za prawidłową postawę ciała (ze szczególnym naciskiem na mięśnie obręczy kończyny dolnej). Ćwiczenia wytrzymałościowe mają pozytywny wpływ na funkcjonowanie całego organizmu i odpowiednio wykonywane wpływają pozytywnie na przebieg choroby zwyrodnieniowej stawu kolanowego. Bardzo ważne jest, aby pamiętać o odpowiedniej rozgrzewce przed aktywnością fizyczną oraz o unikaniu ćwiczeń obciążających w znacznym stopniu stawy. Istnieją wysokiej jakości dowody naukowe dotyczące pozytywnego wpływu gimnastyki tai chi na objawy choroby zwyrodnieniowej stawu kolanowego.
Poniżej przykładowe wideo z ćwiczeniami dla osób z chorobą zwyrodnieniową stawu kolanowego:
Więcej ćwiczeń dla osób z chorobą zwyrodnieniową stawu kolanowego w artykule: Zmiany zwyrodnieniowe stawów kolanowych - ćwiczenia
Z całą pewnością pacjenci cierpiący na chorobę zwyrodnieniową stawu kolanowego powinni unikać aktywności, która wywołuje objawy (ból kolana, sztywność, zmniejszenie zakresu ruchu. itp.). Nie zaleca się wykonywania ciężkiej pracy fizycznej i pozostawania długi czas w jednej pozycji. Ponadto, należy unikać ćwiczeń ze znacznym obciążeniem.
Piśmiennictwo
- Culvenor A.G., Oiestad B.E., Hart H.F. i wsp.: Prevalence of knee osteoarthritis features on magnetic resonance imaging in asymptomatic uninjured adults: a systematic review and meta-analysis. Br. J. Sports Med. 2019; 53(20): 1268–1278. doi: 10.1136/bjsports-2018-099257.
- Han S.B., Seo I.W., Shin Y.S.: Intra-Articular Injections of Hyaluronic Acid or Steroids Associated With Better Outcomes Than Platelet-Rich Plasma, Adipose Mesenchymal Stromal Cells, or Placebo in Knee Osteoarthritis: A Network Meta-analysis. Arthroscopy. 2021; 37(1): 292–306. doi: 10.1016/j.arthro.2020.03.041. Epub 2020 Apr 17. PMID: 32305424.
- Hunter D.J., Bierma-Zeinstra S.: Osteoarthritis. Lancet. 2019; 393(10182): 1745–1759. doi: 10.1016/S0140-6736(19)30417-9.
- Luan L., Bousie J., Pranata A., Adams R., Han J.: Stationary cycling exercise for knee osteoarthritis: A systematic review and meta-analysis. Clin. Rehabil. 2021; 35(4): 522–533. doi: 10.1177/0269215520971795. Epub 2020 Nov 10. PMID: 33167714.
- Madaleno F.O., Santos B.A., Araújo V.L. i wsp.: Prevalence of knee osteoarthritis in former athletes: a systematic review with meta-analysis. Braz. J. Phys. Ther. 2018; 22(6): 437–451. doi: 10.1016/j.bjpt.2018.03.012.
- McLarnon M., Heron N.: Intra-articular platelet-rich plasma injections versus intra-articular corticosteroid injections for symptomatic management of knee osteoarthritis: systematic review and meta-analysis. BMC Musculoskelet Disord. 2021; 22(1): 550. doi: 10.1186/s12891-021-04308-3. 10.
- Moller F., Ortíz-Munoz L., Irarrázaval S.: Offloader knee braces for knee osteoarthritis. Medwave. 2021; 21(3):e8115. Spanish, English. doi: 10.5867/medwave.2021.03.8114.
- Peng G., Liu M., Guan Z.: Patellofemoral arthroplasty versus total knee arthroplasty for isolated patellofemoral osteoarthritis: a systematic review and meta-analysis. J. Orthop. Surg. Res. 2021; 16(1): 264. doi: 10.1186/s13018-021-02414-5.
- Pitsillides A., Stasinopoulos D., Giannakou K.: The effects of cognitive behavioural therapy delivered by physical therapists in knee osteoarthritis pain: A systematic review and meta-analysis of randomized controlled trials. J. Bodyw. Mov. Ther. 2021; 25: 157–164. doi: 10.1016/j.jbmt.2020.11.002. Epub 2020 Nov 6. PMID: 33714488.
- Simental-Mendía M., Sánchez-García A., Vilchez-Cavazos F. i wsp.: Effect of glucosamine and chondroitin sulfate in symptomatic knee osteoarthritis: a systematic review and meta-analysis of randomized placebo-controlled trials. Rheumatol. Int. 2018; 38(8): 1413–1428. doi: 10.1007/s00296-018-4077-2. Epub 2018 Jun 11. PMID: 29947998.
- Yang W., Sun C., He S.Q. i wsp.: The Efficacy and Safety of Disease-Modifying Osteoarthritis Drugs for Knee and Hip Osteoarthritis-a Systematic Review and Network Meta-Analysis. J. Gen. Intern. Med. 2021 Apr 12. doi: 10.1007/s11606-021-06755-z.
- You Y., Liu J., Tang M. i wsp.: Effects of Tai Chi exercise on improving walking function and posture control in elderly patients with knee osteoarthritis: A systematic review and meta-analysis. Medicine (Baltimore). 2021 Apr 23;100(16):e25655. doi: 10.1097/MD.0000000000025655. PMID: 33879749; PMCID: PMC8078456.
- Wallace I.J., Worthington S., Felson D.T. i wsp.: Knee osteoarthritis has doubled in prevalence since the mid-20th century. Proc. Natl. Acad. Sci. U S A. 2017; 114(35): 9332–9336. doi: 10.1073/pnas.1703856114.