Co to jest sepsa i jakie są jej przyczyny?
Sepsa (łac. sepsis), dawniej nazywana posocznicą, jest gwałtowną uogólnioną reakcją zapalną organizmu na zakażenie. Reakcję tę wywołują krążące w krwi drobnoustroje, najczęściej bakterie oraz ich toksyny, ale też grzyby, rzadziej wirusy.
Substancje wydzielane przez układ odpornościowy powodują uogólniony odczyn zapalny, zwiększenie przepuszczalności naczyń oraz skłonność do zakrzepów. Sepsa jest synonimem zakażenia uogólnionego (dawniej: zakażenie krwi).
Pomimo swojej ogólnej ciężkości, sepsa może być różnie nasilona; wyróżniamy sepsę, ciężką sepsę i najcięższy stan, gdy w przebiegu sepsy dochodzi do rozwoju wstrząsu, czyli wstrząs septyczny. Wstrząs septyczny rozwija się z chwilą wyczerpania mechanizmów kompensacyjnych organizmu chorego, gdy dysproporcja między zapotrzebowaniem, a dostarczeniem odpowiedniej ilości krwi niosącej tlen i substancje odżywcze do komórek prowadzi do upośledzenia funkcji i niewydolności wielu ważnych dla życia narządów, co z kolei doprowadza do niewydolności wielonarządowej. Ze względu na różnice w przyczynach i leczeniu zwykle rozróżnia się sepsę noworodkową, sepsę dzieci, sepsę dorosłych oraz sepsę szpitalną.
Co powoduje sepsę i jak często ta choroba występuje?
Różne drobnoustroje mogą wywoływać różne rodzaje sepsy. Sepsa nabyta w środowisku pozaszpitalnym (w społeczności, w środowisku poszpitalnym) dotyczy zwykle dzieci, młodzieży i ludzi młodych, często bez jasno określonych czynników ryzyka. Sepsa pozaszpitalna jest najczęściej wywoływana przez niewielką liczbę gatunków bakterii o dużej zjadliwości, takich jak meningokoki (Neisseria meningitidis), pneumokoki (Streptococcus pneumoniae), pałeczki hemofilne (Haemophilus influenzae) i paciorkowce ropne (Streptococcus pyogenes), rzadziej pałeczki Gram-ujemne (np. Salmonella spp.). Głośne w prasie i telewizji przypadki sepsy u dzieci, czy ogólnie zdrowych żołnierzy i studentów, były w większości spowodowane przez meningokoki. W latach 2012 i 2013 zgłoszono w Polsce po około 250 przypadków choroby meningokokowej, w tym około 150 przypadków sepsy. Chorowały najczęściej dzieci do 4. roku życia. W tych samych latach zgłaszano rocznie po około 80 przypadków sepsy wywołanej przez pałeczki Salmonella, 250–350 przypadków wywołanych przez pneumokoki, kilkanaście przypadków sepsy wywołanej przez pałeczkę hemofilną (Haemophilus influenzae) oraz kilkadziesiąt przypadków sepsy paciorkowcowej. Według oficjalnych danych z powodu sepsy umiera w Polsce rocznie około 1000 osób.
Z kolei sepsa szpitalna dotyka chorych, którzy są obciążeni wieloma czynnikami ryzyka, jak choroby przewlekłe (np. cukrzyca, nowotwory, zakażenie HIV), pacjentów po operacjach, długotrwałej antybiotykoterapii, chemio- i radioterapii, jak też pacjentów z cewnikami naczyniowymi lub założonymi do pęcherza moczowego, zwykle przebywających na oddziałach intensywnej terapii opieki medycznej. Wymienione czynniki obniżają odporność pacjenta i ułatwiają wniknięcie drobnoustrojów do organizmu. Sepsa szpitalna może być wywołana przez wiele różnych szczepów bakterii, w tym szpitalnych (np. gronkowce, pałeczka ropy błękitnej), zazwyczaj opornych na najczęściej stosowane antybiotyki. Chorzy z sepsą, ze względu na jej gwałtowny przebieg i ciężki stan ogólny, zwykle wymagają leczenia na oddziałach intensywnej opieki medycznej. Sepsa to częsty i poważny problem zdrowotny; dotyczy około 1/10 chorych leczonych w szpitalach i może być przyczyną aż 1/3 wszystkich zgonów pacjentów leczonych szpitalnie (dane amerykańskie). Częstość występowania sepsy w poszczególnych krajach jest różna. Szacuje się, że w Stanach Zjednoczonych na sepsę rocznie choruje około 750 tysięcy do miliona osób. W Polsce, według danych Polskiej Grupy Roboczej do spraw sepsy, w oparciu o badanie „Prevalence”, objawy sepsy stwierdzono u około 30% chorych leczonych na oddziałach intensywnej opieki medycznej, w tym 15% miało objawy ciężkiej sepsy, a 6% objawy wstrząsu septycznego.
Kiedy można podejrzewać, że chory ma sepsę?
Sepsa powstaje na skutek zakażenia, które w początkowej fazie może być trudne do odróżnienia od przeziębienia, grypy czy nieżytu żołądkowo-jelitowego. Wraz z rozwojem sepsy stan ogólny pacjenta szybko i wyraźnie się pogarsza. Rozwiniętej sepsie towarzyszy gorączka (>38,3°C lub hipotermia <36°C), dreszcze, znaczne osłabienie, przyspieszenie akcji serca (>90 uderzeń na minutę u dorosłych) i oddechu (>20 na minutę u dorosłych), duszność, bóle mięśni i brzucha, zblednięcie lub zasinienie obwodowych części ciała i zaburzenia świadomości (zawężenie świadomości, zamroczenie, utrata przytomności) oraz wymioty. Czasami występuje wysypka.
Ciężka sepsa rozwija się bardzo gwałtownie i może doprowadzić do zgonu w ciągu kilku godzin. Niestety nie ma charakterystycznych wczesnych objawów wskazujących, że rozwija się sepsa, jak też nie można w pełni przewidzieć jej przebiegu. Objawami alarmowymi są: zaburzenia świadomości, duszność, niewydolność krążenia oraz krwotoczna, wybroczynowa wysypka, która w odróżnieniu od zwykłych wysypek nie ustępuje po ucisku, gdyż jest spowodowana przez zakrzepy krwi w naczyniach. Ważnym wskaźnikiem dobrego krążenia obwodowego jest czas powrotu kapilarnego, czyli czas po jakim uciśnięta zblednięta tkanka przybiera na powrót różowy kolor. Jest to bardzo prosty objaw, który najłatwiej zbadać na skórze mostka. Do innych objawów sugerujących sepsę u niemowląt i małych dzieci należą ponadto: skąpomocz, drażliwość, nadmierna senność, zaburzenia oddychania (bezdech), wysypka, zmiany zabarwienia skóry (zażółcenie skóry, sinica, zblednięcie) oraz obniżenie napięcia mięśniowego.
Czy sepsa jest zaraźliwa?
Zaraźliwość sepsy, czyli zdolność do przenoszenia się na osoby zdrowe, zależy od czynnika etiologicznego, który ją wywołuje. Ponieważ sepsa jest wywoływana przez bardzo różnorodne drobnoustroje, jej zaraźliwość jest zmienna. Najbardziej zaraźliwa jest sepsa meningokokowa, która może powodować wybuchy ognisk zachorowań. Z kolei sepsa leczona w szpitalu w praktyce nie jest zaraźliwa, ponieważ chory na sepsę przestaje być źródłem zakażenia już po pierwszej dobie skutecznej antybiotykoterapii.
Jak się przenoszą drobnoustroje, które powodują sepsę?
Drobnoustroje, które wywołują sepię, najczęściej przenoszą się drogą kropelkową oraz przez bezpośredni kontakt, tak jak większość zakażeń górnych dróg oddechowych. Przykładowo, najbardziej zaraźliwymi meningokokami można się zarazić przez całowanie się lub inny bliski kontakt, jak też przez picie z jednego naczynia, jedzenie tych samych kanapek czy korzystanie ze wspólnych sztućców.
W jaki sposób lekarz ustala rozpoznanie sepsy?
Badaniem potwierdzającym sepsę (zakażenie krwi) jest wyhodowanie bakterii z posiewu krwi. Niestety posiew krwi wymaga czasu i przynosi wstępny wynik dopiero po 2–3 dniach. Chory na sepsę ma zwykle znacznie podwyższone parametry zapalne (np. odczyn opadania krwinek [OB], stężenie białka C-reaktywnego [CRP], leukocytozę, stężenie prokalcytoniny), obniżoną liczbę płytek, upośledzoną funkcję serca oraz nerek, jednak istnieje wiele innych chorób, w których przebiegu te parametry są zmienione w zbliżony sposób, więc nie można opierać się wyłącznie na wynikach badań laboratoryjnych. Wstępne rozpoznanie sepsy (przed uzyskaniem wyniku posiewu krwi) opiera się najczęściej na doświadczeniu lekarza, zebraniu wywiadu i starannym zbadaniu pacjenta. Pomocne mogą być lokalne dane epidemiologiczne.
Co robić w razie wystąpienia objawów sepsy?
W razie wystąpienia objawów, które mogą wskazywać na sepsę, należy się niezwłocznie zgłosić do lekarza, który zdecyduje o dalszym postępowaniu. Gwałtownie narastające objawy sugerujące sepsę, na przykład krwotoczna wysypka, wymagają jak najszybszego udania się na szpitalny oddział ratunkowy najbliższego szpitala lub wezwania pogotowia ratunkowego. Ze względu na zagrożenie życia, chory z podejrzeniem sepsy zawsze powinien zgłosić się do lekarza, by zweryfikować podejrzenie, nawet jeżeli czuje się jeszcze dobrze, a objawy nie są bardzo nasilone.
Jakie są metody leczenia sepsy?
Podstawowe znaczenie ma jak najszybsze podanie antybiotyków oraz intensywna opieka medyczna (dożylne podawanie dużej ilości płynów i podtrzymywanie najważniejszych czynności życiowych, oddychania i krążenia, za pomocą tlenu, leków i aparatury medycznej). Czasami konieczne jest leczenie nerkozastępcze (dializy) oraz uzupełnianie czynników krzepnięcia. Bardzo ważne jest ustalenie (wyizolowanie) drobnoustroju, który jest odpowiedzialny za wywołanie sepsy, oraz wykrycie i, o ile to możliwe, usunięcie ogniska, które było źródłem zakażenia – na przykład opróżnienie ropnia czy usunięcie zakażonego drenu.
Czy jest możliwe całkowite wyleczenie sepsy?
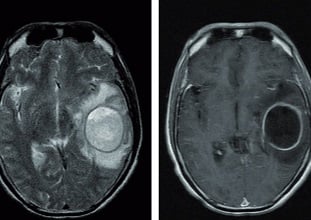
Tak, jest możliwe całkowite wyleczenie zakażenia bakteryjnego, które wywołało sepsę, jednak następstwem sepsy mogą być trwałe powikłania. Nawet najlepiej leczona sepsa cechuje się znaczną śmiertelnością (30–50%). Po jej przebyciu często dochodzi do rozwoju powikłań, w tym zmian martwiczych obwodowych części ciała (np. palców rąk i nóg – konieczna może być amputacja) i ubytków skóry. Przy niedotlenieniu mózgu, współistnieniu zapalenia opon mózgowo-rdzeniowych lub ropni mózgu po sepsie mogą pozostać powikłania neurologiczne, takie jak napady padaczkowe, niedosłuch, porażenia ruchowe kończyn czy różne zaburzenia wyższych czynności nerwowych (np. zaburzenia pamięci czy zaburzenia emocjonalne).
Czy kontakt z chorym na sepsę jest groźny? Czy można się zabezpieczyć przed zachorowaniem?
Nawet w przypadku najbardziej zaraźliwej sepsy meningokokowej nie każdy rodzaj kontaktu z chorym jest groźny. Z ryzykiem zakażenia wiąże się bezpośredni kontakt (np. pocałunki czy picie z jednego naczynia) lub przebywanie przez co najmniej kilka godzin w jednym pomieszczeniu (przy zbliżaniu się do chorego na odległość poniżej 1 metra, co odpowiada zasięgowi przenoszenia się zakażeń drogą kropelkową) czy wspólne podróżowanie samochodem. Osoby, które miały z osobą chorą na sepsę meningokokową kontakt, który zagraża zakażeniem, powinny jak najszybciej otrzymać profilaktycznie antybiotyk, co zapobiega zachorowaniu. Rodzaj antybiotyku, jego dawkę i sposób podania (doustnie czy domięśniowo) ustala lekarz.
Co zrobić by uniknąć zachorowania na sepsę? Czy można się zaszczepić przeciwko sepsie?
Nie istnieje jedna, uniwersalna szczepionka przeciwko sepsie, można natomiast szczepić się przeciwko poszczególnym bakteriom, które ją powodują. Bakterie powodujące sepsę, przeciwko którym mamy szczepionki, to przede wszystkim najbardziej zaraźliwe meningokoki (Neisseria meningitidis), pneumokoki (Streptococcus pneumoniae) oraz Haemophilus influenzae grupy B. Szczepienia należą w Polsce do zalecanych, czyli są wykonywane odpłatnie. Szczepienia ochronne przeciw meningokokom zapewniają odporność swoistą dla serogrupy, czyli chronią tylko przed tymi meningokokami, które zawierają w swoim składzie (np. jednowartościowa skoniugowana szczepionka przeciw serogrupie C, czterowartościowa skoniugowana szczepionka ACW135Y czy czteroskładnikowa szczepionka przeciw serogrupie B).
Kto powinien się zaszczepić przeciwko meningokokom?
Zalecenia dotyczące szczepień zależą od miejscowej sytuacji epidemiologicznej. Szczepienia są szczególnie wskazane dla osób należących do grup dużego ryzyka zachorowania (np. niedobory odporności, anatomiczny lub czynnościowy brak śledziony, osoby wyjeżdżające na tereny endemiczne).
Czy można zachorować na sepsę więcej niż raz?
Tak, przebycie sepsy zwykle nie pozostawia oporności, ponadto sepsę mogą wywoływać różnorodne drobnoustroje. Ponieważ sepsa jest chorobą rzadką, jej powtórne wystąpienie zwykle wskazuje na występowanie czynników ryzyka, które sprzyjają jej rozwojowi (np. niedobory odporności).