Co to jest leiszmanioza i jakie są jej przyczyny?
Leiszmanioza jest tropikalną chorobą pasożytniczą wywoływaną przez pierwotniaki z rodzaju Leishmania. Rozmieszczenie geograficzne gatunków pierwotniaków Leishmania odpowiada za zróżnicowany obraz choroby – od samoograniczających się postaci skórnych (owrzodzenie z Aleppo) lub śluzówkowo-skórnych, do zagrażającej życiu postaci narządowej (kala-azar, gorączka dum-dum).
Rezerwuarem pierwotniaków są ludzie, zwierzęta domowe i dziko żyjące: gryzonie, bydło, psy i koty, wektorem zaś – charakterystyczne gatunkowo komary. Do zarażenia człowieka dochodzi najczęściej w wyniku ukłucia przez komara lub rozgniecenia i wtarcia komara do rany, możliwa jest też transmisja pierwotniaka poprzez transfuzję krwi lub narkotyki dożylne, a także drogą wertykalną z matki na płód. Po przedostaniu się do organizmu pierwotniaki Leishmania zarażają białe krwinki (makrofagi), w konsekwencji czego dochodzi do rozsiewu patogenu, m.in. do wątroby, śledziony, szpiku kostnego. Cechą charakterystyczną leiszmaniozy są zaburzenia odporności.
Ostatnio podkreśla się zagrożenie, jakie niosą zarażenia pierwotniakami Leishmania wśród osób zakażonych HIV. Deficyt odporności związany z zakażeniem HIV może spowodować reaktywację zarażenia Leishmania nawet po wielu latach. Z kolei leiszmanioza u chorych żyjących z HIV przyspiesza progresję choroby do AIDS (zespół nabytego niedoboru odporności).
Jak często występuje leiszmanioza?
Leiszmanioza jest chorobą szeroko rozpowszechnioną w krajach strefy tropikalnej i subtropikalnej, z wyjątkiem Australii i Oceanii. Na świecie zarażonych pierwotniakami z rodzaju Leishmania jest ponad 12 milionów ludzi. Postać skórna występuje na Bliskim Wschodzie, w Azji Środkowej i Wschodniej, Afryce i Ameryce Środkowej. Postać śluzówkowo-skórna odnotowywana jest w Ameryce Środkowej. Postać trzewną leiszmaniozy obserwuje się w Afryce, Azji Środkowej i Południowej oraz w Ameryce Środkowej. W Europie w basenie Morza Śródziemnego występują zachorowania na leiszmaniozę skórną i trzewną. W Polsce leiszmanioza może być przywlekana przez podróżnych/migrantów z krajów endemicznego występowania tej choroby.
Jak się objawia leiszmanioza?
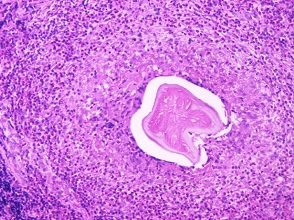
Okres inkubacji objawów choroby jest długi, od kilku tygodni do kilku miesięcy. W leiszmaniozie skórnej (owrzodzenie z Aleppo) zwykle w ciągu kilku tygodni od ukłucia przez moskita pojawiają się zmiany skórne, najczęściej na odsłoniętych częściach kończyn i twarzy. Pierwszym objawem jest zaczerwieniona grudka o średnicy do 2 cm, która przekształca się w charakterystyczne owrzodzenie z uniesionymi brzegami z wysiękiem surowiczym lub centralną martwicą i strupami. Zmiany mogą być rozsiane. Zazwyczaj obserwuje się też powiększenie okolicznych węzłów chłonnych. W ciągu 2–10 miesięcy dochodzi do samoistnego wygojenia się zmian skórnych z pozostawieniem blizn.
W postaci śluzówkowo-skórnej początkowo obserwuje się typowe zmiany skórne. Po wielu latach może dojść do rozwoju zmian zapalno-wrzodziejących w obrębie błony śluzowej górnych dróg oddechowych. Przyczyna tego stanu nie jest poznana. Pierwszym objawem są krwawienia z nosa i jego niedrożność. Następnie dochodzi do rozwoju bolesnych owrzodzeń w obrębie błon śluzowych, destrukcji tkanek nosa, podniebienia, warg, krtani, co prowadzi do oszpecenia i kalectwa.
Leiszmanioza trzewna jest najgroźniejszą postacią choroby. Prowadzi do uszkodzenia narządów wewnętrznych i szpiku. Okres inkubacji choroby wynosi 3–6 miesięcy. Przebieg choroby może być nagły, piorunujący, jednak w większości przypadków choroba przebiega skrycie przez wiele miesięcy, a czasem lat. Wśród objawów choroby obserwuje się długotrwałą, nawracającą gorączkę, narastające osłabienie i wyniszczenie organizmu, biegunkę, hiperpigmentację (ciemniejszy odcień) skóry. W badaniu fizykalnym lekarz może stwierdzić powiększenie węzłów chłonnych, powiększenie wątroby i śledziony, obecność płynu w jamie brzusznej, obrzęki. Zaburzenia odporności w przebiegu leiszmaniozy predysponują do wtórnych zakażeń bakteryjnych płuc i przewodu pokarmowego, gruźlicy i posocznic. Zaburzenia krzepnięcia są przyczyną zagrażających życiu krwotoków. Nieleczona leiszmanioza trzewna prowadzi do zgonu 95% chorych w ciągu 2 lat od pojawienia się objawów.
Co robić w przypadku wystąpienia objawów leiszmaniozy?
W przypadku podejrzenia leiszmaniozy (podróż do krajów endemicznego występowania, obraz kliniczny) wskazana jest pilna konsultacja w poradni specjalistycznej (chorób zakaźnych, chorób tropikalnych) lub odpowiednim oddziale.
W jaki sposób lekarz ustala rozpoznanie leiszmaniozy?
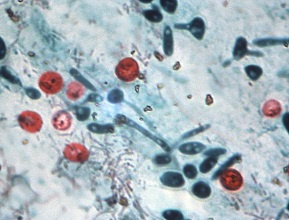
W leiszmaniozie skórnej i śluzówkowo-skórnej potwierdzeniem rozpoznania jest wykrycie pierwotniaków pod mikroskopem w wycinkach pobranych z obrzeży zmian. W diagnostyce leiszmaniozy trzewnej wartościowym badaniem jest mikroskopowa ocena obecności pierwotniaków w aspiratach szpiku kostnego oraz molekularna ocena obecności materiału genetycznego pierwotniaków z rodzaju Leishmania. Badania serologiczne oceniające obecność przeciwciał przeciw Leishmania są obarczone dość dużym ryzykiem błędu.
W leiszmaniozie trzewnej obserwuje się znaczną niedokrwistość, zmniejszenie liczby białych krwinek oraz płytek krwi oraz małe stężenie białka we krwi.
Jakie są metody leczenia leiszmaniozy?
W większości przypadków leiszmaniozy skórnej nie ma potrzeby stosowania leków ogólnoustrojowych, a jedynie miejscowe preparaty i zabiegi. W leiszmaniozie śluzówkowo-skórnej i trzewnej stosuje się leki podawane doustnie i dożylnie. Istotne znaczenie wspomagające ma leczenie objawowe niewydolności narządowej oraz leczenie niedożywienia, zakażeń bakteryjnych skóry i błon śluzowych oraz innych chorób towarzyszących (zakażenie HIV, gruźlica).
Czy możliwe jest całkowite wyleczenie leiszmaniozy?
Leczenie powoduje remisję objawów leiszmaniozy. W postaci skórnej samoistne wygojenie się zmian obserwuje się u 90% chorych w ciągu roku. Rozsiana postać skórna i postać z zajęciem błon śluzowych mogą powodować trwałe oszpecenia i wiązać się z zagrażającymi życiu nadkażeniami bakteryjnymi. Leiszmanioza trzewna jest chorobą przewlekłą, postępującą, nieleczona prowadzi do zgonu u 95% chorych w ciągu 2 lat. Z uwagi na obserwowane reaktywacje wyleczonej leiszmaniozy u osób z niedoborami odporności, nie ma pewności czy leczenie zapewnia eliminację pasożyta z organizmu.
Co trzeba robić po zakończeniu leczenia leiszmaniozy?
Nawroty choroby są częste, dotyczą przede wszystkim osób z niedoborami odporności. Pacjent powinien pozostawać pod regularną specjalistyczną kontrolą lekarską do czasu ustąpienia objawów i całkowitej rekonwalescencji (zwykle 6 mies.).
Co robić, aby uniknąć zachorowania na leiszmaniozę?
Podstawą profilaktyki zachorowań na leiszmaniozę jest ochrona ciała przed kontaktem z komarami, stosowanie odzieży ochronnej, repelentów, moskitier.