Derek Chu: Wypowiadam się w imieniu autorów z grupy COVID-19 SURGE (Systematic Urgent Review Group Effort), którzy stoją za przeglądem przygotowanym na zlecenie Światowej Organizacji Zdrowia (WHO). Pod koniec marca br. zebraliśmy około 40-osobowy zespół pod kierownictwem badaczy związanych z McMaster University, wśród których byli m.in. Holger Schünemann, Elie Akl i ja. Naszym celem było przyjrzenie się efektom dystansowania fizycznego oraz używania masek i ochrony oczu. Wprawdzie jestem internistą, immunologiem klinicznym i alergologiem, ale ponieważ COVID-19 ma tak rozległy zasięg i dotyczy wszystkich specjalności lekarskich, pomyślałem, że to bardzo ważne zagadnienie w kontekście zarówno aktualnej pandemii i planów otwierania gospodarki, jak i przyszłych pandemii.
Bardzo szybko dokonaliśmy syntezy ponad 20 000 pozycji światowego piśmiennictwa i wyłuskaliśmy spośród nich około 44 badań obserwacyjnych (bez randomizacji) poświęconych ilościowej ocenie wpływu stosowania dystansu fizycznego, ochrony oczu oraz masek. W sumie w badaniach tych poddano analizie około 26 000 osób z 16 krajów położonych na 6 kontynentach. Wśród nich 6500 chorowało na COVID-19.
Jeżeli chodzi o dystansowanie fizyczne, stwierdziliśmy zależność między odległością od osoby zakażonej a ryzykiem transmisji wirusa. Zwiększenie tego dystansu o 1 metr, czyli z 0 metrów do 1 metra i z 1 metra do 2 metrów, powodowało podwojenie względnego efektu. Dla granicy około 1 metra skorygowany iloraz szans wynosił 0,18.
Roman Jaeschke: Czyli utrzymywanie dystansu 1 metra oznacza 5-krotne zmniejszenie ryzyka zakażenia. Niebywałe. Jeżeli się nie mylę, wyjściowe ryzyko transmisji wirusa wynosiło około 15%. To by oznaczało, że z 15 osób (na 100), które zostają zakażone, schodzimy do 3 na 100.
To prawda.
Przy odległości 1 metra.
Właśnie tak. Taką zależność stwierdziliśmy zarówno w placówkach opieki zdrowotnej, jak i poza nimi. Pomaga to precyzyjnie ustalić, jaki jest optymalny bezpieczny dystans, jak monitorować osoby z kontaktu, przebywanie w jakiej odległości wiąże się z ryzykiem transmisji, a także w jaki sposób modelować przyszłe plany wyjścia z lockdownu oraz postępowanie podczas kolejnych pandemii.
Muszę przyznać, że te liczby naprawdę oszałamiają,
mimo że stale słyszymy o tym, jak ważne jest
zachowywanie dystansu. Znając je, prawdopodobnie
sam zmienię swoje podejście.
Jeżeli dobrze usłyszałem, zwiększenie odległości z 1 metra do 2 metrów ponownie zmniejsza ryzyko o połowę.
Dokładnie tak. Redukcja ryzyka względnego wówczas niemal się podwaja, co widać w analizie metaregresji. Oznacza to, że może warto byłoby jeszcze raz przemyśleć, jaki standard należy przyjąć. Chociaż odległość 1 metra daje już dość skuteczną ochronę, być może – ze względu na różnice w wytycznych w różnych krajach – trzeba przyjąć jeden uniwersalny standard. Jedni zalecają dystans 1 metra, inni dystans 2-metrowy, i ten drugi można przyjąć jako uniwersalny.
Myślę, że możliwość zachowania takich odległości
zależy od liczby otaczających nas osób.
Wiedza o tym, jak bardzo dystans fizyczny wpływa
na ryzyko zakażenia, jest niezwykle przydatna. Czy można
coś do tego dodać?
Po pierwsze, sugerujemy, że należałoby spróbować ustalić uniwersalny standard identyfikowania osób z kontaktu i optymalny dystans fizyczny. Druga drobna, ale być może ważna sugestia dotyczy państw stosujących imperialny system miar: tu również korzystne mogłoby być przyjęcie jako standardu dystansu odpowiadającego co najmniej 2 metrom. Zwykle zalecany odstęp 6 stóp, czyli około 1,8 m, jest mniejszy. Metaregresja i wyniki naszego badania pokazują, że zwiększenie obowiązkowej odległości między ludźmi do co najmniej 2 metrów, czyli 6,5–7 stóp, przyniosłoby znaczącą różnicę.
Ciekaw jestem, jak zareagują na to nasi koledzy w Stanach Zjednoczonych i czy zmienią system imperialny
na inny.
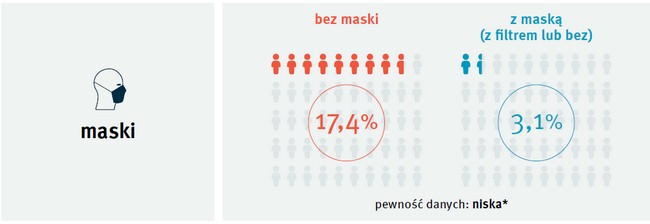
Przejdźmy teraz do masek. Co stwierdziliście?
Noszenie masek od pewnego czasu budzi sporo kontrowersji i jest przedmiotem gorących dyskusji w kontekście różnych scenariuszy pandemii. Jak pan zapewne wie z historii, nawet po epidemii grypy hiszpanki noszenie masek było dość powszechne.
Przyglądając się danym dotyczącym COVID-19, zrozumieliśmy, że istnieje pewne zamieszanie w kwestii tego, czy powstawanie aerozolu zawierającego SARS-CoV-2 ma wpływ na to, które maski są skuteczniejsze. Na podstawie systematycznej analizy wszystkich dostępnych danych dotyczących ciężkiego ostrego zespołu oddechowego (SARS), bliskowschodniego zespołu niewydolności oddechowej (MERS) i COVID-19 stwierdziliśmy, że po pierwsze: stosowanie masek było ściśle związane z ochroną przed zakażeniem zarówno w placówkach opieki zdrowotnej, jak i poza nimi, a po drugie, że prawdopodobnie można ustalić hierarchię masek pod względem ich skuteczności. Maski z filtrem, które obejmują różne klasy, w tym najpowszechniejszą N95 (znaną pod podobną nazwą w Chinach i Europie [FFP2 wg normy europejskiej – przyp. red.]), okazały się skuteczniejsze niż maski chirurgiczne czy kilkuwarstwowe maski z bawełny albo gazy.
Moje pierwsze wrażenie, kiedy czytałem wyniki
(jeśli dobrze je rozumiem), było takie, że skuteczność
masek jest podobna do zachowywania metrowego, a nawet – w przypadku potencjalnie skuteczniejszych
masek – 2-metrowego dystansu fizycznego.
Kolejną kwestią jest oczywiście względne bezpieczeństwo
albo inaczej: skuteczność masek. Mamy więcej masek
chirurgicznych niż masek N95. Skuteczność i korzyści
ze stosowania jednych w porównaniu z drugimi mogą
zależeć od wyjściowego ryzyka zakażenia. Zgadza się?
Zdecydowanie tak. Wnioski z badania są takie, że musimy brać pod uwagę nie tylko potencjalną skuteczność lub efektywność poszczególnych rodzajów masek oraz okoliczności ich stosowania, ale również wyjściowe ryzyko, na jakie będzie narażona nosząca je osoba, oraz takie czynniki, jak akceptowalność masek, możliwość ich noszenia, indywidualne i społeczne wartości i preferencje.
Używam maski N95 i muszę przyznać, że nie jest
łatwo w niej wytrzymać 10 minut, a co dopiero przez
dłuższy czas.
Jeżeli dobrze odczytałem dane, to stosowanie masek
chirurgicznych eliminowało około 2/3 ryzyka, a masek
N95 kolejne 2/3 z tego, co pozostało; innymi słowy:
maski N95 mogą wyeliminować 90% ryzyka, a maski
chirurgiczne około 70%; oczywiście w przybliżeniu. Pozostają
jednak kwestie niewygody i funkcjonowania w tych
maskach, a tu również istnieją różnice. Co powinniśmy
radzić ludziom? Jakie są implikacje kliniczne? Zapewne
prowadziliście szerokie rozmowy na ten temat.
Jest dokładnie tak, jak pan powiedział. To jedne z podstawowych kwestii.
Przede wszystkim musimy rozważyć stosowanie masek w placówkach opieki zdrowotnej i poza nimi. W tym pierwszym środowisku być może warto byłoby już teraz pomyśleć o racjonalnym stosowaniu masek chirurgicznych oraz zwiększeniu produkcji masek z filtrem na przyszłość. Ponadto musimy się zastanowić, w jakich sytuacjach ryzyko jest największe, żeby móc zastosować ochronę na najwyższym poziomie i wyeliminować te pozostałe 2/3 ryzyka. Tak jak pan powiedział, zarówno maski chirurgiczne, jak i maski z filtrem są bardzo skuteczne. Dodatkowa korzyść z noszenia maski z filtrem zamiast maski chirurgicznej może być najbardziej potrzebna tym, którzy się znajdą w sytuacji bardzo dużego ryzyka. Niemniej jednak trudno dokładnie określić sytuacje związane z największym ryzykiem zakażenia.
Idąc dalej: kiedy myślimy o ryzyku wyjściowym z metodologicznego punktu widzenia, zwykle mamy na myśli wartość, która pozostaje stała przez długi czas. W rzeczywistości, w której codziennie mamy do czynienia z pacjentami, to ryzyko może się gwałtownie i dynamicznie zmieniać. Dlatego być może warto rozważyć w pewnych okolicznościach częstsze stosowanie masek N95 zamiast masek chirurgicznych. Gdy jednak patrzymy z bardziej ogólnej perspektywy, ryzyko wyjściowe jest dość stałe i jego redukcja o 2/3 oznacza istotną ochronę, a jednocześnie uwzględnia optymalne wykorzystanie obecnie dostępnych zasobów.
Nie bez znaczenia jest też oczywiście dostępność
masek.
Gdybym miał podsumować te informacje dla laika,
powiedziałbym, że w sytuacjach największego ryzyka
powinniśmy zacząć stosować maski N95, a z czasem,
kiedy staną się łatwiej dostępne, moglibyśmy zacząć je
nosić także w sytuacjach, w których to ryzyko jest mniejsze.
Zakładając oczywiście, że ludzie będą skłonni znosić
niewygodę, która wiąże się z ich stosowaniem.
Tak to wygląda, jeżeli wyniki, które uzyskaliście, są
wiarygodne. Opieraliście się wyłącznie na badaniach obserwacyjnych.
Czy stopień niepewności co do tych wyników
uzasadnia przeprowadzenie badań z randomizacją w celu ostatecznego potwierdzenia i określenia stopnia
korzyści ze stosowania masek?
Ma pan rację. Chociaż wykazaliśmy bardzo silny związek między stosowaniem masek a ochroną przed zakażeniem, byliśmy bardzo ostrożni, by nie przecenić szacowanego ilościowego efektu interwencji, czyli dokładnej wartości liczbowej, jaką uzyskaliśmy w wyniku metaanalizy. Pomimo bardzo silnych sygnałów wskazujących na istnienie działania ochronnego masek ogólną jakość danych wykorzystanych w ocenie ilościowej określiliśmy jako niską. Aby uzyskać znacznie większą pewność oszacowania efektu, potrzebujemy rygorystycznie przeprowadzonych badań z randomizacją.
Ponadto możemy mieć większą pewność co do oceny jakościowej, czyli kierunku efektu, ale dokładna wiedza o tym, jak duży to jest efekt, będzie miała dość zasadnicze znaczenie dla lepszego poznania COVID-19 w przyszłości.
Według mnie wyniki tej metaanalizy są bardzo
przydatne i niezwykle ciekawe.
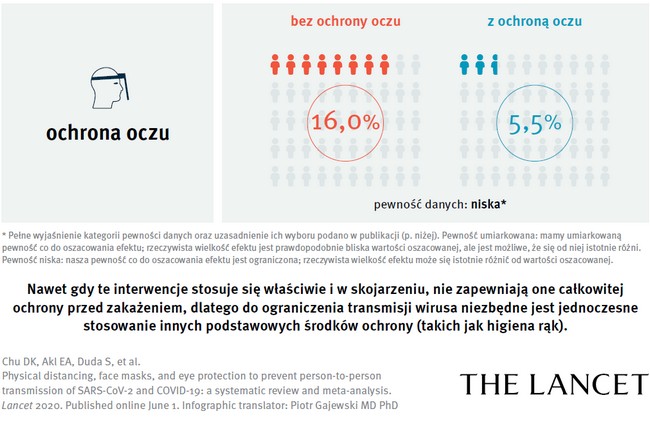
Wspomnieliśmy już o dystansie fizycznym i maskach, a co wynika z oceny efektów stosowania ochrony oczu?
Jeżeli chodzi o ochronę oczu, to najlepiej przebadane i jednocześnie bardzo skuteczne w ograniczaniu transmisji wirusa są gogle i przyłbice. Dlatego należałoby rozważyć ich rutynowe stosowanie w sytuacjach dużego ryzyka. O ochronie oczu można również myśleć poza placówkami ochrony zdrowia, choćby przez noszenie zwykłych okularów. Jest to szczególnie ważne przy bliskich kontaktach z innymi ludźmi w pomieszczeniach, a także w kontekście bezpiecznego otwierania gospodarki.
To dotyczy tylko koronawirusów, czy również wirusa grypy?
W analizie stosowania ochrony oczu skupiliśmy się wyłącznie na koronawirusach o potencjale epidemicznym, czyli powodujących SARS, MERS i COVID-19.
Jak duże jest tu ryzyko? W oczywisty sposób transmisja wirusa kojarzy nam się z kichaniem, kaszlem, nawet oddychaniem. Jak się ma do tego ryzyko związane z transmisją wirusa przez spojówki? Czy jest ono podobne?
Ochrona oczu dość istotnie zmniejszyła ryzyko zakażenia – mniej więcej 5-krotnie, patrząc na skorygowany iloraz szans. Oznacza to, że może odgrywać znaczącą rolę, szczególnie że wrotami zakażenia są zwykle błony śluzowe.
Czyli przy bliskim kontakcie skuteczność ochrony oczu w zapobieganiu zakażeniu jest podobna do skuteczności masek.
Tak.
Dziękuję bardzo za rozmowę. Fascynujące wyniki na wszystkich 3 frontach: dystans fizyczny, maski i ochrona oczu. Jestem pewien, że ta metaanaliza zmieni nasze zachowania.
Co chroni przed zachorowaniem na COVID-19?