Ostra niewydolność oddechowa (acute respiratory distress syndrome – ARDS) to zagrażający życiu stan spowodowany uszkodzeniem ściany naczyń włosowatych. Występujące w ARDS uszkodzenie tzw. bariery pęcherzykowo-włośniczkowej powoduje przeciekanie bogatobiałkowego płynu do układu oddechowego. Zapadnięcie się pęcherzyków powietrznych sprawia, że płuca tracą zdolność spełniania swojej funkcji, czyli wymiany tlenu i dwutlenku węgla, co prowadzi do hipoksji (niedotlenienia). Wśród przyczyn ARDS wyróżniamy szereg czynników, w tym infekcyjne oraz mechaniczne. Pacjenci z ARDS są z reguły w ciężkim stanie klinicznym, wymagają specjalistycznego leczenia na oddziale intensywnej terapii (OIT). Leczenie takie obejmuje zwalczanie choroby podstawowej wywołującej ARDS oraz tlenoterapię i mechaniczne wspomaganie oddychania. ARDS jest ciężkim stanem, w którym śmiertelność, nawet mimo zastosowania odpowiedniego leczenia wynosi ok. 30–40%. U pacjentów, którzy zostaną wypisani ze szpitala mogą wystąpić przewlekłe, nieodwracalne powikłania, takie jak włóknienie płuc.
ARDS - definicja
Zespół ostrej niewydolności oddechowej (acute respiratory distress syndrome – ARDS) to szybko rozwijający się stan, w którym nagle dochodzi to pogorszenia zaopatrzenia organizmu w tlen. Niekiedy dochodzi też do retencji, czyli zwiększenia zawartości dwutlenku węgla (CO2) we krwi. Ostra niewydolność oddechowa to stan zagrożenia życia.
Do ustalenia rozpoznania klinicznego ARDS konieczne jest spełnienie trzech kryteriów medycznych:
- Wartość tzw. wskaźnika oksygenacji (PaO2/FiO2) ?200 mm Hg. Specjalistyczny parametr PaO2 podaje wartość ciśnienia parcjalnego tlenu we krwi tętniczej, a parametr FiO2 podaje stężenie tlenu w mieszaninie oddechowej.
- Uwidocznienie w badaniach obrazowych płuc, czyli na zdjęciu rentgenowskim (RTG) lub w tomografii komputerowej (TK) klatki piersiowej obustronnych zmian miąższowych w płucach wskazujących na niekardiogenny (czyli niespowodowany przyczynami kardiologicznymi) obrzęk płuc.
- Brak objawów podwyższonego ciśnienia w lewym przedsionku.
Jak często występuje ARDS?
Ostra niewydolność oddechowa jest ciężkim, ale rzadko występującym stanem klinicznym. Przybliżone dane z badań naukowych szacują częstość jego występowania na 3–8/100 tys. Jednocześnie kryteria rozpoznania ARDS może spełniać nawet 10% chorych leczonych na oddziałach intensywnej opieki medycznej.
W jaki sposób dochodzi do rozwoju ARDS?
Do niewydolności oddechowej dochodzi, gdy zapotrzebowanie organizmu na tlen jest większe niż ilość tlenu dostarczana przez płuca. Ten stan może mieć kilka przyczyn, z których najważniejsze to:
- zmniejszenie drożności dróg oddechowych, np. w przypadku zadławienia (np. podczas jedzenia, gdy kęs pokarmu zatyka drogi oddechowe) lub zaostrzenia chorób, takich jak astma lub POChP (dostawanie się powietrza do płuc jest utrudnione wskutek zwężenia oskrzeli)
- upośledzenie wymiany gazowej w płucach, kiedy część płuc jest „wyłączona” z oddychania, np. w zapaleniu płuc, gdy zmiany zapalne obejmują duże fragmenty płuc lub obrzęku płuc – wskutek zaostrzenia niewydolności serca krew „zalega” w płucach i pęcherzyki płucne są wypełnione płynem przedostającym się z naczyń włosowatych płuc
- utrudnienie przepływu krwi przez płuca, np. w zatorowości płucnej, gdy dochodzi do zatkania tętnicy płucnej przez skrzepniętą krew (najczęściej zakrzep płynie do płuc z żył nóg)
- zmniejszona wentylacja płuc – płuca są sprawne, ale do mięśni oddechowych dochodzi zbyt mało sygnałów nerwowych z mózgu (np. w przebiegu chorób neurologicznych lub uszkodzenia mózgu).
Kiedy może wystąpić ARDS?
Ostra niewydolność oddechowa może wystąpić po zadziałaniu nagłego czynnika bezpośrednio lub pośrednio uszkadzającego płuca. Z tego względu czynniki ryzyka rozwoju ARDS dzieli się na płucne (bezpośrednie) i pozapłucne (pośrednie, pierwotnie dotyczące innego narządu lub układu, ale wtórnie uszkadzające płuca):
- Do czynników płucnych należą zapalenie płuc o etiologii wirusowej (w tym spowodowane wirusem Sars-Cov-2) lub bakteryjnej, aspiracja treści żołądkowej zwykle spowodowana intensywnymi wymiotami, zwłaszcza u osób po spożyciu alkoholu, przyczyny mechaniczne powodujące uraz klatki piersiowej i stłuczenie płuca, inhalacja substancji chemicznych (dym, toksyny), wielokrotne przetoczenia krwi oraz przytopienie.
- Do czynników pozapłucnych należą stany infekcyjne, takie jak sepsa (czyli uogólniona reakcja organizmu na toczące się zakażenie), wstrząs z upośledzeniem funkcji i niewydolnością wielu narządów, przyczyny mechaniczne, takie jak uraz wielonarządowy czy liczne złamania (mogą one spowodować zator tłuszczowy), ostre powikłania ciąży (rzucawka, zator wodami płodowymi), zespół rozpadu nowotworu oraz ciężkie niepożądane reakcje polekowe. Należy podkreślić, że ważne czynniki predysponujące do rozwoju tego ARDS zależą od naszego stylu życia: nadużywanie alkoholu zwiększa ryzyko ARDS i zwiększa śmiertelność w jego przebiegu. Wystąpieniu ARDS sprzyja również otyłość.
Przebieg ostrej niewydolności oddechowej
Przebieg ARDS można podzielić na trzy etapy. W pierwszej fazie wysiękowej niekontrolowany proces zapalny doprowadza do uszkodzenia bariery pęcherzykowo-włośniczkowej (śródbłonka naczyń i pneumocytów) i przesiąkania bogatobiałkowego płynu i krwinek do pęcherzyków płucnych. W drugim lub trzecim tygodniu podczas fazy proliferacyjnej powstaje tkanka ziarninowa. ARDS jest stanem potencjalnie odwracalnym, więc na dalszych etapach możliwa jest regeneracja zniszczonych komórek lub przejście w tzw. fazę włóknienia z produkcją kolagenu przez fibroblasty i powstaniem nieodwracalnych zmian w płucach.
Objawy ARDS
Najważniejszym objawem ostrej niewydolności oddechowej jest duszność. Jeżeli zawartość tlenu we krwi jest mała, może występować sinica, czyli sine zabarwienie warg, czasem płatków uszu i koniuszka nosa. Duszności mogą towarzyszyć inne objawy, związane z chorobami powodującymi niewydolność oddechową. Nie są one jednak swoiste dla niewydolności oddechowej. Najczęściej jest to kaszel, czasami świszczący oddech, krwioplucie lub ból w klatce piersiowej.
Diagnostyka ostrej niewydolności oddechowej
Podejrzenie niewydolności oddechowej na podstawie wywiadu wyżej opisanych objawów wymaga pilnej weryfikacji w szpitalu. Pacjent z niewydolnością oddechową musi znaleźć się jak najszybciej pod specjalistyczną opieką w szpitalu, gdzie zostaną wykonane badania niezbędne do identyfikacji przyczyny wystąpienia ARDS i oceny nasilenia objawów, a tym samym dobrania najlepszego leczenia.
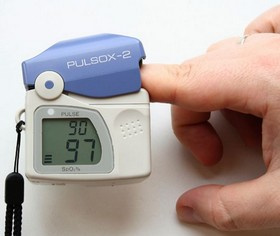
- Pomiar saturacji
Nieinwazyjnym, szybkim w wykonaniu badaniem jest pomiar saturacji (wysycenia hemoglobiny tlenem) za pomocą pulsoksymetru. Prawidłowe wartości SpO2 u osób dorosłych bez chorób współistniejących wynoszą powyżej 95%. W niewydolności oddechowej dochodzi do znacznego obniżenia saturacji. Pomiary saturacji można wykonywać w warunkach domowych, zwłaszcza podczas infekcji dróg oddechowych, gdy odczuwa się duszność. Wartości poniżej 92% u osób bez współistniejących chorób przewlekłych układu oddechowego są wskazaniem do pilnego kontaktu z pogotowiem ratunkowym. - Badania laboratoryjne:
U pacjenta z objawami niewydolności oddechowej należy pobrać krew tętniczą celem wykonania gazometrii krwi (badania oceniającego wymianę gazową oraz równowagę kwasowo-zasadową). W ARDS spodziewamy się hipoksemii, a w części przypadków hiperkapnii (zbyt wysokiego stężenia dwutlenku węgla) i kwasicy (obniżenia pH).
Dalsze badania obejmują pobranie krwi żylnej, z której wykonuje się morfologię oraz badania biochemiczne. Nieprawidłowości w tych badaniach zależą od choroby podstawowej, która doprowadziła do rozwoju ARDS. Przy podejrzeniu infekcyjnej etiologii ARDS pobiera się również materiał na badania mikrobiologiczne – np. wymaz na grypę czy COVID-19.
W niewydolności oddechowej konieczne jest wykonanie badań obrazowych klatki piersiowej tj. RTG klatki piersiowej lub TK klatki piersiowej. Zmiany, które uwidoczniamy w RTG klatki piersiowej zależą od przyczyny ARDS, np. w zapaleniu płuc są to nacieki zapalne w płucach. W ARDS stwierdza się nieswoisty (czyli występujący w różnych innych chorobach) obraz obrzęku płuc, tj. rozlane zacienienia i zagęszczenia pęcherzykowe postępujące zwykle od obwodu płuc ku wnękom. Typową (choć również nieswoistą) cechą ARDS w TK klatki piersiowej jest tzw. objaw kostki brukowej (są to zacienienia typu mlecznego szkła, czyli obszary płuc o zwiększonym zacienieniu, na których tle widoczne są naczynia krwionośne) ze współistniejącym pogrubieniem przegród międzyzrazikowych i śródzrazikowych).
ARDS - leczenie
Przyczyną ostrej niewydolności oddechowej zawsze jest choroba na tyle poważna, że wymaga leczenia w szpitalu. Leczenie zależy od przyczyny, która wywołała niewydolność oddechową. W przypadku etiologii infekcyjnej stosuje się leczenie celowane np. antybiotyki w przypadku bakteryjnego zapalenia płuc. W niektórych przypadkach podaje się dożylnie glikokortykosteroidy. Potwierdzono, że glikokortykosteroid systemowy deksametazon podawany dożylnie przez 10 dni zmniejsza ryzyko zgonu u chorych na COVID-19 wymagających wentylacji mechanicznej płuc lub leczenia tlenem.
Jeśli przyczyną niewydolności oddechowej jest płyn w jamie opłucnej, konieczne jest jego usunięcie, podobnie w przypadku obecności odmy opłucnowej należy ją odbarczyć.
Aby zwiększyć zawartość tlenu we krwi, lekarz podaje pacjentowi tlen – chory oddycha przez „wąsy tlenowe” lub maskę. W najcięższych przypadkach konieczne jest wspomaganie oddychania, np. za pomocą respiratora. Jeżeli pacjent jest przytomny, często można zastosować wentylację nieinwazyjną. Chory zakłada maskę na nos lub nos i usta, która połączona jest elastycznym przewodem z respiratorem. Urządzenie wytwarza dodatnie ciśnienie i pomaga pacjentowi oddychać. Jeżeli chory jest nieprzytomny lub nieinwazyjna wentylacja jest nieskuteczna albo nie da się jej zastosować, konieczna jest wentylacja inwazyjna. Wymaga uśpienia pacjenta i intubacji, czyli wprowadzenia do tchawicy rurki, przez którą wentylowane są płuca.
Dodatkowe postępowanie obejmuje stosowanie fizjoterapii, w tym fizjoterapii oddechowej dostosowanej do stanu klinicznego pacjenta oraz zastosowanie odpowiedniej diety zapewniającej właściwe odżywianie.
Rokowanie w ARDS
Aktualnie według danych z literatury śmiertelność w przebiegu ARDS wynosi 30–40%. Do niekorzystnych czynników rokowniczych należą starszy wiek, alkoholizm, wywiad ciężkiej choroby przewlekłej, tj. nowotworu, stan po przeszczepieniu narządów, zakażenie HIV czy przewlekła choroba wątroby. Przebieg ARDS jest cięższy u pacjentów z wyjściowo występującą sepsą lub uszkodzeniem wielonarządowym.
Powikłania ARDS
Powikłania ARDS dzielą się na ostre i przewlekłe. Do ostrych powikłań, które mogą wystąpić w trakcie pobytu pacjenta w szpitalu należą krwawienie z górnego odcinka przewodu pokarmowego oraz powikłania zakrzepowo-zatorowe. W trakcie pobytu pacjenta na oddziale intensywnej terapii może też do dojść do rozwoju zakażenia szpitalnego i wystąpienia zapalenia płuc u pacjenta przyjętego bez wyjściowej infekcji. U pacjentów podłączonych do respiratora może rozwinąć się też tzw. respiratorowe zapalenie płuc lub mogą wystąpić powikłania mechaniczne, takie jak rozwój odmy.
Im cięższy przebieg ARDS, zwłaszcza gdy wymagana jest długotrwała wentylacja mechaniczna, tym większe ryzyko przewlekłych następstw. Powstanie zmian zwłóknieniowych jest najczęściej nieodwracalnym procesem. Pacjenci mimo opuszczenia szpitala zgłaszają postępującą duszność i upośledzenie tolerancji wysiłku.