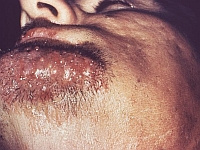
Szampon z cyklopiroksem w łojotokowym zapaleniu skóry głowy
17.11.2005
Treatment and prophylaxis of seborrheic dermatitis of the scalp with antipityrosporal 1% ciclopirox shampoo
Archives of Dermatology, 2005; 141: 47–52
Ciąg dalszy dostępny po zalogowaniu dla osób związanych zawodowo z ochroną zdrowia.
Zaloguj się lub przejdź do portalu dla pacjentów.
Zaloguj się lub przejdź do portalu dla pacjentów.
Wybrane treści dla pacjenta
-
 Ostre uszkodzenie nerek w ciąży Co to jest ostre uszkodzenie nerek i jakie są jego przyczyny w ciąży? Jak się objawia i jak często występuje ostre uszkodzenie nerek w ciąży? Jak przebiega leczenie?
Ostre uszkodzenie nerek w ciąży Co to jest ostre uszkodzenie nerek i jakie są jego przyczyny w ciąży? Jak się objawia i jak często występuje ostre uszkodzenie nerek w ciąży? Jak przebiega leczenie? -
 Grzybica skóry Nie każdy kontakt z zarodnikami grzyba powoduje rozwój choroby, ponieważ w pełni zdrowy organizm człowieka, dzięki licznym mechanizmom obronnym skóry, często potrafi zwalczyć infekcję grzybiczą. Nieznaczne jednak zachwianie równowagi (homeostazy) organizmu umożliwia grzybom wniknięcie do naskórka czy skóry.
Grzybica skóry Nie każdy kontakt z zarodnikami grzyba powoduje rozwój choroby, ponieważ w pełni zdrowy organizm człowieka, dzięki licznym mechanizmom obronnym skóry, często potrafi zwalczyć infekcję grzybiczą. Nieznaczne jednak zachwianie równowagi (homeostazy) organizmu umożliwia grzybom wniknięcie do naskórka czy skóry.
Nie przegap
Gdzie kierować
Przedstawiamy aktualny wykaz dermatologicznych oddziałów klinicznych posiadających umowę z NFZ oraz dane kontaktowe konsultantów (stan na 01.05.2022 r.).
Konferencje i szkolenia dermatologiczne
18. Sympozjum Europejskiej Akademii Dermatologii i Wenerologii
16-18.05.2024, Malta
XIV Sympozjum Naukowo-Szkoleniowe Polskiego Towarzystwa Dermatologicznego „Polska Akademia Dermatologii i Wenerologii”
20-22.06.2024r., Kraków
Napisz do nas
Zadaj pytanie ekspertowi, przyślij ciekawy przypadek,
zgłoś absurd, zaproponuj temat dziennikarzom.
Pomóż redagować portal.
Pomóż usprawnić system ochrony zdrowia.