Leczenie inwazyjne i zabiegowe choroby niedokrwiennej serca ma na celu poprawę przepływu krwi przez zwężone naczynia wieńcowe, a co za tym idzie – poprawę ukrwienia serca i zmniejszenie dolegliwości odczuwanych przez pacjenta.
Przezskórne interwencje wieńcowe to metoda inwazyjnej diagnostyki i leczenia zwężeń tętnic wieńcowych ograniczających przepływ krwi przez te tętnice i w efekcie niedokrwienie mięśnia sercowego. Badaniem inwazyjnym oceniającym przepływ krwi przez tętnice wieńcowe jest koronarografia, natomiast metodą leczenia – koronaroplastyka. Metodami leczenia chirurgicznego choroby wieńcowej są: pomostowanie aortalno-wieńcowe i rewaskularyzacja laserowa.
Koronarografię wykonuje się, gdy istnieje prawdopodobieństwo kliniczne (ocenione na podstawie wywiadu i/lub innych nieinwazyjnych badań diagnostycznych) zwężenia światła tętnicy wieńcowej. Polega ona na podaniu kontrastu bezpośrednio do badanego naczynia i ocenie przepływu krwi z kontrastem przez tętnice przy użyciu promieni rentgenowskich. Klasyczna angiografia daje obraz dwuwymiarowy, dlatego często trzeba wykonywać badanie w kilku projekcjach (pod różnymi kątami).
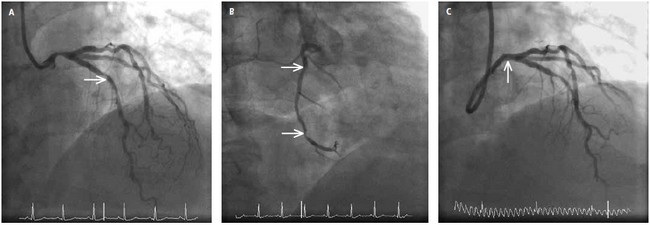
Ryc. 1. Koronarografia
Wówczas ocena morfologiczna zmian zwężających światło naczynia pozwala na ustalenie sposobu leczenia choroby niedokrwiennej serca. Wynik koronarografii (czasami poszerzony o inwazyjne badania czynnościowe tętnic wieńcowych) pozwala wnioskować o rzeczywistym wpływie blaszki miażdżycowej na przepływ krwi w zwężonym naczyniu, a co za tym idzie, o jej wpływie na dostarczanie tlenu do mięśnia sercowego. Kiedy zdiagnozowana zostanie zmiana w obrębie naczynia wieńcowego, podejmuje się decyzję o sposobie i trybie leczenia. Metody lecznicze to:
- koronaroplastyka balonowa
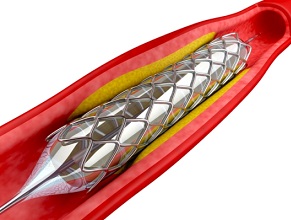
- koronaroplastyka z implantacją stentu/stentów
- pomostowanie aortalno-wieńcowe
- rewaskularyzacja laserowa.
Koronaroplastyka balonowa oraz koronaroplastyka z implantacją stentu (stentów) to zabiegi mające na celu poszerzenie światła tętnic wieńcowych (lub udrożnienie zamkniętych tętnic) i poprawę ukrwienia mięśnia sercowego poprzez zwiększenie przepływu krwi przez naczynia, które poszerza się z dostępu przez tętnice obwodowe. Koronaroplastyka balonowa polega na poszerzeniu światła naczyń wieńcowych za pomocą specjalnych baloników. Angioplastyka wieńcowa z implantacją stentów polega na wszczepieniu do poszerzonego balonem odcinka tętnicy wieńcowej stentu („sprężynki” umieszczanej wewnątrz naczynia), aby efekt poszerzenia utrzymywał się dłużej niż po samym rozszerzeniu naczynia za pomocą balonika. Dzięki tej metodzie u wielu pacjentów nie ma potrzeby wykonywania operacji kardiochirurgicznej, jednak nie u każdego chorego można ją zastosować.
Pomostowanie aortalno-wieńcowe to operacja kardiochirurgiczna polegająca na wszczepieniu pomostów naczyniowych (tzw. bypassów) omijających miejsce zwężenia tętnicy wieńcowej. Wytworzenie sztucznych połączeń (bezpośrednich lub pośrednich) między tętnicą główną (aortą), a tętnicami wieńcowymi – omijających miejsca zwężenia – zapewnia poprawę dopływu krwi do niedokrwionego obszaru mięśnia sercowego. Technika ta stosowana jest w niektórych przypadkach zaawansowanej choroby wieńcowej, kiedy przezskórne interwencje wieńcowe są przeciwwskazane (np. z uwagi na umiejscowienie zmiany zwężającej światło tętnicy) lub choroba dotyczy jednocześnie kilku tętnic wieńcowych (choroba wielonaczyniowa).
Rewaskularyzacja laserowa to metoda inwazyjnego leczenia zaawansowanej choroby niedokrwiennej serca, stosowana u pacjentów, u których wyczerpano inne możliwości rewaskularyzacji mięśnia sercowego (angioplastyki wieńcowej lub pomostowania aortalno-wieńcowego). Rewaskularyzacja laserowa polega na wytworzeniu laserem medycznym w mięśniu sercowym od 12 do 60 kanałów (ich liczba zależy od stopnia zaawansowania choroby) o średnicy około 1 mm, wzdłuż tętnicy objętej zaawansowanym procesem miażdżycowym. Powoduje to tworzenie nowych naczyń krwionośnych w mięśniu sercowym i zniszczenie zakończeń nerwowych. Zabieg ma na celu poprawę ukrwienia mięśnia sercowego i zmniejszenie dolegliwości bólowych.
Przezskórne interwencje wieńcowe
Jakie są wskazania do przezskórnych interwencji wieńcowych?
Do tego zabiegu kwalifikuje kardiolog na podstawie wcześniej wykonanej koronarografii. Koronaroplastyki (angioplastyka wieńcowa) nie wykonuje się u wszystkich osób ze stwierdzoną chorobą niedokrwienną serca. Pacjenta kwalifikuje się do zabiegu na podstawie oceny zaawansowania i umiejscowienia zmian w tętnicach oraz stanu klinicznego (w tym chorób towarzyszących), a także możliwości technicznych.
Jak przebiega zabieg przezskórnej koronaroplastyki?
Angioplastykę wieńcową wykonuje się w sali zabiegowej pracowni hemodynamicznej, w znieczuleniu miejscowym. Pacjent znajduje się w pozycji leżącej. Zabieg rozpoczyna się od wprowadzenia igły do tętnicy udowej, ramiennej lub promieniowej. Następnie metalową igłę zamienia się na plastikową, tak zwaną koszulkę naczyniową. Przez koszulkę wprowadza się do tętnicy cienkie cewniki, które przez aortę wsuwa się do tętnicy wieńcowej, która ma zostać poszerzona. Ich umiejscowienie kontroluje się za pomocą promieniowania rentgenowskiego. Przez cewnik wprowadza się odpowiedni balon i ustawia w zwężonym miejscu, a następnie pompuje się do niego płyn pod bardzo wysokim ciśnieniem (dochodzącym nawet do 24 atmosfer) przez kilkanaście sekund do kilku minut. Często należy rozprężać balon w ten sposób wielokrotnie.
Angioplastyka wieńcowa zwykle wymaga wszczepienia stentu – specjalnej metalowej sprężynki zapobiegającej „zapadaniu” się światła tętnicy. Po poszerzeniu tętnicy efekt ocenia się za pomocą podania kontrastu. Po zabiegu wykonanym z dostępu przez tętnicę udową koszulkę naczyniową zwykle pozostawia się na kilka godzin. Jeśli zabieg wykonywany był z dostępu przez tętnicę promieniową, koszulkę usuwa się zaraz po zabiegu.
Po zabiegu z dostępu przez tętnicę udową obowiązuje leżenie płasko na plecach przez 24 godziny, aby nakłuta tętnica (w pachwinie) mogła się zagoić. Nie dotyczy to chorych, u których zabieg wykonywano przez tętnicę ramienną lub promieniową. Angioplastyka wieńcowa trwa od kilku-kilkunastu minut do nawet 2 godzin w trudniejszych przypadkach. Po zabiegu należy przez około tydzień oszczędzać nakłutą nogę, to znaczy nie wykonywać forsownych wysiłków, przysiadów, unikać zbyt długiego marszu i nie pochylać się. Pozwala to uniknąć późnego krwawienia z nakłutej tętnicy.
Jak się przygotować do zabiegu przezskórnej koronaroplastyki?
Przed badaniem chory nie powinien spożywać posiłków i przyjmować napojów przez około 4–6 godzin. Zabieg odbywa się w warunkach szpitalnych. Wszyscy chorzy, o ile nie ma przeciwwskazań, powinni kilka dni przed zabiegiem zacząć przyjmować aspirynę i klopidogrel lub inne leki blokujące płytki krwi. W dniu badania należy dokładnie wygolić obie pachwiny. Przezskórne zabiegi na naczyniach wieńcowych wymagają odstawienia z wyprzedzeniem pewnych leków (np. rozrzedzających krew), co należy ustalić z lekarzem.
Jakie są przeciwwskazania do zabiegu przezskórnej koronaroplastyki?
Jedynym bezwzględnym przeciwwskazaniem do inwazyjnego badania czynnościowego tętnic wieńcowych jest brak świadomej zgody pacjenta na zabieg.
Przeciwwskazania względne to: brak współpracy pacjenta, zaawansowana niewydolność nerek, obrzęk płuc, ciężka skaza krwotoczna, czynne krwawienie, świeży lub w ostatnim czasie przebyty udar mózgu, niedokrwistość, ciężkie nadciśnienie tętnicze, znaczne zaburzenia elektrolitowe, zatrucie glikozydami naparstnicy, uczulenie na stosowane środki kontrastowe, brak zgody na ewentualny zabieg rewaskularyzacyjny lub inny zabieg kardiochirurgiczny, któremu rewaskularyzacja miałaby towarzyszyć, współistniejąca wyniszczająca choroba (krótki spodziewany czas przeżycia), zakażenie skóry w miejscach nakłuć tętnic obwodowych.
Jakie powikłania mogą wystąpić po wykonaniu przezskórnej koronaroplastyki?
Powikłania, jakie mogą wystąpić po wykonaniu przezskórnej koronaroplastyki to: całkowite zamknięcie światła zwężonego naczynia, krwawienia i krwotoki oraz uszkodzenie ściany naczyń, powikłania zakrzepowo- zatorowe, w tym udar mózgu, zaburzenia rytmu serca, reakcja uczuleniowa, nadwrażliwość na środek cieniujący, krwiak w miejscu nakłucia tętnicy obwodowej, późne krwotoki, zmiany zapalne z wysiękiem ropnym i powstaniem zmian o typie owrzodzenia w miejscu wprowadzenia cewnika.
Jak postępować po przezskórnej koronaroplastyce?
Zabieg przezskórnej koronaroplastyki nie leczy choroby (miażdżycy tętnic) tylko poprawia komfort życia pacjenta. Choroba może postępować, a dolegliwości mogą się nasilać. Należy się skupić na niefarmakologicznym i farmakologicznym leczeniu choroby niedokrwiennej serca, zaprzestać palenia tytoniu, stosować właściwą dietę, utrzymywać w normie masę ciała, podejmować wysiłek fizyczny. Istotne jest, aby dostosować wysiłek fizyczny do stanu klinicznego – jego rodzaj i intensywność trzeba ustalić z lekarzem.
Operacja pomostowania aortalno-wieńcowego
Jak przebiega operacja pomostowania aortalno-wieńcowego?
Operacja pomostowania aortalno-wieńcowego to poważny zabieg operacyjny. Odbywa się w znieczuleniu ogólnym, na sali operacyjnej. Jako materiał do utworzenia pomostu aortalno-wieńcowego (tzw. bypassu) można zastosować tętnicę (np. tętnicę piersiową wewnętrzną lewą [ang. left internal mammary artery – LIMA] lub prawą [ang. right internal mammary artery – RIMA], tętnicę promieniową [ang. radial artery – RA] pobraną z przedramienia), żyłę (np. żyłę odpiszczelową [ang. saphenous vein – SV] pobraną z podudzia chorego) lub, w wybranych przypadkach, sztuczne naczynie. Klasyczna operacja pomostowania aortalno-wieńcowego wymaga bezpośredniego dostępu do naczń wieńcowych, tak więc konieczne jest rozcięcie struktur klatki piersiowej, aby kardiochirurg mógł dotrzeć do serca.
Istnieją także procedury operacyjne cechujące się mniejszą inwazyjnością, brakiem konieczności zatrzymania krążenia (tzw. operacje na bijącym sercu) i minimalizacją pola operacyjnego:
- pomostowanie tętnic wieńcowych bez użycia krążenia pozaustrojowego (małoinwazyjne pomostowanie tętnic wieńcowych),
- chirurgia naczyń wieńcowych poprzez ograniczony dostęp,
- operacje z użyciem robotów kardiochirurgicznych,
- hybrydowe leczenie choroby wieńcowej, czyli łączenie zabiegów rewaskularyzacji przezskórnej, z którąś z powyższych metod.
Jak się przygotować do operacji pomostowania aortalno-wieńcowego?
Przed każdym zabiegiem być konieczne jest wykonanie koronarografii i echokardiografii, które są niezbędne do kwalifikacji chorego. Należy także oznaczyć grupę krwi i wykonać podstawowe badania: morfologię krwi, badanie ogólne moczu, RTG klatki piersiowej. Ponadto warto zaszczepić się przeciwko wirusowemu zapaleniu wątroby typu B. Konieczne jest odstawienie leków przeciwkrzepliwych z odpowiednim wyprzedzeniem, po konsultacji z lekarzem. Dzień przed i w dniu zabiegu chory jest przygotowywany do operacji w szpitalu.
Jakie są przeciwwskazania do operacji pomostowania aortalno-wieńcowego?
Jedynym przeciwwskazaniem bezwzględnym do inwazyjnego badania czynnościowego tętnic wieńcowych jest brak świadomej zgody pacjenta na zabieg. Nie wykonuje się operacji pomostowania aortalno-wieńcowego w przypadku zwężenia tętnicy wieńcowej na całym jej przebiegu (w odcinku proksymalnym i dystalnym), ponieważ uniemożliwia ono wszczepienie pomostu aortalno-wieńcowego, oraz u chorych ze znacznie upośledzoną wydolnością mięśnia sercowego (frakcja wyrzutowa lewej komory poniżej 20–30%).
Przeciwwskazania względne to zaawansowana niewydolność nerek, zaawansowane choroby płuc, ciężka skaza krwotoczna, czynne krwawienie, świeżo przebyty udar mózgu, niedokrwistość, ciężkie nadciśnienie tętnicze, znaczne zaburzenia elektrolitowe, zatrucie glikozydami naparstnicy, współistniejąca wyniszczająca choroba (krótki spodziewany czas przeżycia), toczące się zakażenia.
Jakie powikłania mogą wystąpić po operacji pomostowania aortalno-wieńcowego?
Operacja pomostowania aortalno-wieńcowego to duży zabieg operacyjny, który jest obarczony ryzykiem. Ryzyko to wzrasta u osób w podeszłym wieku, w ciężkim stanie, z chorobami współistniejącymi takimi jak cukrzyca lub niewydolność nerek. U niektórych ludzi może dojść do zawału serca, udaru mózgu lub zgonu w trakcie zabiegu lub krótko po nim. W czasie rehabilitacji mogą się pojawić kolejne powikłania: krwawienie z ,,bypassów” i konieczność ponownej operacji, zakażenie rany operacyjnej i wnętrza klatki piersiowej, zapalenie płuc, ostra niewydolność nerek, zatorowość płucna.
Jak postępować po operacji pomostowania aortalno-wieńcowego?
We wczesnym okresie pooperacyjnym do najważniejszych zadań należy zapobieganie powikłaniom płucnym, odleżynom, przeciwdziałanie powstawaniu zatorów, zaników mięśniowych i przykurczów. W tym celu pacjent wykonuje ćwiczenia oddechowe (oddychanie torem brzusznym), przeprowadza się toaletę drzewa oskrzelowego (oklepywanie, dmuchanie przez słomkę do butelki napełnionej wodą, odpowiednie ułożenie, pobudzanie kaszlu), ćwiczenia kończyn w ramach profilaktyki przeciwzakrzepowej. Ważne jest, aby zarówno w czasie ćwiczeń jak i w życiu codziennym unikać ćwiczeń rozciągających klatkę piersiową oraz ćwiczeń na brzuchu. Dąży się do ustabilizowania stanu pacjenta oraz do jego jak najszybszego uruchomienia, tak aby w ciągu 7–10 dni po zabiegu osiągnął samodzielność, która pozwoli mu opuścić oddział kardiochirurgiczny.
Drugi etap pooperacyjny to rehabilitacja, która trwa około 6 tygodni. Ma ona na celu poprawienie ogólnej kondycji chorego. Wykonuje się próbę wysiłkową, na podstawie której podobiera się odpowiedni rodzaj dalszego treningu. Ćwiczenia rozciągające mostek można wykonywać nie wcześniej niż 3 miesiące po zabiegu.
Etap trzeci to rehabilitacja kardiologiczna przeprowadzana zgodnie z ogólnymi schematami.
Rewaskularyzacja laserowa
Co to jest rewaskularyzacja laserowa i na czym polega?
Rewaskularyzacja laserowa to metoda inwazyjnego leczenia zaawansowanej choroby niedokrwiennej serca, stosowana u pacjentów, u których wyczerpano inne możliwości rewaskularyzacji mięśnia sercowego (angioplastyki wieńcowej lub pomostowania aortalno-wieńcowego). Rewaskularyzacja laserowa polega na wytworzeniu laserem medycznym od 12 do 60 kanałów (ich liczba zależy od stopnia zaawansowania choroby) o średnicy około 1 mm w mięśniu sercowym, wzdłuż tętnicy objętej zaawansowanym procesem miażdżycowym. Powoduje to tworzenie się nowych naczyń krwionośnych w mięśniu sercowym i zniszczenie zakończeń nerwowych. Zabieg ma na celu poprawę ukrwienia mięśnia sercowego i zmniejszenie dolegliwości bólowych.
Rewaskularyzacja laserowa przeprowadzana jest w znieczuleniu ogólnym tak, jak operacja kardiochirurgiczna. Jest to duża, skomplikowana operacja obarczona ryzykiem powikłań i zgonu w czasie jej trwania. Laseroterapia może być zastosowana jako jedyna forma leczenia kardiochirurgicznego lub w połączeniu z angioplastyką wieńcową albo pomostowaniem aortalno-wieńcowym.
Jakie są wskazania do rewaskularyzacji laserowej?
Do wykonania rewaskularyzacji laserowej pacjenta powinien zakwalifikować lekarz kardiolog wspólnie z kardiochirurgiem, po wcześniej wykonanej koronarografii.
Wskazania do rewaskularyzacji laserowej to:
- zaawansowana choroba niedokrwienna serca u chorych, u których pełne leczenie farmakologiczne nie jest wystarczające do normalnego funkcjonowania, a których zdyskwalifikowano od wykonania angioplastyki wieńcowej i pomostowania aortalno-wieńcowego (z powodu np. rozsianych zmian miażdżycowych w tętnicach wieńcowych lub ryzyka zgonu podczas lub po zabiegu wynikającego z chorób towarzyszących),
- odwracalne niedokrwienie wolnej ściany lewej komory u chorych z uszkodzeniem mięśnia sercowego, które nie jest skrajne (LVEF >30%), aby rewaskularyzacja dawała możliwość poprawy funkcji mięśnia sercowego.
- Zabiegu tego nie wykonuje się u wszystkich chorych z zaawansowaną chorobą niedokrwienną serca; kwalifikacja polega odpowiednim wyselekcjonowaniu pacjentów, a także na ocenie technicznych możliwości przeprowadzenia zabiegu.
Jak przebiega rewaskularyzacja laserowa?
Operację wykonuje się u chorego w znieczuleniu ogólnym, na sali operacyjnej. Zabieg rozpoczyna się od wykonania cięcia pomiędzy żebrami z lewej strony klatki piersiowej lub przecięcia mostka w celu dotarcia do serca. W niektórych przypadkach zatrzymuje się pracę serca, a jego funkcję przejmuje aparatura medyczna (tzw. krążenie pozaustrojowe), ale z reguły operacja odbywa się na bijącym sercu. Następnie chirurg ocenia bezpośrednio tętnice wieńcowe pod kątem możliwości pomostowania aortalno-wieńcowego (mimo że z koronarografii wynika, iż nie jest to możliwe), w celu ostatecznej weryfikacji metody leczenia. Potem, przy użyciu lasera medycznego, wykonuje się w mięśniu sercowym od 12 do 60 kanałów o średnicy około 1 mm, wzdłuż tętnicy objętej zaawansowanym procesem miażdżycowym. Ich liczba zależy od stopnia zaawansowania choroby. Krwawienie z kanalików z reguły ustępuje samoistnie po kilku minutach.
Po zakończeniu laseroterapii przywraca się pracę serca (jeśli była ona zatrzymana), i zszywa się klatkę piersiową. Pozostawia się dreny na 24 godziny. Zabieg trwa 4–5 godzin, czasami dłużej. Po zabiegu chory przewożony jest na pooperacyjną salę intensywnego nadzoru. Z reguły chory wybudzany jest tego samego dnia, a następnie pozostaje kilka dni na szpitalnym oddziale. Chory wymaga także kilkutygodniowej rehabilitacji.
Poprawa samopoczucia i zmniejszenie lub ustąpienie dolegliwości nie jest odczuwana zaraz po zabiegu, jak na przykład po zastosowaniu angioplastyki wieńcowej, lecz następuje dopiero po kilku dniach lub nawet tygodniach od zabiegu.
Jak się przygotować do rewaskularyzacji laserowej?
Przed każdym zabiegiem być konieczne jest wykonanie koronarografii i echokardiografii, niezbędnych do kwalifikacji chorego. Należy także oznaczyć grupę krwi i wykonać podstawowe badania: morfologię krwi, badanie ogólne moczu, RTG klatki piersiowej. Ponadto warto zaszczepić się przeciwko wirusowemu zapaleniu wątroby typu B. Konieczne jest odstawienie leków przeciwkrzepliwych z odpowiednim wyprzedzeniem i po konsultacji z lekarzem. Dzień przed i w dniu zabiegu chory jest przygotowywany w szpitalu.
Jakie są przeciwwskazania do rewaskularyzacji laserowej?
Jedynym bezwzględnym przeciwwskazaniem do rewaskularyzacji laserowej jest brak świadomej zgody pacjenta na zabieg. Przeciwwskazania względne to: brak współpracy pacjenta, możliwość leczenia rewaskularyzacyjnego inną metodą, brak zgody na ewentualny inny zabieg rewaskularyzacyjny lub inny zabieg kardiochirurgiczny, który można wykonać, zaawansowana niewydolność serca, nerek, ciężka skaza krwotoczna, czynne krwawienie, świeżo przebyty udar mózgu, znaczne zaburzenia elektrolitowe, aktualnie toczące się zakażenie, współistniejąca wyniszczająca choroba (krótki spodziewany czas przeżycia).
Jakie powikłania mogą wystąpić po wykonaniu rewaskularyzacji laserowej?
Rewaskularyzacja laserowa to duży zabieg operacyjny obarczony ryzykiem powikłań ze zgonem włącznie. Ryzyko to wzrasta u chorych w podeszłym wieku, w ciężkim stanie i z chorobami współistniejącymi, takimi jak cukrzyca lub niewydolność nerek. Powikłania, do których może dojść podczas zabiegu lub krótko po nim to zawał serca, udar mózgu, zgon. W czasie rehabilitacji mogą się pojawić kolejne powikłania: krwawienie z kanałów i konieczność ponownej operacji, zakażenie rany operacyjnej i wnętrza klatki piersiowej, zapalenie płuc, ostra niewydolność nerek, zatorowość płucna.
Jak postępować po rewaskularyzacji laserowej?
Operacja rewaskularyzacji laserowej nie leczy choroby, a jedynie poprawia komfort życia pacjenta. Choroba może postępować, a dolegliwości mogą się nasilać. Należy się skupić na niefarmakologicznym i farmakologicznym leczeniu choroby niedokrwiennej serca, zaprzestać palenia tytoniu, stosować właściwą dietę, utrzymywać w normie masę ciała, podejmować wysiłek fizyczny. Istotne jest, aby dostosować wysiłek fizyczny do stanu klinicznego – jego rodzaj i intensywność należy ustalić z lekarzem.