Zawał serca to stan niedokrwienia mięśnia sercowego, który skutkuje jego martwicą. Najczęściej zawał serca jest konsekwencją miażdżycy tętnic wieńcowych. Głównym objawem zawału jest ból w klatce piersiowej, zwykle bardzo silny, piekący, dławiący, gniotący lub ściskający, który trwa dłużej niż 20 minut i narasta. Zawał serca jest stanem zagrożenia życia i wymaga niezwłocznego wezwania karetki pogotowia ratunkowego.
Co to jest zawał serca?
Zawał oznacza martwicę narządu lub tkanki wywołaną niedokrwieniem. Zawał serca to stan, w którym do mięśnia sercowego nie dopływa tętnicami wieńcowymi wystarczająca ilość krwi, co powoduje jego martwicę.
Początkowo w wyniku niedokrwienia komórki mięśnia sercowego (kardiomiocyty) przestają się prawidłowo kurczyć, a następnie się rozpadają, w wyniku czego znajdujące się w nich substancje przedostają się do krwi. Przykładem takiej substancji jest troponina, którą wykrywa się we krwi pacjenta z zawałem serca. W miejsce martwych kardiomiocytów z czasem pojawia się blizna.
Istnieje kilka rodzajów zawału serca, które określa się także mianem ostrych zespołów wieńcowych (OZW). Na podstawie zapisu badania EKG wyróżnia się:
- zawał serca bez uniesienia odcinka ST – NSTEMI, czyli zawał, podczas którego w zapisie EKG nie widać charakterystycznego uniesienia odcinka ST
- ostry zespół wieńcowy z uniesieniem odcinka ST (STEMI) – zawał serca, w którym widoczne jest w zapisie EKG charakterystyczne uniesienie odcinka ST.
Przyczyny zawału serca
Zawał serca jest zwykle skutkiem pęknięcia blaszki miażdżycowej w tętnicy wieńcowej, czyli naczyniu doprowadzającym krew do serca. Gdy blaszka pęka, tworzy się wokół niej skrzeplina (złożona z płytek krwi i włóknika), która zamyka naczynie wieńcowe i całkowicie blokuje napływ krwi do mięśnia sercowego.
Rzadziej zawał może być konsekwencją niedokrwienia mięśnia sercowego w następstwie dysproporcji między zaopatrzeniem a zapotrzebowaniem mięśnia sercowego na tlen, wywołanej m.in. arytmią (zaburzenia rytmu serca), nadciśnieniem tętniczym, hipotensją (zmniejszonym ciśnieniem tętniczym), niedokrwistością, skurczem tętnicy wieńcowej, rozwarstwieniem ściany tętnicy wieńcowej.
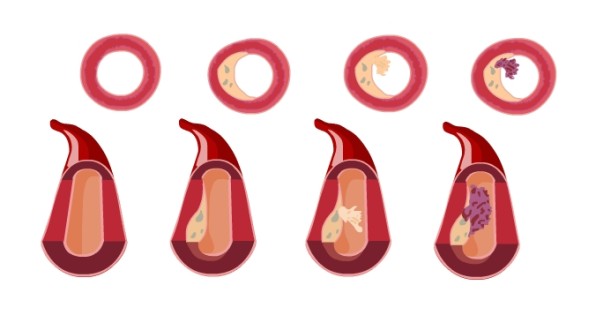
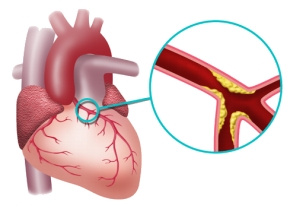
Ryc. 1. Blaszki miażdżycowe, bogate w cholesterol i komórki piankowate, łatwo pękają. Jeśli pęknięcie jest duże, powstaje zakrzep zamykający tętnicę i dochodzi do nagłego niedokrwienia obszaru zaopatrywanego dotychczas przez chorą tętnicę, który może prowadzić nawet do jego martwicy.
Czas to mięsień
Im dłużej tętnica jest zamknięta, tym większy obszar mięśnia sercowego umiera, dlatego im wcześniej rozpocznie się leczenie mające na celu otwarcie tętnicy wieńcowej, tym większa szansa na uratowanie mięśnia sercowego. Stąd wzięło się używane często przez kardiologów określenie „czas to mięsień”.
Czasu tego jest niestety niewiele. Zwykle po 3–6 godzinach umiera cały obszar mięśnia sercowego zaopatrywany przez zamkniętą tętnicę wieńcową i wówczas zmiany te są nieodwracalne, mimo zastosowania nowoczesnych metod leczenia.
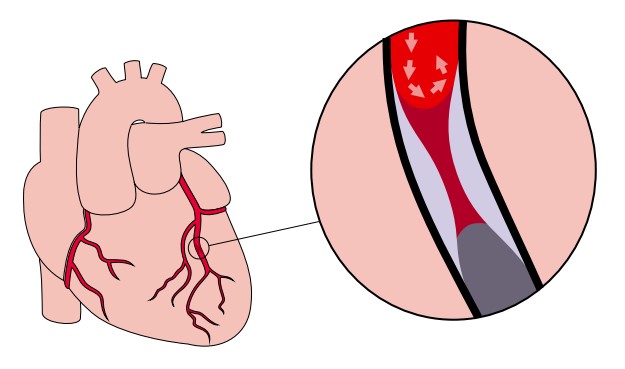
Ryc. 2. Zwężenie tętnicy doprowadzającej krew do mięśnia sercowego
Czasem do zawału serca dochodzi, choć blaszka miażdżycowa nie pęka, ale rosnąc przez długi czas, doprowadza do dużego zwężenia naczynia.
Przyczyny zawału są takie same, jak przyczyny rozwoju choroby wieńcowej. Określane są one czynnikami ryzyka miażdżycy lub czynnikami ryzyka chorób sercowo-naczyniowych (zobacz: Czynniki ryzyka choroby wieńcowej).
Jak często występuje zawał serca?
Częstość występowania ostrych zespołów wieńcowych (OZW) w Polsce szacuje się na >100 000 przypadków rocznie. Zapadalność na OZW wynosiła w Polsce w 2018 r. 2997/mln mieszkańców.
Objawy zawału
Głównym objawem zawału serca jest ból w klatce piersiowej:
- zwykle bardzo silny, piekący, dławiący, gniotący lub ściskający, rzadziej ostry, kłujący,
- typowo zlokalizowany za mostkiem, odczuwany na większym obszarze – pacjent często wskazuje miejsce bólu przez przyłożenie pięści do mostka
- na ogół trwa >20 min i stopniowo narasta
- u 10–20% chorych promieniuje do żuchwy, lewego barku lub lewego ramienia (i dalej zwykle wzdłuż nerwu łokciowego do nadgarstka i palców ręki) albo do górnej części brzucha nadbrzusza, rzadko do pleców (wtedy do okolicy międzyłopatkowej)
- natężenie bólu nie zależy od fazy oddychania (przy wdechu i wydechu ból jest podobny) ani pozycji ciała
- nie zmniejsza się po przyjęciu nitrogliceryny podjęzykowo (u osób, które mają nitroglicerynę przepisaną przez lekarza)
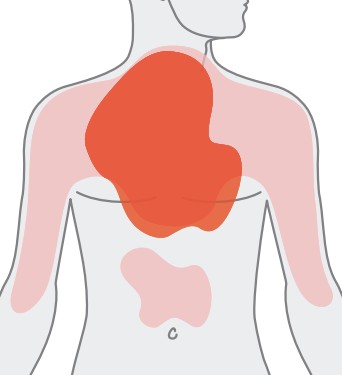
Ryc. 3. Lokalizacja bólu wieńcowego
U osób w starszym wieku (zwłaszcza u kobiet) lub chorujących na cukrzycę ból może być mniej charakterystyczny albo nie występuje wcale.
Ponadto może występować:
- duszność – najczęściej u osób w podeszłym wieku lub z rozległym zawałem serca, niekiedy towarzyszy jej kaszel z odkrztuszaniem (w skrajnych przypadkach obrzęku płuc – pienista, różowo podbarwiona plwocina)
- osłabienie
- zawroty głowy, stan przedomdleniowy lub omdlenie
- kołatanie serca
- ból w górnej części brzucha na środku lub po prawej stronie, z towarzyszącymi nudnościami, a nawet wymiotami – może być jedyną dolegliwością
- niepokój lub lęk, strach przed zbliżającą się śmiercią – zwłaszcza u chorych z silnym bólem w klatce piersiowej.
Mogą występować także niecharakterystyczne objawy, takie jak stan podgorączkowy (rzadziej gorączka), bladość, poty i przyśpieszenie rytmu serca i tętna, a rzadziej zwolnienie rytmu serca.
Najczęściej zawał serca z uniesieniem odcinka ST (STEMI) występuje między godz. 6.00 rano a 12.00 w południe. U około 1 na 10 osób zawał serca STEMI nie powoduje wyraźnych objawów, a rozpoznanie ustala się dopiero po upływie kilku dni lub tygodni, a nawet miesięcy – na podstawie EKG i badań obrazowych.
Zapamiętaj
Osoby, które już przebyły zawał, często z powodu odmiennych objawów nie rozpoznają kolejnego. Każdy zawał może mieć inne objawy.Zawał serca - pierwsza pomoc
Jeśli ból w klatce piersiowej utrzymuje się ponad 5 minut i nie ustępuje po odpoczynku lub przyjęciu pod język nitrogliceryny (dotyczy pacjentów, którym lekarz uprzednio zapisał ten lek), należy niezwłocznie zadzwonić pod numer telefonu ratunkowego 999 lub 112. Jeśli ktoś bliski jest w pobliżu, trzeba go poprosić o opiekę.
Chory powinien zadzwonić na pogotowie, nawet jeśli nie jest do końca pewny, czy objawy, które u niego występują, są objawami zawału serca. W kampaniach medialnych prowadzonych w Stanach Zjednoczonych często posługiwano się powiedzeniem better safe than sorry, czyli „lepiej dmuchać na zimne”, aby uświadomić społeczeństwu konieczność alarmowania służb medycznych w każdym przypadku podejrzenia zawału serca.
Złota godzina
Niezwykle ważny jest czas, jaki upływa od wystąpienia bólu w klatce piersiowej do rozpoczęcia leczenia, ponieważ im wcześniej rozpocznie się leczenie zawału, tym więcej mięśnia sercowego można uratować. Najlepsze rokowanie dotyczy pacjentów, u których leczenie rozpoczęto w ciągu pierwszej godziny od wystąpienia objawów. Jest to tzw. złota godzina. Niestety, wiele osób opóźnia wdrożenie odpowiedniego leczenia takimi niepotrzebnymi czynnościami, jak leczenie się na własną rękę, dzwonienie do rodziny, znajomych czy lekarza rodzinnego.
Dużym błędem jest wyruszenie do szpitala własnym środkiem lokomocji lub korzystanie w tym celu z uprzejmości osób bliskich. Jedynym bezpiecznym środkiem transportu osoby z podejrzeniem zawału serca jest karetka pogotowia, ponieważ już podczas drogi do szpitala można rozpocząć leczenie. Nieraz we wczesnym okresie zawału dochodzi do zatrzymania krążenia (serce nagle przestaje pracować). Personel karetki dysponuje odpowiednią wiedzą i wyposażeniem, aby przywrócić pracę serca. Już w czasie transportu ratownik kontaktuje się z personelem szpitala, który może się przygotować do natychmiastowego wdrożenia leczenia zawału serca.