Co to są wirusy Coxsackie i jak są klasyfikowane?
Wirusy Coxsackie należą do enterowirusów, które zawdzięczają swą nazwę zdolności do rozmnażania się w przewodzie pokarmowym. Są także drugim po rynowirusach czynnikiem sprawczym zakażeń wirusowych u ludzi. Pomimo rozmnażania w przewodzie pokarmowym, wirusy Coxsackie ani pozostałe enterowirusy nie stanowią ważnej przyczyny biegunek.
Wirusy Coxsackie należą do rodziny Picornaviridae („małych wirusów zawierających RNA”). Do enterowirusów, poza wirusem zapalenia wątroby typu A, zaliczono 65 serotypów wirusów występujących u ludzi: 3 serotypy wirusa polio (patrz zakażenie wirusem poliomyelitis), 23 serotypy wirusów Coxsackie A, 6 serotypów wirusów Coxsackie B, 29 serotypów wirusów ECHO oraz enterowirusy od 68 do 71. Ostatnio metodami molekularnymi zidentyfikowano u ludzi nowe enterowirusy o numerach 73–102, o nieznanej jeszcze chorobotwórczości.
Wirusy Coxsackie, podobnie jak wszystkie enterowirusy, zawierają genom złożony z pojedynczej nici RNA, otoczony dwudziestościennym kapsydem zawierającym cztery białka wirusowe. Wirusy Coxsackie nie posiadają otoczki lipidowej oraz są odporne na kwasy, na przykład na kwas żołądkowy. Wirusy Coxsackie są także odporne na działanie standardowych środków dezynfekujących (np. alkoholu oraz środków powierzchniowo czynnych) i mogą przetrwać w środowisku w temperaturze pokojowej przez wiele dni. Wirusy Coxsackie zostały po raz pierwszy zidentyfikowane w 1948 roku podczas badań nad wirusami polio.
Wirusy Coxsackie podzielono na dwie grupy: A i B, które różnią się chorobotwórczością.
Wirusy Coxsackie A najczęściej wywołują: anginę opryszczkową czyli herpanginę i ostre krwotoczne zapalenie spojówek, natomiast wirusy Coxsackie należące do grupy B zwykle wywołują chorobę bornholmską, zapalenie mięśnia sercowego i zapalenie osierdzia.
Wirusy Coxsackie z obu grup mogą wywoływać choroby układu oddechowego, nieokreślone choroby gorączkowe, zapalenie wątroby, zapalenie opon mózgowych i zapalenie mózgu oraz (lecz bardzo rzadko) zespoły porażenne.
W jaki sposób wirusy Coxsackie wywołują chorobę?
Źródłem zakażenia wirusami Coxsackie mogą być zakażeni ludzie (najczęściej osoby zakażone bezobjawowo, nosiciele, osoby z upośledzoną odpornością) lub kontakt z wirusem w innych warunkach (np. kąpiel w zakażonych naturalnych zbiornikach wodnych). Do zakażenia wirusami Coxsackie najczęściej dochodzi drogą pokarmową czyli fekalno-oralną – przez zanieczyszczone kałem ręce lub przedmioty (choroba brudnych rąk, tzw. bostonka), rzadziej drogą kropelkową bądź przez bezpośredni kontakt. Spożycie pokarmów lub wody zanieczyszczonej wirusem również może wywołać zakażenie. Niektóre enterowirusy, takie jak enterowirus 70, które są przyczyną ostrego krwotocznego zapalenia spojówek, mogą zostać przeniesione bezpośrednio z palców na spojówkę oka. Droga wziewna jest ważna dla tych wirusów Coxsakie, które powodują choroby dróg oddechowych, takich jak wirus Coxsackie A21.
Enterowirusy, w tym wirusy Coxsackie, mogą przechodzić z organizmu matki do płodu przez łożysko i być przyczyną zakażeń matczyno-płodowych oraz wywoływać ciężką chorobę u noworodka. Po połknięciu wirus Coxsackie zakaża komórki nabłonkowe błony śluzowej jelit, a następnie wnika i replikuje się w podśluzówkowej tkance chłonnej (migdałki i kępki Peyera). Następnie wirus Coxsackie przechodzi do okolicznych węzłów chłonnych i wywołuje wiremię czyli dostaje się do krwi. Z krwią rozprzestrzenia się po całym organizmie oraz nadal mnoży się w układzie siateczkowo-śródbłonkowym.
U niektórych chorych ponownie występuje wiremia zwana wiremią wtórną, po niej wirus rozmnaża się w różnych tkankach, czasami powodując objawy chorobowe. Okres wylęgania większości zakażeń wywołanych przez wirusy Coxsackie wynosi od 2 do 14 dni, ale najczęściej jest krótszy niż tydzień. Osoby zakażone wirusami Coxsackie są najbardziej zaraźliwe tuż przed oraz zaraz po wystąpieniu objawów chorobowych, kiedy wirusy Coxsackie są licznie obecne w kale oraz w wydzielinach nosogardła.
Jak często i gdzie występują zakażenia wywołane przez wirusy Coxsackie?
Wirusy Coxsackie występują na całym świecie i są bardzo szeroko rozpowszechnione. Zakażenia enterowirusowe, w tym wirusami Coxsackie, występują przede wszystkim w krajach rozwijających się, szczególnie gęsto zaludnionych, jak Indie i Chiny, oraz w krajach tropikalnych, gdzie warunki sanitarne są złe, co sprzyja zakażeniom drogą fekalno-oralną. Zakażenia wywołane przez enterowirusy, w tym wirusy Coxsackie, występują najczęściej u niemowląt i małych dzieci, które następnie wydalają enterowirusy w kale i stają się źródłem zakażeń rodzinnych. W klimacie umiarkowanym zakażenia te, występują najczęściej latem i jesienią, natomiast w krajach tropikalnych nie obserwuje się wahań sezonowych. Na oddziałach noworodkowych miały miejsce zakażenia szpitalne wywołane przez wirusy Coxsackie. Ciężkie zachorowania wywołane przez enterowirusy rozwijają się zwykle w ciągu pierwszych kilku dni życia oraz u starszych dzieci i dorosłych. Przekazanie swoistych przeciwciał przez matkę zmniejsza ryzyko wystąpienia objawowych zakażeń u noworodków.
Jakie choroby wywołują wirusy Coxsackie?
Większość zakażeń wywołanych przez wirusy Coxsackie przebiega bezobjawowo. Jeżeli objawy kliniczne wystąpią, to zazwyczaj przyjmują postać niecharakterystycznej choroby gorączkowej, zwanej „letnią grypą” ze względu na sezonowość zachorowań ciepłą porą roku. Swoiste, charakterystyczne zespoły chorobowe towarzyszą jedynie mniejszości zakażeń wywołanych przez wirusy Coxsackie. Najczęściej występują objawy ze strony skóry i błon śluzowych czyli różnorodne wysypki, rzadziej choroby mięśni (choroba Bornholmska) oraz układu nerwowego (np. zapalenie opon mózgowo-rdzeniowych). Zakażeniom wywołanym przez wirusy Coxsackie towarzyszą zwykle objawy ogólne, takie jak gorączka i objawy grypopodobne.
Enterowirusy, w tym wirusy Coxsaxckie, pozostają najczęstszą przyczyną aseptycznego zapalenia opon mózgowo-rdzeniowych i nieswoistych chorób gorączkowych u noworodków. Pewne zespoły kliniczne są wywoływane z większym prawdopodobieństwem przez określone typy serologiczne wirusa (patrz tabela), ale występuje również nakładanie się objawów wywołanych przez poszczególne serotypy enterowirusów. Zakażenia enterowirusowe, w tym wirusami Coxsackie, mogą być przyczyną różnorodnych wysypek: różyczkopodobnych, odropodobnych, pęcherzykowatych, wybroczynowych i przypominających pokrzywkę. Wirusy Coxsackie często wywołują ostre zapalenie gardła (tzw. herpangina), natomiast zazwyczaj nie wywołują kataru ani zapalenia oskrzeli. Na łukach podniebiennych, podniebieniu miękkim i języczku występują wówczas niewielkie, średnicy kilku milimetrów pęcherzyki lub grudki, nierzadko krwotoczne, zwykle otoczone rąbkiem zaczerwienienia. Pacjenci odczuwają ból gardła przez 5–7 dni.
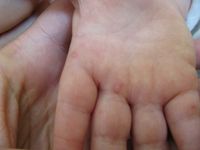
Typową chorobą wywołaną przez enterowirusy jest tak zwana choroba dłoni, stóp i ust (ang. hand, foot and mouth disease – HFMD). Oprócz objawów zapalenia gardła, analogicznych jak w herpanginie, w chorobie tej występują pęcherzyki lub grudki umiejscowione na dłoniach i stopach. Choroba trwa około tygodnia i ustępuje samoistnie. Enterowirusy, w tym wirusy Coxsackie, są najczęstszą przyczyną wirusowego, aseptycznego zapalenia opon mózgowo-rdzeniowych oraz – rzadziej – zapalenia mózgu. Zapalenie opon mózgowo-rdzeniowych występuje sporadycznie lub w ogniskach epidemicznych ze szczytem zachorowań od sierpnia do października. Choroba objawia się wysoką gorączką, bólami głowy, gałek ocznych, mięśni, nudnościami i wymiotami, sztywnością karku oraz światłowstrętem. Krwotoczne zapalenie spojówek objawia się występowaniem wylewów podspojówkowych. Wirusy Coxsackie rzadko wywołują zapalenie osierdzia i mięśnia sercowego u starszych dzieci. Rozpoznanie to należy wziąć pod uwagę, jeżeli w przebiegu gorączkowej choroby nagle pojawiają się: duszność, bóle w okolicy serca, wymioty i zaburzenia rytmu serca z przyspieszeniem akcji serca. U dorosłych objawami zakażenia enterowirusowego mogą być bardzo silne kłujące bóle mięśni brzucha i klatki piersiowej trwające od 2–3 dni (tzw. epidemiczny ból mięśni [myalgia epidemica], choroba Bornholmska czyli pleurodynia.
Jak przebiegają zakażenia wywołane przez wirusy Coxsackie?
Większość zakażeń enterowirusowych, w tym wywołanych przez wirusy Coxsackie, przebiega łagodnie i ustępuje samoistnie. Tylko chorzy z ciężkimi zakażeniami serca, wątroby i ośrodkowego układu nerwowego mogą wymagać hospitalizacji i intensywnej opieki medycznej.
Jakie zespoły chorobowe wywołują wirusy Coxsackie?
| Tabela. Zespoły chorobowe wywołane przez określone serotypy wirusów Coxsackie oraz inne enterowirusy | ||
|---|---|---|
| Objawy | Typ wirusa Coxsackie | Echowirusy i Enterowirusy |
| ostre krwotoczne zapalenie spojówek |
A24 | E70 |
| aseptyczne zapalenie opon mózgowych |
A2, 4, 7, 9, 10; B1–5 | ECHO 4, 6, 7, 9, 11, 13, 16, 18, 19, 30, 33; Ent70, 71 |
| zapalenie mózgu | A9; B1–5 | ECHO 3, 4, 6, 9, 11, 25, 30; Ent71 |
| wysypki | A4, 5, 9, 10, 16; B1, 3, 4, 5 | ECHO 4 7, 9, 11, 16–19, 25, 30; Ent71 |
| uogólniona choroba noworodków | B1–5 | ECHO 4 6, 7, 9, 11, 14, 16, 18, 19 |
| choroba dłoni, stóp i jamy ustnej | A5, 7, 9, 10, 16; B1, 2, 5 | Ent71 |
| herpangina | A1-10, 16, 22; B1–5 | ECHO 6, 9, 11, 16,17, 25; Ent71 |
| zapalenie mięśnia sercowego, zapalenia osierdzia |
A4, 9, 16; B1–5 | ECHO 6, 9, 11, 22 |
| porażenia | A4, 7, 9; B1–5 | ECHO 2, 4, 6, 9, 11, 30; Ent70, 71 |
| pleurodynia | A1, 2, 4, 6, 9, 10, 16; B1–6 | ECHO 1 3, 6, 7, 9, 11, 12, 14, 16, 19, 24, 25, 30 |
| zapalenie płuc | A9, 16; B1–5 | ECHO 6, 7, 9, 11, 12, 19, 20, 30; Ent68, 71 |
| Według Harrison, zmodyfikowane | ||
Nieswoista choroba gorączkowa (letnia grypa)
Najczęstszym obrazem klinicznym zakażenia enterowirusowego, w tym wywołanego przez wirusy Coxsackie, jest nieswoista choroba gorączkowa. Po okresie wylęgania wynoszącym 3–6 dni chory nagle wysoko gorączkuje, skarży się na złe samopoczucie oraz bóle głowy. Sporadycznie występują objawy ze strony górnych dróg oddechowych, a u niektórych chorych nudności i wymioty. Objawy najczęściej utrzymują się przez 3–4 dni. W większości przypadków choroba ustępuje w ciągu tygodnia. Podczas gdy zakażenia pozostałymi wirusami układu oddechowego zazwyczaj występują od późnej jesieni do wczesnej wiosny, „letnia grypa” czyli nieswoista enterowirusowa choroba gorączkowa występuje – zgodnie ze swoją nazwą – najczęściej latem i wczesną jesienią.
Uogólniona choroba noworodków
Najcięższe zakażenia wywołane przez enterowirusy, w tym wirusy Coxsackie, rozwijają się u noworodków w pierwszym tygodniu życia, chociaż ciężkie zakażenia wywołane przez wirusy Coxsackie mogą wystąpić u niemowląt do 3. miesiąca życia. Zakażenie wywołane przez wirusy Coxsackie u noworodków często przypomina posocznicę bakteryjną i przebiega z gorączką, drażliwością oraz sennością. Do nieprawidłowości laboratoryjnych należą: wysoka leukocytoza z przesunięciem w lewo, małopłytkowość, zwiększona aktywność enzymów wątrobowych oraz podwyższona pleocytoza w płynie mózgowo-rdzeniowym. Choroba może być powikłana zapaleniem mięśnia sercowego z niskim ciśnieniem tętniczym, piorunującym zapaleniem wątroby, rozsianym wykrzepianiem wewnątrznaczyniowym, zapaleniem opon mózgowo-rdzeniowych, zapaleniem opon i mózgu oraz zapaleniem płuc. Różnicowanie zakażenia enterowirusowego z posocznicą bakteryjną może być trudne, aczkolwiek pewną wskazówką może być zgłoszona w wywiadzie niedawno przebyta wirusopodobna infekcja u matki.
Aseptyczne zapalenie opon mózgowo-rdzeniowych i zapalenie mózgu
Wirusy Coxsackie, podobnie jak inne enterowirusy, są u dzieci i młodych dorosłych przyczyną zdecydowanej większości (do 90%) przypadków aseptycznych zapaleń opon mózgowo-rdzeniowych, w których udało się ustalić czynnik etiologiczny. W 2014 roku zgłoszono w Polsce 332 przypadki enterowirusowego zapalenia opon mózgowo-rdzeniowych, chorowały głównie dzieci w wieku 4–7 lat, dominował wirus Coxsackie A9, wirusy Coxsackie B oraz ECHO 30.
Aseptyczne zapalenie opon mózgowo-rdzeniowych
Aseptyczne zapalenie opon mózgowo-rdzeniowych klasycznie zaczyna się nagle, gorączką, dreszczami, bólami głowy, światłowstrętem oraz bólem przy ruchach gałek ocznych. Zwykle występują nudności i wymioty.
W badaniu lekarz stwierdza dodatnie objawy oponowe, którym nie towarzyszą objawy ogniskowe; natomiast może występować senność i drażliwość. W niektórych przypadkach chory podaje w wywiadzie, że kilka dni wcześniej przebył chorobę gorączkową, która ustąpiła, ale nawróciła kilka dni później w towarzystwie objawów zajęcia opon mózgowo-rdzeniowych. Do innych objawów klinicznych, które mogą wskazywać na zakażenie enterowirusowe, w tym wywołane przez wirusy Coxsackie, należą: łagodna biegunka, bóle mięśniowe, wysypka, bóle opłucnej, zapalenie mięśnia sercowego oraz herpangina. W badaniu płynu mózgowo-rdzeniowego zawsze stwierdza się pleocytozę czyli zwiększoną liczbę leukocytów. W klimacie umiarkowanym zapalenie opon mózgowo-rdzeniowych wywołane przez wirusy Coxsackie jest częstsze latem i jesienią, podczas gdy wirusowe zapalenia opon mózgowo-rdzeniowych o innej etiologii są częstsze zimą i wiosną.
Objawy choroby zazwyczaj ustępują w ciągu tygodnia, natomiast nieprawidłowości w płynie mózgowo-rdzeniowym mogą się utrzymywać przez kilka tygodni. Zapalenie opon mózgowo-rdzeniowych wywołane przez wirusy Coxsackie często przebiega ciężej u osób dorosłych w porównaniu z dziećmi. Trwałe następstwa neurologiczne są rzadkie, a zdecydowana większość chorych powraca do pełni zdrowia.
Zapalenie mózgu
Zapalenie mózgu wywołane przez wirusy Coxsackie jest znacznie rzadsze niż aseptyczne zapalenie opon mózgowo-rdzeniowych. Przypadki enterowirusowego zapalenia opon przebiegające z silnym odczynem zapalnym mogą sporadycznie być powikłane łagodnym zapaleniem mózgu, które rozpoznaje się na podstawie postępującej senności, zaburzeń orientacji oraz czasami drgawek. Rzadziej może się rozwinąć ciężkie pierwotne zapalenie mózgu. Szacuje się, że enterowirusy, w tym wirusy Coxsackie, powodują 10–20% wszystkich przypadków wirusowego zapalenia mózgu. U chorych z prawidłową odpornością choroba zwykle ustępuje bez trwałych następstw. U osób z hipo- lub agammaglobulinemią lub ciężkim złożonym niedoborem odporności (SCID) może się rozwinąć przewlekłe zapalenie opon mózgowo-rdzeniowych lub mózgu. U około połowy wspomnianych chorych przebieg zakażenia przypomina zapalenie skórno-mięśniowe z obrzękami kończyn, wysypką oraz zapaleniem mięśni. Może również wystąpić przewlekłe zapalenie wątroby. Z kolei podanie gammaglobulin może zostać powikłane zajęciem ośrodkowego układu nerwowego.
Zespół przypominający polio
Porażenia wywołane przez enterowirusy inne niż wirusy polio, w tym wirusy Coxsackie, występują sporadycznie i zazwyczaj są łagodniejsze niż właściwe nagminne porażenie dziecięce wywołane przez wirusy polio. Większość przypadków porażeń nie-polio powodują wirusy Coxsackie A7 i A9 lub enterowirusy 70 lub 71. Zakażeniom enterowirusowym może również towarzyszyć zespół Guillaina i Barrégo.
Pleurodynia (choroba bornholmska, „diabelska grypa”)
Pleurodynia objawia się występującą nagle wysoką gorączką oraz kłuciami w klatce piersiowej lub bólami w górnej części brzucha. Bóle klatki piersiowej częściej występują u dorosłych, a bóle brzucha częściej występują u dzieci. Napady bardzo silnego, przypominającego dźgnięcie nożem bólu zazwyczaj trwają 15–30 minut. Towarzyszy im pocenie się chorego oraz przyspieszony oddech. Gorączka osiąga szczytowe wartości w ciągu godziny od wystąpienia bólu i wraz z nim ustępuje. Zajęte mięśnie są tkliwe przy dotykaniu. Pleurodynia może przypominać zawał mięśnia sercowego. Często można wykryć tarcie opłucnowe. Liczba białych ciałek krwi oraz obraz RTG klatki piersiowej zazwyczaj są prawidłowe. Większość przypadków choroby bornholmskiej wywołują wirusy Coxsackie grupy B. Objawy cofają się w ciągu kilku dni. Nawroty należą do rzadkości. Leczenie polega na podawaniu niesteroidowych leków przeciwzapalnych oraz miejscowym stosowaniu ciepłych okładów. Zachorowania na pleurodynię najczęściej mają charakter epidemii.
Herpangina
Herpangina czyli opryszczkowe zapalenie gardła jest zwykle wywoływana przez wirusy Coxsackie z grupy A i objawia się gorączką o ostrym początku, bólami gardła, zaburzeniami połykania oraz szarawobiałymi grudkowo-pęcherzykowymi wykwitami na rumieniowatym podłożu. Wykwity są najczęściej duże, średnicy kilku milimetrów umiejscowione na tylnej ścianie gardła. Mogą się one utrzymywać się tygodniami; występują też na podniebieniu miękkim, przednich łukach podniebiennych oraz języczku. Po pewnym czasie wykwity przekształcają się w nadżerki. W odróżnieniu od opryszczkowego zapalenia jamy ustnej wywołanej przez wirus opryszczki HSV, herpangina przebiega bez zapalenia dziąseł. Ostre zapalenie gardła wywołane przez enterowirus Coxsackie A10 zwykle przebiega z białymi lub żółtymi grudkami otoczonymi rumieniem umiejscowionymi w tylnej części nosogardła, które nie ulegają owrzodzeniu.
Zapalenie mięśnia sercowego i osierdzia
Szacuje się, że enterowirusy, w tym wirusy Coxsackie, najczęściej grupy B, powodują około jednej trzeciej wszystkich przypadków ostrego zapalenia mięśnia sercowego. Większość przypadków enterowirusowego zapalenia mięśnia sercowego i osierdzia występuje u noworodków, nastolatków oraz młodych dorosłych. Ponad dwie trzecie chorych to chłopcy i młodzi mężczyźni. Choroba często rozpoczyna się od zakażenia górnych dróg oddechowych, następnie pojawia się gorączka, bóle w klatce piersiowej, duszność, zaburzenia rytmu serca oraz sporadycznie niewydolność serca. Może wystąpić tarcie osierdziowe, zmiany w elektrokardiogramie oraz zwiększona aktywność enzymów sercowych we krwi. Zapalenie mięśnia sercowego przebiega ciężko u noworodków, natomiast większość starszych dzieci oraz dorosłych całkowicie zdrowieje. Powikłaniem zapalenia mięśnia sercowego u co dziesiątego chorego jest przewlekła kardiomiopatia rozstrzeniowa. Powikłaniem choroby może być również przewlekłe zaciskające zapalenie osierdzia.
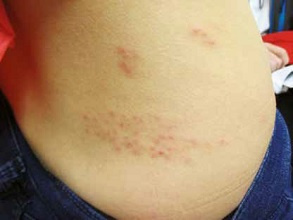
Wysypki
Latem i jesienią zakażenia enterowirusowe, w tym wirusami Coxsackie są główną przyczyną wysypek częstych wśród dzieci, rzadziej występujących u osób dorosłych. Enterowirusy, w tym wirusy Coxsackie, mogą być przyczyną różnorodnych zmian skórnych: wykwitów pęcherzykowych, pokrzywkowych, wybroczynowych i plamistych, które mają charakter różyczkopodobny lub odropodobny, czasem przypominają rumień wielopostaciowy lub rumień nagły czyli gorączkę trzydniową. W tym ostatnim przypadku wysypka pojawia się po spadku gorączki i zajmuje głównie twarz oraz tułów. Wykwity mogą występować osobno lub zlewać się. Wysypki wywołane przez enterowirusy zwykle zaczynają się na twarzy i zstępują na tułów oraz kończyny. Wysypki mogą towarzyszyć wielu zakażeniom enterowirusowym, przy czym zakażenia wywołane przez określone typy enterowirusów mogą przebiegać jako charakterystyczne zespoły kliniczne. W odróżnieniu od różyczki wysypki enterowirusowe występują latem i zwykle przebiegają bez zauważalnego powiększenia węzłów chłonnych. Stwierdza się również wykwity na błonach śluzowych. Niektóre zmiany przypominają plamki Koplika występujące w przebiegu odry.
Choroba dłoni, stóp i jamy ustnej
Choroba dłoni, stóp i jamy ustnej (ang. hand, foot and mouth disease – HFMD) objawia się po 4–6-dniowym okresie wylęgania gorączką, złym samopoczuciem i brakiem apetytu. Następnie pojawia się ból gardła oraz pęcherzykowe wykwity na błonie śluzowej tylnej ściany gardła i wewnętrznej powierzchni policzków, czasami także na języku. Następnie na powierzchni dłoniowej, rzadziej grzbietach rąk, pojawiają się tkliwe wykwity pęcherzykowe. Pęcherzyki mogą tworzyć pęcherze i szybko ulegają owrzodzeniu. Około jedna trzecia chorych ma również zmiany na podniebieniu, języczku bądź łukach podniebiennych, a jedna trzecia podobne wykwity na stopach, w tym podeszwach, rzadziej na pośladkach. Choroba jest bardzo zaraźliwa. Po kontakcie chorują prawie wszystkie małe dzieci. Wykwity zwykle znikają w ciągu tygodnia. Większość przypadków choroby powoduje wirus Coxsackie A16 oraz enterowirus 71. W czasie epidemii zakażeń wywołanych przez enterowirus 71 na Tajwanie w 1998 roku obserwowano tysiące zachorowań na chorobę dłoni, stóp i jamy ustnej oraz herpanginę.
Ostre krwotoczne zapalenie spojówek
Ostre krwotoczne zapalenie spojówek objawia się nagłym, silnym bólem oka, zaburzeniami widzenia: zamazanym widzeniem, światłowstrętem oraz wodnistym wyciekiem z oka. Oko jest obrzęknięte i przekrwione. Widoczne mogą być pęcherzyki na spojówce, podspojówkowe wybroczyny oraz punkcikowate zapalenie rogówki. Często powiększone i wyczuwalne są przeduszne węzły chłonne. Obserwowano epidemie oraz zakażenia szpitalne wywołane przez wirus Coxsackie A24 oraz enterowirus 70. Objawy ogólne, w tym ból głowy i gorączka występują u 1/5 chorych. Całkowite wyzdrowienie zajmuje do 10 dni. Nagły początek oraz krótki czas trwania choroby ułatwia odróżnienie ostrego krwotocznego zapalenia spojówek od innych zakażeń oka, na przykład wywołanych przez adenowirusy i chlamydie.
Inne objawy
Enterowirusy, w tym wirusy Coxsackie, są rzadką przyczyną zapaleń płuc u dzieci oraz lekkich infekcji górnych dróg oddechowych (tzw. przeziębień). Wirusy Coxsackie typu B były podejrzewane o wywoływanie z cukrzycy typu 1 u dzieci. Do innych chorób, które mogą być spowodowane zakażeniem enterowirusowym należą: zapalenie ślinianek przyusznych, zapalenie oskrzeli, zapalenie oskrzelików, zespół krupu, limfocytoza zakaźna, zapalenie wielomięśniowe, ostre zapalenie stawu oraz ostre zapalenie nerek.
Jak lekarz diagnozę ustala rozpoznanie zakażenia wywołanego przez wirusy Coxsackie?
W przypadku charakterystycznych zespołów klinicznych (np. herpanginy czy choroby dłoni stóp i jamy ustnej) rozpoznanie najczęściej ustala się na podstawie objawów klinicznych oraz wywiadu. Jest to szczególnie łatwe w przypadku ogniska licznych zachorowań. Badania dodatkowe mają większe znaczenie u pacjentów, którzy wymagają hospitalizacji. W razie podejrzenia zapalenia opon mózgowo-rdzeniowych lub mózgu konieczne jest wykonanie punkcji lędźwiowej. Tradycyjnym sposobem rozpoznawania zakażeń wywołanych przez wirusy Coxsackie była izolacja wirusa na hodowlach komórkowych (zob. Diagnostyka wirusologiczna). Niestety nawet ta metoda nie przynosi pewnych wyników. Dodatni wynik posiewu kału, wymazu z nosogardła czy gardła od chorych nie dowodzi, że zakażenie wirusem Coxsackie bezpośrednio wiąże się z chorobą, gdyż niektórzy chorzy z bezobjawowymi zakażeniami mogą wydalać enterowirusy przez wiele tygodni. Wyhodowanie enterowirusa z gardła silniej wskazuje na chorobę niż wyizolowanie wirusa z kału, gdyż enterowirusy występują w gardle przez krótszy czas. Z kolei gdy posiewy z miejsc jałowych, na przykład płynu mózgowo-rdzeniowego, krwi, płynu z jam ciała) lub tkanek przyniosą dodatni wynik, to świadczy to chorobie wywołanej przez enterowirusa. W niektórych przypadkach wirus Coxsackie można wyizolować jedynie z krwi lub tylko z płynu mózgowo-rdzeniowego, dlatego ważne jest, by pobierać materiał na posiew z kilku miejsc.
We wczesnej fazie zakażenia wirusami Coxsackie łatwiej uzyskać dodatnie hodowle niż w późnej fazie zakażenia. Większość wirusów Coxsackie, podobnie jak wszystkich enterowirusów można wykryć w ciągu tygodnia od posiewu na hodowle komórkowe. Posiewy mogą dać fałszywie ujemnie wyniki z powodu obecności przeciwciał neutralizujących, braku podatności na zakażenie zastosowanych komórek lub niewłaściwego obchodzenia się z próbką. Szczególnie trudne w hodowli są wirusy Coxsackie A. Określenie typu enterowirusa ma znaczenie epidemiologiczne, natomiast na ogół niewielkie zastosowanie kliniczne. Ważne jest, by zidentyfikować przyczyny najcięższych zakażeń wywołanych przez enterowirusy, na przykład porażeń wiotkich, i określić przyczynę epidemii. Od wszystkich chorych z podejrzeniem polio czyli nagminnego porażenia dziecięcego (poliomyelitis) należy pobrać wymazy z gardła, wykonać posiewy kału, jak również pobrać próbki surowicy – w ostrej fazie choroby oraz w fazie zdrowienia. Dodatni wynik posiewu płynu mózgowo-rdzeniowego wymaga zwykle pobrania w ciągu pierwszych 2 tygodni od wystąpienia objawów, dlatego do potwierdzenia rozpoznania nagminnego porażenia dziecięcego wystarczają dodatnie posiewy kału. W Polsce diagnostyką zakażeń enterowirusowych, w tym zakażeń wywołanych przez wirusy polio oraz Coxsackie, zajmuje się Narodowy Instytut Zdrowia Publicznego w Warszawie.
W diagnostyce zakażeń wywołanych przez wirusy Coxsackie coraz częściej wykorzystuje się bardzo czułe (≥95%), swoiste oraz znacznie szybsze niż hodowla, metody reakcji łańcuchowej polimerazy (PCR). Metodami PCR można badać płyn mózgowo-rdzeniowy, krew, mocz, wymazy z gardła oraz próbki tkanek. Z kolei diagnostyka serologiczna zakażeń wywołanych przez wirusy Coxsackie jest ograniczona z powodu ogromnej liczby serotypów enterowirusów oraz braku wspólnego antygenu, Testy serologiczne wykorzystuje się przede wszystkim do badań epidemiologicznych. Znacznie bardziej praktycznie jest oznaczać wirusowe RNA metodami PCR. Wirusy Coxsackie można hodować z płynu mózgowo-rdzeniowego, kału, krwi, moczu i płynów ustrojowych, jednak dokładne określenie rodzaju enterowirusa nie zmienia postępowania leczniczego.
Jakie są sposoby leczenia zakażenia wywołanego przez wirusy Coxsackie?
Nie ma możliwości swoistego leczenia przyczynowego zakażeń wywołanych przez wirusy Coxsackie. Chorych leczy się objawowo za pomocą leków przeciwbólowych i przeciwgorączkowych. W przypadku zachorowania na zapalenie opon mózgowo-rdzeniowych, mózgu, mięśnia sercowego oraz zachorowań u noworodków i niemowląt konieczne jest leczenie szpitalne. U noworodków i osób z niedoborami przeciwciał, chorych z hipo- lub agammaglobulinemią w leczeniu przewlekłego enterowirusowego zapalenia opon i mózgu oraz zapalenia skórno-mięśniowego korzystny wpływ może mieć podanie dożylnych preparatów immunoglobulin. Dożylne podawanie preparatów immunoglobulin z dużymi mianami przeciwciał przeciwko wirusowi wywołującemu zakażenie może być szczególnie skuteczne w zagrażających życiu zakażeniach noworodków, które nie otrzymały przeciwciał od matki – na przykład wcześniaków. Pod wpływem terapii immunoglobulinami choroba wywołana przez wirusy Coxsackie może się ustabilizować lub ustąpić, jednak niektórym chorym immunoglobuliny nie pomagają. Zakażenia enterowirusowe nie stwarzają ryzyka nadkażeń bakteryjnych. Antybiotyki są nieskuteczne, a glikokortykosteroidy przeciwwskazane.
Czy jest możliwe całkowite wyleczenie?
Choroby wywołane przez wirusy Coxsackie zwykle ustępują samoistnie i najczęściej nie powodują trwałych powikłań. Odporność po przechorowaniu jest swoista i dotyczy konkretnego serotypu wirusa. Z tej przyczyny możliwe są wielokrotne zachorowania wywołane przez wirusy Coxsackie, które przebiegają z podobnymi objawami, ale za każdym razem są wywołane przez inne podtypy wirusa. Trwałe powikłania mogą wystąpić u noworodków i niemowląt, zwłaszcza po przebyciu zapalenia mózgu i mięśnia sercowego. Szczególnie złe rokowanie dotyczy zachorowań wywołanych przez enterowirusy 68, 69, 70 i 71. Grupą szczególnego ryzyka są osoby z wrodzonymi niedoborami przeciwciał IgG czyli agammaglobulinemią.
Co należy robić po zakończeniu leczenia zakażenia wywołanego przez wirusy Coxsackie?
Po ustąpieniu ostrych objawów i powrocie dobrego samopoczucia chorzy mogą powrócić do normalnej aktywności życiowej. W przypadku wystąpienia powikłań konieczna może być rekonwalescencja z ograniczeniem aktywności życiowej, a po zapaleniu mięśnia sercowego – długotrwała rehabilitacja.
Co robić, aby uniknąć zachorowania?
Jak dotąd nie są dostępne szczepionki przeciwko wirusom Coxsackie. Zakażenia trudno uniknąć, ale można zmniejszyć jego ryzyko poprzez przestrzeganie zasad higieny: mycie rąk i unikanie kąpieli w małych naturalnych zbiornikach wodnych. By ograniczyć przenoszenie zakażeń szpitalnych konieczne jest dokładne mycie rąk przez personel szpitalny oraz używanie odzieży ochronnej i rękawiczek. Stosowanie środków ostrożności przy kontakcie z wydalinami chorego jest potrzebne przez 7 dni, licząc od początku zakażenia wywołanego przez wirusy Coxsackie.