Prawidłowa odpowiedź: Metaplazji jelitowej błony śluzowej żołądka
Komentarz
Przedstawione na nagraniu obszary zmienionej błony śluzowej odpowiadają metaplazji jelitowej żołądka. W obrazie endoskopowym zmiany te najczęściej przybierają postać nieco jaśniejszych (od okolicznej błony śluzowej), szarawych pól. W standardowej endoskopii z białym światłem mogą być one trudne do wykrycia. Metody zaawansowanego obrazowania, w tym endoskopia wąskopasmowa (NBI), poprawiają widoczność powierzchni błony śluzowej przewodu pokarmowego i zwiększają skuteczność wykrywania drobnych zmian w jej obrębie. Przedstawiony obraz endoskopowy jest tego dobrym przykładem – w trybie NBI ogniska metaplazji stają się wyraźnie odgraniczone i jaśniejsze na tle otaczającej błony śluzowej.
Metaplazja jelitowa jest stanem przedrakowym żołądka. Stanowi pośredni etap w sekwencji rozwoju raków żołądka typu jelitowego opisanej przez Correa w poprzednim stuleciu. Według tej hipotezy rak rozwija się na podłożu przewlekłego zapalenia błony śluzowej żołądka (często wywołanej przez infekcję H. pylori), a w konsekwencji trwającego zapalenia dochodzi do nieżytu zanikowego żołądka i dalszych niekorzystnych przemian komórkowych błony śluzowej – metaplazji jelitowej, dysplazji małego i dużego stopnia, aż do rozwoju raka.
Ryzyko rozwoju raka u osób z metaplazją jelitową jest trudne do oszacowania. W ostatnim populacyjnym badaniu ze Szwecji (n=11,530) wykazano, że w porównaniu do tzw. populacji standardowej u pacjentów z metaplazją jelitową w żołądku istnieje 340% większe ryzyko rozwoju raka (standaryzowany współczynnik występowania raka [standardized incidence ratio – SIR] = 3,4 [95%CI 2,7–4,2]). Oznacza to, że u 1 pacjenta na 39 pacjentów z metaplazją jelitową rozwinie się rak w ciągu 20 lat od gastroskopii.
Z uwagi na to u osób z metaplazją jelitową żołądka zaleca się nadzór endoskopowy. Zasady prowadzenia nadzoru zostały opracowane w 2012 roku przez kilka dużych międzynarodowych towarzystw gastroenterologicznych (między innymi Europejskie Towarzystwo Endoskopii Przewodu Pokarmowego [ESGE]). Ich skrótowe opracowanie przedstawia poniższy schemat, ale wymaga podkreślenia duże znaczenie eradykacji H. pylori we wszystkich przypadkach stwierdzenia stanów przedrakowych żołądka oraz metod zaawansowanego obrazowania (chromoendoskopia standardowa, NBI) jako standard w prowadzeniu nadzoru endoskopowego.
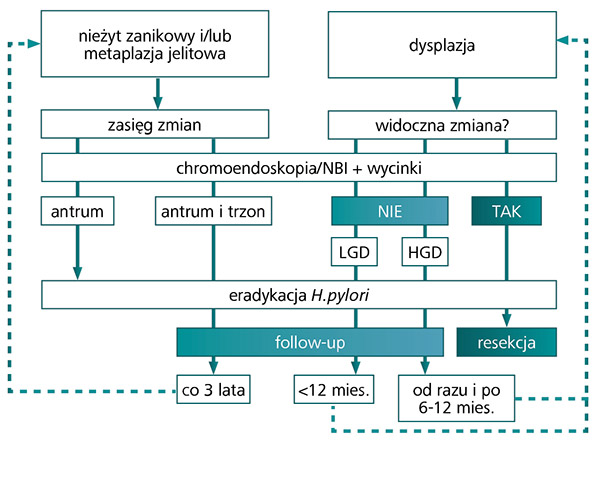
Ryc. 1. Nadzór u osób ze zmianami przedrakowymi żołądka. Na podstawie pozycji 4. piśmiennictwa; obrazowanie wąskopasmowe – NBI; dysplazja małego stopnia – LGD; dysplazja dużego stopnia – HGD.
Piśmiennictwo:
1. Correa P.: A human model of gastric carcinogenesis. Cancer Res. 1988; 48: 3554–3560.
2. Capelle L.G., Haringsma J., de Vries A.C. i wsp.: Narrow band imaging for the detection of gastric intestinal metaplasia and dysplasia during surveillance endoscopy. Dig. Dis. Sci. 2010; 55: 3442–3448.
3. Song H., Guncha Ekheden I., Zheng Z. i wsp.: Incidence of gastric cancer among patients with gastric precancerous lesions: observational cohort study in a low risk Western population. BMJ 2015; 351: h4134.
4. Dinis-Ribeiro M., Areia M., de Vries A.C. i wsp.: Management of precancerous conditions and lesions in the stomach (MAPS): guideline from the European Society of Gastrointestinal Endoscopy (ESGE), European Helicobacter Study Group (EHSG), European Society of Pathology (ESP), and the Sociedade Portuguesa de Endoscopia Digestiva (SPED). Endoscopy 2012; 44: 74–94.







