Prawidłowa odpowiedź: 2. Natychmiastowe zamknięcie perforacji klipsami endoskopowymi.
Komentarz
Jatrogenna perforacja przewodu pokarmowego związana z endoskopią zabiegową to rzadkie, ale ciężkie powikłanie obarczone istotnym odsetkiem śmiertelności. Perforacja najczęściej występuje po zabiegu polipektomii oraz mukozektomii. Pierwszy termin odnosi się do zabiegu usuwania zmian polipowatych, takich jak polipy siedzące oraz uszypułowane (0-Ip oraz 0-Is według klasyfikacji paryskiej). Termin „mukozektomia” oznacza zabieg usuwania zmian niepolipowatych, a więc należących do grupy 0-II według klasyfikacji paryskiej (zmiany płaskowyniosłe [0-IIa], płaskie [0-IIb] i lekko zapadnięte [0-IIc]). Zmiany typu LST (ang. laterally spreading tumor), tzw. polipy dywanowe, należą do kategorii zmian niepolipowatych. Polipektomia niewielkich polipów (<1 cm średnicy) związana jest z bardzo małym odsetkiem perforacji, natomiast częstość tego powikłania wzrasta w przypadku usuwania zmian dużych (o średnicy >2 cm), często we fragmentach, na drodze „mukozektomii kęsowej” (ang. endoscopic piecemeal mucosal resection – EPMR).
Częstość powikłań standardowej polipektomii z użyciem pętli diatermicznej oceniono w dużym niemieckim badaniu prospektywnym MUPS. W badaniu tym analizie poddano 3976 zabiegów polipektomii wykonanych u 2257 pacjentów. Średnia wielkość polipów w tym badaniu wynosiła 1,1 cm; 72% stanowiły polipy siedzące (0-Is). Odsetek istotnych powikłań w badaniu wyniósł 2,7%, z czego perforacja wystąpiła u 26 pacjentów, co stanowiło 1,1%. Dziewięć perforacji rozpoznano natychmiast podczas polipektomii, 11 w ciągu 24 godzin od zabiegu, natomiast 6 przypadków stanowiły perforacje odroczone, rozpoznane dopiero po 24 godzinach od zabiegu. Czternastu pacjentów wymagało leczenia chirurgicznego; pozostałych leczono endoskopowo lub zachowawczo. Żaden przypadek perforacji nie stał się przyczyną zgonu. Czynniki ryzyka wystąpienia perforacji stanowiły rozmiar polipa (>1 cm w prawej połowie okrężnicy oraz >2 cm w lewej połowie) oraz lokalizacja w prawej połowie okrężnicy.
Należy dodać, że rozległe zabiegi, takie jak EPMR, wiążą się z większym ryzykiem perforacji, w porównaniu ze zwykłymi polipektomiami, i przy tych zabiegach ryzyko perforacji może sięgać nawet 3,8% w przypadku usuwania zmian o wymiarach >4 cm.
W przypadku perforacji stwierdzonej bezpośrednio po resekcji należy w pierwszej kolejności rozważyć możliwość leczenia endoskopowego. Większość niedużych perforacji (?1 cm), takich jak w przedstawionym przypadku, można skutecznie zamknąć klipsami endoskopowymi. Duże perforacje (>3 cm), towarzyszące zapalenie otrzewnej lub niestabilny stan kliniczny pacjenta wymagają pilnego leczenia chirurgicznego.
W przedstawionym przypadku niewielkich rozmiarów (ok. 3–4 mm) perforację stwierdzono bezpośrednio po mukozektomii. W takich przypadkach postępowanie z wyboru stanowi natychmiastowa próba zamknięcia perforacji klipsami endoskopowymi. U pacjenta szczelnie zamknięto ubytek po polipektomii wraz z perforacją sześcioma klipsami endoskopowymi (patrz: obraz 1 i 2). Pacjent po zabiegu czuł się dobrze i poza niewielką tkliwością uciskową śródbrzusza nie miał objawów. Pozostawał na diecie ścisłej przez kolejne dwa dni oraz otrzymał dożylne leczenie antybiotykami. Po 3 dniach został zwolniony do domu z zaleceniem kontynuacji antybiotykoterapii doustnie.
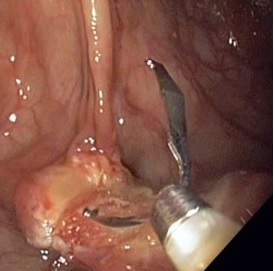
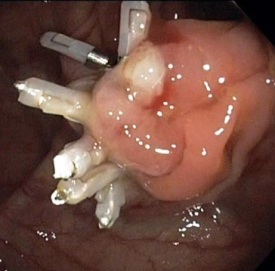
Piśmiennictwo do komentarza:
1. Burgess N.G., Metz A.J., Williams S.J. i wsp.: Risk factors for intraprocedural and clinically significant delayed bleeding after wide-field endoscopic mucosal resection of large colonic lesions. Clin. Gastroenterol. Hepatol., 2014; 12: 651–661.
2. Heldwein W., Dollhopf M., Rösch T. i wsp.: The Munich Polypectomy Study (MUPS): prospective analysis of complications and risk factors in 4000 colonic snare polypectomies. Endoscopy, 2005; 37: 1116–1122.
3. Paspatis G.A., Dumonceau J.M., Barthet M. i wsp.: Diagnosis and management of iatrogenic endoscopic perforations: European Society of Gastrointestinal Endoscopy (ESGE) Position Statement. Endoscopy, 2014; 46: 693–711.








