W 2016 r. ukazało się nowe stanowisko Europejskiego Towarzystwa Kardiologicznego (ESC) dotyczące kardiotoksyczności leków onkologicznych, w którym podsumowano zasady monitorowania chorych otrzymujących leki przeciwnowotworowe pod kątem sercowo-naczyniowych działań niepożądanych.
Chorzy, u których stosuje się potencjalnie kardiotoksyczne leki przeciwnowotworowe, są obciążeni dużym ryzykiem rozwoju niewydolności serca i dlatego powinno się ich objąć opieką medyczną ukierunkowaną na uzyskanie ścisłej kontroli czynników ryzyka sercowo-naczyniowego. Według nowego stanowiska ESC u takich chorych należy ocenić frakcję wyrzutową (LVEF) przed rozpoczęciem stosowania leków przeciwnowotworowych i powtarzać badanie w trakcie tej terapii w celu wczesnego wykrycia dysfunkcji serca, przy czym należy korzystać z techniki diagnostycznej zapewniającej wystarczająco dobrą jakość obrazowania i używać tej samej metody podczas dalszego monitorowania. Stwierdzenie istotnego zmniejszenia LVEF (np. o >10%), ale nie poniżej dolnej granicy normy dla LVEF (przyjętej jako 50%), jest wskazaniem do powtórnej oceny LVEF w krótkim czasie i jeszcze podczas leczenia przeciwnowotworowego. Natomiast zmniejszenie LVEF o >10% do wartości poniżej dolnej granicy normy (tj. <50%) jest wskazaniem do rozpoczęcia leczenia z użyciem – jeśli nie ma przeciwwskazań – inhibitora konwertazy angiotensyny (ACEI) lub blokera receptora angiotensynowego (ARB) w skojarzeniu z β-blokerem, w celu zapobiegania dalszej dysfunkcji lewej komory lub objawowej niewydolności serca. U chorych z objawową niewydolnością serca lub bezobjawową dysfunkcją serca zaleca się stosowanie ACEI (lub ARB) i β-blokerów (jeśli nie ma przeciwwskazań).
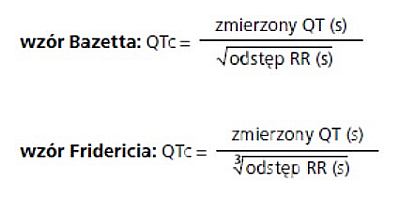
Ocena w kierunku choroby wieńcowej powinna uwzględniać wywiad, wiek i płeć chorego, a leki stosowane w ramach chemioterapii powinny być traktowane jako (potencjalne) czynniki ryzyka rozwoju tej choroby. Ocena kliniczna i – jeśli to konieczne – badania ukierunkowane na wykrycie niedokrwienia mięśnia sercowego mają zasadnicze znaczenie dla identyfikacji chorych z niemą klinicznie chorobą wieńcową, co może z kolei determinować wybór leków przeciwnowotworowych. Chorych leczonych analogami pirymidyn powinno się ściśle monitorować pod kątem niedokrwienia mięśnia sercowego – poprzez powtarzanie EKG, a jeśli niedokrwienie wystąpi, należy wstrzymać chemioterapię. Jeśli w wyniku leczenia przeciwnowotworowego dojdzie do skurczu tętnicy wieńcowej, to do stosowania tego samego leku można wrócić tylko w sytuacji, gdy nie ma leku alternatywnego oraz pod warunkiem zastosowania farmakologicznej profilaktyki skurczu (w tym celu należy rozważyć podanie azotanów i/lub blokerów kanału wapniowego) i ścisłego monitorowania chorego. Zaleca się rejestrację 12-odprowadzeniowego EKG i ocenę odstępu QTc (wg wzoru Bazetta lub wzoru Fridericia) u wszystkich chorych przed rozpoczęciem leczenia przeciwnowotworowego.
Regularne monitorowanie za pomocą 12-odprowadzeniowego EKG zaleca się u chorych: z wydłużonym odstępem QT w wywiadzie, istotną chorobą serca, przyjmujących leki wydłużające QT, z bradykardią, dysfunkcją tarczycy lub zaburzeniami elektrolitowymi. Jeśli QTc wynosi >500 ms albo uległ wydłużeniu o >60 ms, bądź wystąpiły zaburzenia rytmu, należy rozważyć zaprzestanie leczenia lub zastosowanie alternatywnych schematów terapii. U chorych z polekowym wydłużeniem odstępu QT należy unikać okoliczności, które sprzyjają wystąpieniu częstoskurczu torsade de pointes, zwłaszcza hipokaliemii i skrajnej bradykardii. U chorych poddanych chemioterapii potencjalnie wydłużającej odstęp QT należy minimalizować narażenie na inne leki wydłużające QT.
Ciśnienie tętnicze należy monitorować przed rozpoczęciem farmakoterapii przeciwnowotworowej oraz okresowo w jej trakcie, zależnie od charakterystyki chorego i wartości ciśnienia krwi, a nadciśnienie tętnicze leczyć zgodnie z aktualnymi wytycznymi, przy czym zaleca się wczesne i intensywne leczenie w celu zapobiegania rozwojowi powikłań sercowo-naczyniowych (np. niewydolności serca). Preferuje się ACEI lub ARB, β-blokery i dihydropirydynowe blokery kanału wapniowego, natomiast należy unikać niedihydropirydynowych blokerów kanału wapniowego.
Według omawianego stanowiska ESC chorym, którzy przebyli leczenie onkologiczne, a w trakcie leczenia zostali poddani chemioterapii z użyciem antracyklin w większych dawkach (?300 mg/m2 doksorubicyny lub dawkarównoważna innej antracykliny) lub byli poddani napromienianiu klatki piersiowej, lub u których wystąpiła kardiotoksyczność, należy oferować nadzór kardiologiczny do końca życia. Można rozważyć kontrolne badanie echokardiograficzne już po roku, a następne po upływie 5 lat od zakończenia leczenia onkologicznego.
Informacje na temat kardiomiopatii spowodowanej stosowaniem leków przeciwnowotworowych znajdują się również w rozdziale Kardiomiopatie o znanej przyczynie i niesklasyfikowane.