W świetle ostatnich dowodów naukowych można stwierdzić, że określony sposób odżywiania może wpływać na rozwój i przebieg łojotokowego zapalenia skóry, choć dotychczas uzyskano ograniczone dane dotyczące tych zagadnień.

Fot. pixabay.com
Wstęp
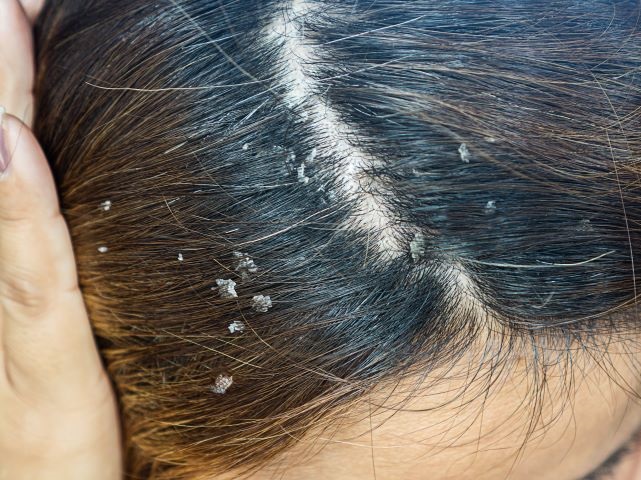
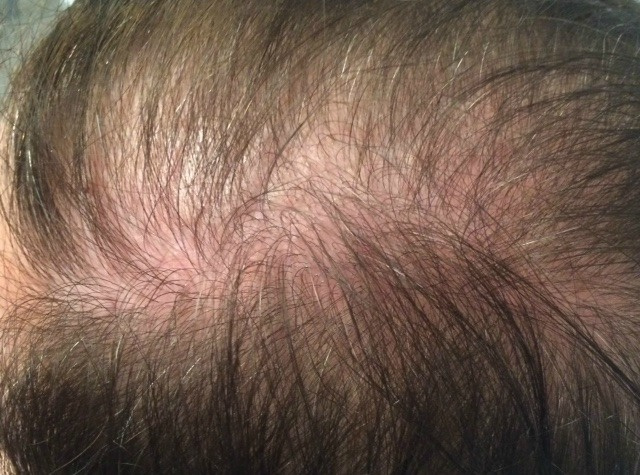
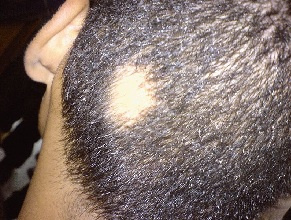
Łojotokowe zapalenie skóry – częsta, przewlekła, nawracająca choroba zapalna skóry – w okresie zimowym występuje na całym świecie, głównie u osób w średnim i starszym wieku [1-3]. Szczyt zachorowań obserwuje się u pacjentów w pierwszych trzech miesiącach życia, w okresie dojrzewania oraz w wieku dorosłym z apogeum w przedziale wiekowym 40.–60. roku życia [2]. Mężczyźni chorują częściej niż kobiety (3,0% vs 2,6%); dotyczy to wszystkich grup wiekowych, co wskazuje, że łojotokowe zapalenie skóry może się wiązać z produkcją hormonów płciowych, takich jak androgeny. Ponadto wyprysk łojotokowy częściej występuje u pacjentów z obniżoną odpornością oraz zaburzeniami neurologicznymi i chorobami psychicznymi, w tym chorobą Parkinsona, urazowym uszkodzeniem mózgu, padaczką, porażeniem nerwu twarzowego, uszkodzeniem rdzenia kręgowego czy depresją.
Wprawdzie przyczyny choroby dotychczas nie ustalono, jednak dowody z badań sugerują, że istnieją określone czynniki ryzyka, które mogą do niej predysponować. Należą do nich – prócz predyspozycji genetycznych – płeć męska, jasny kolor skóry, sezon zimowy, stres emocjonalny oraz duża liczba drożdży z rodzaju Malassezia na skórze [2-4]. Wyprysk łojotokowy, podobnie jak inne przewlekłe choroby skóry, np. łuszczyca czy atopowe zapalenie skóry, zazwyczaj występuje na skórze głowy, twarzy, okolicy zausznej i górnej części klatki piersiowej. Powoduje złuszczanie się naskórka, stan zapalny oraz świąd skóry, nierzadko pojawia się zauważalny rumień [2]. Ponieważ standardowe sposoby leczenia, takie jak stosowane miejscowo lub doustnie leki przeciwgrzybicze i podawane miejscowo kortykosteroidy jedynie czasowo łagodzą objawy, konieczne jest zidentyfikowanie modyfikowalnych czynników stylu życia, które mogą zmniejszyć obciążenie chorobą [1].
Sposób odżywiania a łojotokowe zapalenie skóry
Na początku 2019 roku w czasopiśmie „Journal of Investigative Dermatology” ukazały się wyniki badania przekrojowego z udziałem 4379 osób, z których u 636 (14,5%) zdiagnozowano łojotokowe zapalenie skóry [1]. Badanie miało ustalić, czy z tą chorobą wiążą się określone wzorce żywieniowe lub całkowita zdolność antyoksydacyjna.
Naukowcy z Erasmus Medical Center w Rotterdamie zaobserwowali, że u uczestników badania, którzy spożywali dietę z dużą ilością owoców, występowało mniejsze o 25% ryzyko rozwoju łojotokowego zapalenia skóry po uwzględnieniu czynników zakłócających. Ponadto stwierdzono, że dieta zachodnia o znacznej zawartości czerwonego mięsa i mocno przetworzonej żywności wiązana się wyższym o 47% ryzykiem wystąpienia łojotokowego zapalenia skóry; obserwacja ta dotyczyła tylko kobiet. Nie odnotowano natomiast związku między łojotokowym zapaleniem skóry a zachowaniami żywieniowymi preferującymi warzywa lub tłuszcze, jak również nie znaleziono związku między tą chorobą a całkowitym potencjałem antyoksydacyjnym żywności.
Badanie to cechuje kilka ograniczeń i jego wyniki nie mogą być wykorzystane do opracowania dokładnych wytycznych żywieniowych, jednak wydaje się, że chorym na łojotokowe zapalenie skóry należy zalecać dietę obejmującą warzywa i owoce w jak największej ilości, a co najmniej 400 g na dzień, najlepiej w minimum pięciu porcjach [5]. Spożywanie owoców może zmniejszyć prawdopodobieństwo wystąpienia łojotokowego zapalenia skóry między innymi poprzez dostarczanie szerokiej gamy witamin, składników mineralnych i innych bioaktywnych związków, takich jak błonnik pokarmowy czy antyoksydanty, które, co wykazano, przyczyniają się do redukcji stanu zapalnego w wielu chorobach [1, 6]. Ponadto zawarte w owocach składniki odżywcze zalicza się do dawców grup metylowych dla wielu reakcji biologicznych, co może zapobiegać szybkiej ekspresji genów odpowiedzialnych za procesy zapalne [1]. Inna hipoteza, według której spożycie owoców korzystnie wpływa na zdrowie skóry, wskazuje na obecność w owocach cytrusowych psoralenów, wykazujących działanie zwiększające wrażliwość skóry na promieniowanie ultrafioletowe. Ta cecha może mieć pozytywny wpływ na łojotokowe zapalenie skóry, ponieważ zaobserwowano, że ta przewlekła, nawrotowa dermatoza zapalna występuje znacznie rzadziej w miesiącach letnich [1, 3].
Warto również podkreślić, że dysbioza jelitowa jest powiązana z występowaniem przewlekłych chorób zapalnych skóry, takich jak atopowe zapalenie skóry oraz łuszczyca [6]. Korzystny wpływ zwiększonego spożycia owoców na łojotokowe zapalenie skóry może być więc częściowo spowodowany prebiotycznym działaniem owocowego włókna pokarmowego, takiego jak pektyna, która stymuluje rozwój pożądanej mikrobioty jelitowej. Jest to związane z mniejszym ogólnoustrojowym stanem zapalnym i lepszą funkcją odpornościową [7]. Co ciekawe, w innym tureckim badaniu ankietowym z udziałem 101 osób, w tym 51 pacjentów z łojotokowym zapaleniem skóry, nie stwierdzono związku między spożyciem określonych produktów żywnościowych w diecie a nasiloną produkcją sebum oraz zwiększonym ryzykiem rozwoju choroby [8].
Mikrobiom jelitowy a choroby skóry
W maju 2019 roku w czasopiśmie „Australasian Journal of Dermatology” opublikowano pracę przeglądową, w której amerykańscy naukowcy z University of Arizona zauważyli, że łojotokowe zapalenie skóry jest ściśle powiązane z czynnikami dietetycznymi i może być modulowane przez odpowiednią podaż biotyny w diecie i/lub stosowanie określonych szczepów bakterii probiotycznych [9]. W fachowym piśmiennictwie z ostatnich lat pojawiły się liczne doniesienia, które wskazują, że zaburzeniom przewodu pokarmowego często towarzyszą dolegliwości skórne, a z kolei mikrobiom jelitowy prawdopodobnie uczestniczy w patofizjologii wielu chorób zapalnych [10-12]. Stale rosnąca liczba dowodów z badań sugeruje istnienie osi jelitowo-skórnej oraz powiązanie przewlekłych dermatoz zapalnych z niezrównoważonym mikrobiomem jelitowym. Nie ulega wątpliwości, że uznanie roli mikrobioty jelitowej w zachowaniu zdrowia oraz w patogenezie wielu schorzeń przyczyniło się do wzrostu popularności jej modyfikacji. Wiadomo, że na skład mikrobiomu wpływają probiotyki, prebiotyki i synbiotyki. Okazały się one korzystne w zapobieganiu i/lub wspomaganiu leczenia przewlekłych chorób skóry, w tym trądziku pospolitego, atopowego zapalenia skóry i łuszczycy.
Wyniki dotychczas przeprowadzonych badań są obiecujące, trudno je jednak obecnie wprowadzić do praktyki klinicznej ze względu na niejednorodność zastosowanego protokołu suplementacji w różnych doświadczeniach. Warto zauważyć, że brakuje badań, które sugerowałyby potencjalną rolę przyjmowania prebiotyków i/lub określonych szczepów bakterii probiotycznych w profilaktyce bądź wspomaganiu leczenia łojotokowego zapalenia skóry. W tej intensywnie rozwijającej się dziedzinie nauki są potrzebne dobrze zaprojektowane badania, które powinny poszerzyć naszą wiedzę w zakresie złożonych mechanizmów leżących u podstaw osi jelito–skóra oraz wpłyną na ocenę potencjału terapeutycznego długoterminowej modyfikacji mikrobiomu jelitowego w przypadku pacjentów z przewlekłymi nawrotowymi dermatozami.
Podsumowanie
W świetle ostatnich dowodów naukowych można stwierdzić, że określony sposób odżywiania może wpływać na rozwój i przebieg łojotokowego zapalenia skóry, choć dotychczas uzyskano ograniczone dane dotyczące tych zagadnień. Rezultaty najnowszego badania przekrojowego wykazały, że dieta o dużej zawartości owoców może zmniejszyć ryzyko wystąpienia łojotokowego zapalenia skóry, natomiast dieta zachodnia, bogata w czerwone mięso i produkty mocno przetworzone wiąże się z istotnym wzrostem ryzyka rozwoju tej choroby.
Piśmiennictwo
1. Sanders M.G.H., Pardo L.M., Ginger R.S., Kiefte-de Jong J.C., Nijsten T.: Association between Diet and Seborrheic Dermatitis: A Cross-Sectional Study. J Invest Dermatol. 2019 Jan;139(1):108-114. doi: 10.1016/j.jid.2018.07.027.2. Borda L.J., Wikramanayake T.C.: Seborrheic Dermatitis and Dandruff: A Comprehensive Review. J Clin Investig Dermatol. 2015 Dec;3(2). doi: 10.13188/2373-1044.1000019.
3. Sanders M.G.H., Pardo L.M., Franco O.H., Ginger R.S., Nijsten T.: Prevalence and determinants of seborrhoeic dermatitis in a middle-aged and elderly population: the Rotterdam Study. Br J Dermatol. 2018 Jan;178(1):148-153. doi: 10.1111/bjd.15908.
4. Sanders M.G.H., Pardo L.M., Uitterlinden A.G., Smith A.M., Ginger R.S., Nijsten T.: The Genetics of Seborrheic Dermatitis: A Candidate Gene Approach and Pilot Genome-Wide Association Study. J Invest Dermatol. 2018 Apr;138(4):991-993. doi: 10.1016/j.jid.2017.11.020.
5. Normy żywienia dla populacji Polski, pod red. Mirosława Jarosza. Instytut Żywności i Żywienia, 2017.
6. Dreher M.L.: Whole Fruits and Fruit Fiber Emerging Health Effects. Nutrients. 2018 Nov 28;10(12). pii: E1833. doi: 10.3390/nu10121833.
7. Pascal M., Perez-Gordo M., Caballero T., Escribese M.M., Lopez Longo M.N., Luengo O., et al.: Microbiome and Allergic Diseases. Front Immunol. 2018 Jul 17;9:1584. doi: 10.3389/fimmu.2018.01584.
8. Tamer F.: Relationship between diet and seborrheic dermatitis. Our Dermatol Online. 2018;9(3):261-264. doi: 10.7241/ourd.20183.6.
9. Maarouf M., Platto J.F., Shi V.Y.: The role of nutrition in inflammatory pilosebaceous disorders: Implication of the skin-gut axis. Australas J Dermatol. 2019 May;60(2):e90-e98. doi: 10.1111/ajd.12909.
10. Salem I., Ramser A., Isham N., Ghannoum M.A.: The Gut Microbiome as a Major Regulator of the Gut-Skin Axis. Front Microbiol. 2018 Jul 10;9:1459. doi: 10.3389/fmicb.2018.01459.
11. Szántó M., Dózsa A., Antal D., Szabó K., Kemény L., Bai P.: Targeting the gut-skin axis-Probiotics as new tools for skin disorder management? Exp Dermatol. 2019 Aug 6. doi: 10.1111/exd.14016.
12. Yu Y., Dunaway S., Champer J., Kim J., Alikhan A.: Changing our microbiome: probiotics in dermatology. Br J Dermatol. 2019 May 3. doi: 10.1111/bjd.18088.