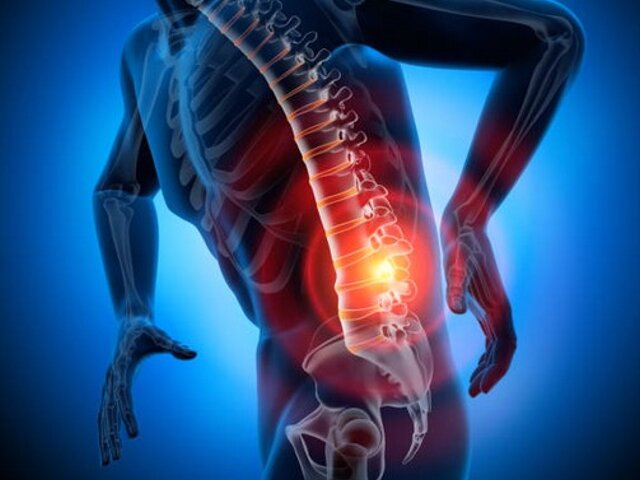
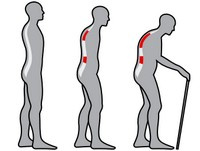
Osteoporoza jest chorobą układu szkieletowego, która prowadzi do złamań kości w wyniku nawet niewielkiego urazu. Złamania takie – tzw. złamania osteoporotyczne – są konsekwencją zmniejszenia gęstości mineralnej kości oraz zaburzeń jej struktury i jakości.

Fot. pixabay.com
Istnieje wiele czynników, które wpływają na gęstość mineralną i masę kości. W tym kontekście wymienia się czynniki żywieniowe, takie jak odpowiednia ilość wapnia, fosforu i witaminy D w diecie oraz odpowiednie spożycie białka. Wśród innych witamin i składników mineralnych podkreśla się także korzystną rolę witaminy C i K oraz magnezu. Dla prawidłowej struktury kości ważna jest ponadto aktywność fizyczna. Poza sposobem odżywiania o gęstości mineralnej kości decydują czynniki genetyczne oraz hormonalne.
Z kolei na małą gęstość mineralną kości wpływa niedożywienie, nadmierne spożycie sodu, nadmiar białka w diecie (zwłaszcza białka pochodzenia zwierzęcego), nadmierne spożycie alkoholu i kawy oraz palenie papierosów.
Składniki diety istotne w zapobieganiu osteoporozie i leczeniu jej leczeniu
Wapń
Jest głównym składnikiem budującym tkankę kostną. Całkowita ilość wapnia w organizmie człowieka wynosi 1–2% masy ciała, a w kościach znajduje się około 99% tego składnika, głównie w postaci fosforanów. Odpowiednie spożycie wapnia w okresie dzieciństwa i młodości decyduje o dużej gęstości mineralnej kości. Najefektywniej wapń odkłada się w tkance kostnej w okresie niemowlęcym oraz w okresie dojrzewania płciowego, a w organizmie dorosłego człowieka najwyższą wartość osiąga w wieku 30 lat i stopniowo się zmniejsza.
Przyswajalność wapnia mieści się w przedziale od 10 do 40% i średnio wynosi około 25%. Uzależniona jest ona od składu diety oraz chemicznej formy tego składnika. Wraz ze starzeniem się człowieka efektywność przyswajania wapnia się zmniejsza.
Główne źródło wapnia o dobrej przyswajalności to mleko, fermentowane produkty mleczne oraz sery (zwłaszcza sery podpuszczkowe, dojrzewające). W wapń obfitują ponadto ryby spożywane bez usuwania ości (np. szprotki, sardynki). Wśród produktów roślinnych o dobrej przyswajalności wapnia wymienia się warzywa o małej zawartości kwasu szczawiowego: np. brokuły, jarmuż, brukselka, natka pietruszki oraz kapusta, a także fortyfikowane produkt sojowe, fasolę oraz nasiona sezamu i migdały.
Prawidłowe przyswajanie wapnia jest uzależnione od wielu czynników.
Czynniki zwiększające przyswajanie wapnia:
- zachowanie korzystnego stosunku wapnia do fosforu w diecie,
- odpowiednio duże spożycie laktozy i witaminy D,
- niedobory wapnia w organizmie,
- prawidłowa praca przewodu pokarmowego oraz wydzielanie odpowiednich ilości kwasu żołądkowego.
Czynniki ograniczające przyswajanie wapnia:
- nieprawidłowa proporcja zawartości wapnia do fosforu w diecie,
- niewystarczające spożycie witaminy D,
- nadmierne spożycie żelaza i magnezu,
- obecność fitynianów i szczawianów w diecie,
- nadmierne spożycie alkoholu, białka pochodzenia zwierzęcego oraz kofeiny,
- nadmierne spożycie błonnika pokarmowego nierozpuszczalnego w wodzie,
- wysokie pH w żołądku oraz zaburzenia czynnościowe przewodu pokarmowego.
Fosfor
To drugi obok wapnia składnik tkanki kostnej. W organizmie człowieka fosfor występuje w ilości 0,65–1,1% masy ciała, z czego 85% znajduje się w kościach i zębach.
Fosfor jest pierwiastkiem, w przypadku którego nie stwierdza się problemów z pokryciem jego zapotrzebowania. Wynika to z faktu, że jest on dostępny z wielu produktów żywnościowych, a dodatkowo jego przyswajalność jest duża i wynosi 60–70%.
Duży udział fosforu w diecie utrudnia wchłanianie wapnia z przewodu pokarmowego. Uważa się jednak, że dla prawidłowego wchłaniania wapnia najistotniejsza jest proporcja wapnia do fosforu, a nie sama ilość fosforu dostarczonego z dietą. Właściwy stosunek to wartość 1,5:1 lub 1:1.
Fosfor występuje w licznych produktach żywnościowych, takich jak mięso, drób, jaja, ryby, soczewica, fasola, soja, otręby pszenne oraz orzechy, pestki i nasiona. Do produktów bogatych w fosfor zalicza się także napoje gazowane, których jednak nie zaleca się jako źródła fosforu.
Witamina D
Witamina D zwiększa wchłanianie wapnia z przewodu pokarmowego oraz zmniejsza utratę masy kostnej. Zmniejsza także wydzielanie parathormonu, który jest odpowiedzialny za regulacje gospodarki wapniowo-fosforanowej. Podstawowe źródło witaminy D w organizmie stanowi synteza skórna. Pokrywa ona około 80–90% zapotrzebowania organizmu na tę witaminę. Niestety, synteza ta jest efektywna po spełnieniu innych warunków, do których należą m.in. odpowiednia szerokość geograficzna, pora roku, pora dnia, powierzchnia nasłonecznianego ciała i wiele innych.
Do jej bogatych źródeł zalicza się ryby (węgorz, śledź, łosoś, sardynki, pstrąg tęczowy), tran i żółtko jaj. Źródłem witaminy D mogą być także produkty wzbogacane jej dodatkiem, czyli tłuszcze (margaryny), mleko oraz produkty mleczne. Jak wskazują badania, dieta pokrywa jedynie 20% dziennego zapotrzebowania na tę witaminę i w przypadku braku dodatkowego jej źródła, jakim jest synteza skórna, nawet urozmaicona dieta nie pozwala pokryć dziennego zapotrzebowania na tę witaminę.
W Polsce synteza skórna może być efektywna w okresie od maja do września, pomiędzy godziną 10:00 a 15:00, gdy chmury nie przysłaniają słońca. Niestety w tych godzinach zwykle przebywamy z pomieszczeniach zamkniętych (przedszkola, szkoły, zakłady pracy). Natomiast od października do marca w Polsce synteza skórna nie jest efektywna. W związku z tym aktualne zalecenia dotyczące suplementacji witaminą D przedstawiają się następująco:
- w okresie od maja do września u zdrowych osób przebywających na słońcu z odkrytymi przedramionami i podudziami co najmniej przez 15 minut w godzinach od 10 do 15, niestosujących kremów z filtrem, suplementacja witaminą D nie jest konieczna, chociaż jest wciąż zalecana i bezpieczna.
- jeśli powyższe warunki nie mogą być spełnione, zalecana jest suplementacja w dawce 800–2000 IU/dobę, zależnie od masy ciała i podaży witaminy D w diecie, przez cały rok.
- z kolei u dorosłych z otyłością wymagana jest suplementacja w dawce 1600–4000 IU/dobę, w zależności od stopnia otyłości.
Białko
Białko to kolejny istotny składnik pokarmowy sprzyjający zdrowym kościom. Bierze on udział w syntezie kolagenu oraz innych białek i hormonów niezbędnych w procesie ich budowy. Istnieją jednak sugestie, że dieta bogatobiałkowa może stanowić czynnik zwiększający ryzyko osteoporozy. Wiąże się to z zwiększoną utratą wapnia z moczem spowodowaną nadmierną podażą białka w diecie, szczególnie ze źródeł zwierzęcych. W konsekwencji dochodzi do zaburzeń w gospodarce wapniowej i zmniejszenia gęstości mineralnej kości. Z kolei zbyt małe spożycie białka, poniżej wartości zalecanych (1,0–1,2 g/kg masy ciała na dobę) także wpływa niekorzystnie na gęstość mineralną kości, zmniejszając proces wchłaniania wapnia.
Witamina C, K i magnez
Witamina C jest niezbędna do tworzenia kolagenu. Niedobór tej witaminy powoduje zmniejszenie ilości wytwarzanych włókien kolagenu, co prowadzi do nieprawidłowości w strukturze tkanki kostnej. Witamina ta zwiększa także wchłanianie wapnia, żelaza i magnezu – pierwiastków równie istotnych w zapobieganiu osteoporozie. Do bogatych źródeł witaminy C zalicza się owoce (porzeczki czarne i czerwone, truskawki, kiwi, poziomki, pomarańcze, cytryny i grejpfruty) oraz warzywa (natkę pietruszki, paprykę czerwoną i zieloną, jarmuż, szpinak, brukselkę, chrzan, kalafior, kapustę włoską oraz kalarepę).
Badania prowadzone w ciągu ostatnich lat wykazały ponadto, że dla prawidłowego rozwoju kości oraz ich dobrego stanu niezbędna jest także witamina K (zwłaszcza witamina K2). Mechanizm działania witaminy K na układ kostny wiąże się ze zwiększeniem mineralizacji kośćca, w którym istotną rolę pełni białko zwane osteokalcyną. Aby białko to mogło pełnić swoją funkcję, musi ulec karboksylacji (w wyniku której powstaje karboksylowana osteokalcyna), a w tym procesie niezbędny jest udział witaminy K. Ponadto witamina K zmniejsza resorpcję tkanki kostnej poprzez hamowanie aktywności osteoklastów – tzw. komórek kościogubnych – które mają zdolność rozpuszczania i resorpcji tkanki kostnej. Pokarmowe źródła witaminy K to przede wszystkim: brokuły, jarmuż, sałata, szpinak, brukselka, kapusta i wątroba wołowa.
Również niedobór magnezu zaburza procesy mineralizacji kości i zwiększa częstość występowania osteoporozy postmenopauzalnej. Do produktów o najwyższej zawartości tego składnika zalicza się: kakao, nasiona słonecznika, migdały, kaszę gryczaną, fasolę, gorzką czekoladę, orzechy pistacjowe i laskowe oraz płatki owsiane i ryż brązowy.
Czynniki wpływające na niską gęstość mineralną kości
Długotrwałe nadmierne spożycie sodu może być przyczyną ujemnego bilansu wapnia w organizmie. Wraz ze zwiększeniem wydalania sodu z moczem zwiększa się także wydalanie wapnia. Do produktów obfitujących w sód zalicza się m.in.: sól kuchenną, wędzone ryby, wędliny (np. salami, kabanosy, wędliny długo dojrzewające), sery żółte, sery pleśniowe, wędzone oraz ser feta.
W przypadku spożycia białka zarówno nadmiar, jak i niedobór tego składnika może zwiększać ryzyko osteoporozy. Przy niedożywieniu białkowym dochodzi do zaburzenia syntezy kolagenu, zmniejsza się szczytowa masa kostna oraz ilość i siła mięśni. Z kolei nadmierne spożycie białka, zwłaszcza zwierzęcego, zawierającego aminokwasy siarkowe zwiększa wydalanie wapnia z moczem, co się przekłada na obniżenie gęstości mineralnej kości.
Do żywieniowych czynników, które niekorzystnie wpływają na układ kostny, zalicza się nadmierne spożycie kawy i alkoholu. Kofeina zwiększa wydalanie wapnia z moczem. Źródłem kofeiny, poza kawą, jest także mocna herbata oraz napoje gazowane typu cola oraz napoje energetyzujące. Alkohol również zwiększa wydalanie wapnia z moczem. Sugeruje się, że wpływa on toksycznie na komórki kościotwórcze (osteoblasty). Ponadto nadmierne ilości alkoholu wpływają niekorzystnie na funkcjonowanie wątroby, przez co zmniejsza się stężenie aktywnej witaminy D.
Aktywność fizyczna
Poza dietą to kolejny czynnik istotny w profilaktyce osteoporozy. Brak ruchu niekorzystnie wpływa na masę kostną i masę mięśniową. Aktywność fizyczna sprzyja prawidłowemu rozwojowi i mineralizacji tkanki kostnej, a ułatwiając utrzymanie prawidłowej postawy i masy ciała, minimalizuje ryzyko przeciążenia elementów układu ruchu.
Piśmiennictwo
- Białokoz-Kalinowska I., Konstantynowicz J., Abramowicz P. i wsp.: Dieta w profilaktyce osteoporozy-zalecenia i kontrowersje. Pediatr. Med. Rodz. 2013; 9 (4): 350–356.
- Ćwirlej A., Wilmowska-Pietruszyńska A.: Znaczenie aktywności fizycznej w profilaktyce osteoporozy. Przegląd Medyczny Uniwersytetu Rzeszowskiego 2008; 2: 111–115.
- Kwiatkowska I., Lubawy M., Formanowicz D.: Postępowanie żywieniowe w prewencji osteoporozy uosób starszych. Geriatria 2019; 13: 177–183
- Rusińska A., Płudowski P., Walczak M. i wsp.: Zasady suplementacji i leczenia witaminą D – nowelizacja 2018. Postępy Neonatologii, 2018; 24 (1)
- Wawrzyniak A., Mincer-Chojnacka I., Kalicki B i wsp.: Plejotropowe działanie witamin D i K. Pediatr. Med. Rodz. 2015; 11 (4): 374–381.
- Włodarek D.: Znaczenie diety w zapobieganiu osteoporozie. Endocrinology, Obesity and Metabolic Disorders 2009; 5 (4): 245–253.