Zakres chorób grzybiczych jest bardzo szeroki: od zakażeń powierzchownych skóry i błon śluzowych, do zakażeń inwazyjnych związanych z zajęciem narządów wewnętrznych. Szybkie rozpoznanie grzybicy inwazyjnej wymaga ostrożności i oceny czynników ryzyka, które mogą predysponować do tego rodzaju zakażeń.
Jak lekarz rozpoznaje zakażenie grzybicze? (diagnostyka kliniczna)
Na podstawie wywiadu lekarskiego oraz badania fizykalnego dokonuje się oceny klinicznej, poszukując między innymi zmian na skórze i błonach śluzowych, dokonując kontroli wszczepionych implantów i urządzeń medycznych, a także przeprowadzając dokładne badanie okulistyczne.
Wybór odpowiedniego materiału i poprawne pobranie próbki
Niektóre zakażenia grzybicze przebiegają w sposób typowy, na przykład grzybice skóry i paznokci wywołane grzybem Fusarium u pacjentów z neutropenią, lub zapalenie zatok wywołane grzybem Rhizopus u chorych na cukrzycę. Jednak często objawy kliniczne grzybic są nieswoiste, dlatego istotnym elementem każdego badania mikologicznego jest wybór odpowiedniego materiału klinicznego i poprawne pobranie próbki.
Dlaczego wynik badania nie zawsze oznacza zakażenie?
Również interpretacja badania mikologicznego sprawia często wiele trudności, ponieważ izolacja grzyba z materiału klinicznego nie zawsze oznacza, że jest on przyczyną zakażenia. Pewne grzyby jako organizmy komensalne mogą w sposób stały lub przejściowy kolonizować organizm człowieka. Należą do nich grzyby z rodzaju Candida, które występują u wielu zdrowych osób w przewodzie pokarmowym, pochwie, na skórze (zob. Kandydoza przewodu pokarmowego - objawy, przyczyny i leczenie).
Pobierania, przesyłanie i przechowywanie próbek do badań
Ogólne zasady pobierania, przesyłania i przechowywania próbek materiałów klinicznych do badań mykologicznych są następujące:
- należy je pobrać przed rozpoczęciem terapii przeciwgrzybiczej lub po upływie co najmniej 4 tygodni od momentu zakończenia leczenia,
- próbki pobiera się z zachowaniem zasad aseptyki i umieszcza w jałowych pojemnikach, chroniących przed zanieczyszczeniem drobnoustrojami środowiskowymi,
- próbki powinno się dostarczyć do laboratorium w czasie krótszym niż 2 godziny.
Jak działa badanie mikroskopowe? (pierwszy etap diagnostyki)
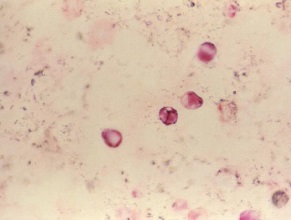
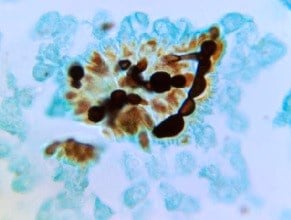
Mikroskopowa ocena materiałów klinicznych ma zasadnicze znaczenie w diagnostyce zakażeń grzybiczych, ponieważ w wielu przypadkach umożliwia szybkie stwierdzenie infekcji, orientacyjną ocenę ilości grzybów a nawet wstępną identyfikację patogenu. Ocena preparatów bezpośrednich ułatwia wybór odpowiedniego podłoża i metod hodowlanych, co zwiększa szansę izolacji grzyba.
Kiedy wykonuje się posiew i hodowlę grzybów?
Preparaty bezpośrednie powinny być przygotowywane ze wszystkich materiałów klinicznych, z wyjątkiem kału. W sytuacji, gdy ilość materiału jest niewystarczająca do wykonania zarówno preparatu bezpośredniego, jak i posiewu, najpierw należy założyć hodowlę – ze względu na większą czułość tej metody diagnostycznej. Do izolacji grzybów z materiałów klinicznych wykorzystuje się wiele różnych podłoży mikrobiologicznych: stałych, płynnych, naturalnych (niesyntetycznych) oraz syntetycznych.
Jak pobiera się materiał do badań w kierunku zakażeń grzybiczych?
Pobranie materiału ze zmian skórnych
Próbki ze skóry pobiera się w przypadku podejrzenia grzybicy powierzchniowej, podskórnej lub skórnej manifestacji grzybicy uogólnionej. Z łuszczących się zmian na skórze zaleca się pobranie zeskrobin skórnych. Wcześniej należy odkazić powierzchnię zmienionego chorobowo miejsca 70% alkoholem etylowym. Jeżeli na skórze występują zmiany pęcherzykowe, do badania pobiera się wierzchołek pęcherzyka. Jeżeli pobranie łusek skórnych jest niemożliwe oraz w przypadku wysięków zapalnych, wskazane jest pobranie wymazu za pomocą wymazówki.
Może Cię zainteresować:
- Grzybica skóry
- Grzybica skóry gładkiej
- Grzybica twarzy – objawy, jak leczyć grzybicę skóry na twarzy?
Jak pobiera się próbki z paznokci?
Powinno się pobierać próbki paznokci zgrubiałych, przebarwionych, kruszących się, rozdwajających, o nierównej powierzchni. Przed pobraniem, należy odkazić płytkę paznokciową 70% alkoholem etylowym. Za pomocą skalpela powinno się zeskrobać powierzchnię płytki – pierwszą partię należy odrzucić, głębsze warstwy przeznacza się do badania. Do badania nadają się również obcięte nożyczkami fragmenty płytki paznokciowej oraz materiał gromadzący się pod paznokciem. Trzeba pamiętać, że dermatofity rozwijają się w głębszych warstwach paznokci a na powierzchni nie występują. W przypadku drożdżycy paznokci obserwuje się stan zapalny wałów paznokciowych z obrzękiem, zaczerwienieniem, niekiedy wysiękiem zapalnym. Drożdżaki w tym przypadku można wykryć przez umieszczenie pod wałem paznokciowym nitki zanurzonej w płynnym podłożu do hodowli grzybów i pozostawienie jej pod opatrunkiem na 24 godziny.
Może Cię zainteresować:
Pobranie włosów do badania
Należy pobrać do badania co najmniej 10–15 włosów ze środka ogniska zakażenia. W przypadku zakażenia niektórymi gatunkami Microsporum, zakażone włosy badane w ciemni lampą Wooda fluoryzują jasnym, zielononiebieskim światłem.
Może Cię zainteresować:
Pobieranie moczu do badań w kierunku grzybów
Do badań mikrobiologicznych pobiera się mocz z pierwszej porannej porcji, metodą środkowego strumienia, za pomocą cewnika lub poprzez nakłucie nadłonowe pęcherza moczowego.
Może Cię zainteresować:
- Grzybica pęcherza moczowego i układu moczowego
- Zapalenie pęcherza i inne zakażenia układu moczowego - objawy, przyczyny, leki i leczenie
- Ogólne badanie moczu
Materiał z pochwy i szyjki macicy
Najczęściej pobiera się wymaz lub aspirat za pomocą strzykawki.
Może Cię zainteresować:
- Grzybica pochwy - objawy, przyczyny i skuteczne leczenie
- Swędzenie (świąd) pochwy i sromu
- Grzybica pachwin – przyczyny, objawy, leczenie
Krew i szpik kostny
Krew pobiera się w przypadku podejrzenia głębokiego zakażenia grzybiczego – narządowego lub uogólnionego (rozsianego). Krew powinna zostać pobrana około 30 minut przed wystąpieniem szczytu gorączki. Trzeba pobrać co najmniej dwie próbki z dwóch różnych wkłuć. Szpik kostny należy pobrać metodą aspiracji (3–5 ml materiału) i umieścić w jałowym pojemniku.
Jak pobiera się plwocinę do badania?
Pobiera się ją rano, na czczo, po umyciu zębów, usunięciu protezy zębowej i wypłukaniu jamy ustnej przegotowaną wodą. Materiał do badań można uzyskać przez samoistne, głębokie odkrztuszenie, ewentualnie poprzez uzyskanie plwociny indukowanej, na przykład po inhalacji 10% roztworem chlorku sodu.
Może Cię zainteresować:
- Badanie odkrztuszanej plwociny
- Plwocina ropna – co oznacza zielona i żółta plwocina?
- Flegma - dlaczego się gromadzi, kolor, jak rozrzedzić flegmę?
Badanie BAL - kiedy się je wykonuje?
Ten materiał jest przydatny w diagnozowaniu zapalenia płuc wywołanego przez Pneumocistis jiroveci lub zakażenia Cryptococcus neoformans. Materiał pobiera się w trakcie bronchoskopii.
Może Cię zainteresować:
- Pneumocystoza - zapalenie płuc spowodowane zakażeniem Pneumocystis jirovecii
- Grzybice ośrodkowego układu nerwowego
Czy badanie kału w kierunku grzybów ma sens?
Dodatni wynik hodowli próbek kału nie zawsze oznacza zakażenie, gdyż na przykład grzyby z rodzaju Candida mogą w sposób stały lub przejściowy kolonizować jelita zdrowych osób. W związku z licznymi problemami interpretacyjnymi wyników badań kału, materiał ten bada się w kierunku zakażeń grzybiczych tylko w rzadkich, uzasadnionych klinicznie przypadkach.
Może Cię zainteresować:
- Kandydoza przewodu pokarmowego - objawy, przyczyny i leczenie
- Fakty i mity o Candidzie w jelitach
- Grzybica odbytu - objawy, przyczyny, leczenie
Badania serologiczne w diagnostyce grzybic
Oprócz badań mikrobiologicznych, w diagnostyce grzybic stosowane są również metody serologiczne, które pozwalają na wykrycie w surowicy rozpuszczalnych antygenów grzybiczych lub przeciwciał skierowanych przeciwko nim. Ich czułość w niektórych przypadkach osiąga nawet 90%. Najczęściej stosowane są testy wykrywające antygen galaktomannowy typowy dla Aspergillus oraz ß-D-glukan, wykrywany w zakażeniu drożdżakami i grzybami pleśniowymi. W diagnostyce zakażeń Candida wykrywane są ponadto: mannoza, enolaza, ß-glukan, D-arabinitol. Ograniczeniem przydatności badań serologicznych jest możliwość braku odpowiedzi immunologicznej u osób z upośledzeniem odporności.
Może Cię zainteresować:
- Alergia na Aspergillus fumigatus
- Grzyby mikroskopowe (pleśniowe) jako źródło alergenów: Alternaria, Cladosporium, Aspergillus i Penicillium
- Grzyby (w tym pleśń) w domu – zagrożenia dla zdrowia
Badania molekularne
Nowością w diagnostyce zakażeń grzybiczych są badania molekularne pozwalające na analizę DNA i RNA grzyba. Charakteryzuje je wysoka czułość i swoistość oraz krótki czas potrzebny do ich przeprowadzenia, wykonuje się je jednak tylko w specjalistycznych laboratoriach.
Dlaczego układowe zakażenia grzybicze są trudne do rozpoznania?
Obraz kliniczny układowych zakażeń grzybiczych jest mało charakterystyczny. U chorych w stanie immunosupresji rozpoznanie zakażenia grzybiczego jest szczególnie trudne, gdyż przebieg kliniczny jest skąpoobjawowy, w fazie początkowej często ograniczony do gorączki. Dodatkowo przeprowadzenie badań diagnostycznych może być trudne lub niemożliwe ze względu na ciężki stan kliniczny pacjenta, a wyniki testów laboratoryjnych często są fałszywie ujemne. Do najczęstszych objawów klinicznych zakażenia grzybiczego należy gorączka, a utrzymywanie się stanów gorączkowych u chorego z neutropenią, długotrwale leczonego antybiotykami powinno nasuwać podejrzenie grzybicy. U około 10% chorych inwazyjne zakażenia grzybicze przebiegają bez gorączki, a u kolejnych 10% rozwija się wstrząs septyczny.
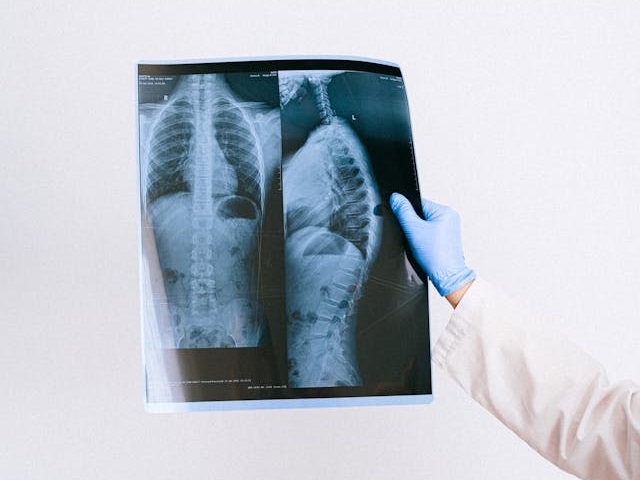
W przypadku aspergilozy płucnej częstym wczesnym objawem są, oprócz gorączki: suchy kaszel, bóle opłucnowe, krwioplucie. W takich sytuacjach bardzo pomocne są badania obrazowe: RTG oraz tomografia komputerowa klatki piersiowej.
W diagnostyce grzybic pomocne są również badania endoskopowe przewodu pokarmowego pozwalające na wykrycie charakterystycznych zmian błony śluzowej przełyku odpowiadające kandydozie powierzchownej (zob. Grzybica przełyku - przyczyny, objawy, leczenie).