Skróty: CI – przedział ufności; CRP – białko C-reaktywne; ERAS– protokół kompleksowej opieki okołooperacyjnej dla poprawy wyników leczenia; NOS – Newcastle Ottawa Scale; OR – iloraz szans; LOHS – czas pobytu w szpitalu; RCT – badanie z randomizacją; SMD – standaryzowana średnia różnic; VAS – wzrokowa analogowa skala oceny bólu
Metody: 14 badań, w tym 9 z randomizacją i 5 kliniczno-kontrolnych opublikowanych w latach 2004–2014 (jakość badań oceniono za pomocą NOS)
Populacja: 1629 pacjentów poddanych resekcji żołądka z powodu raka
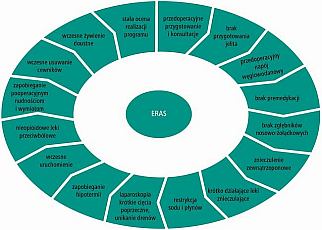
Interwencja: opieka okołooperacyjna prowadzona w oparciu o protokół ERAS (enhanced recovery after surgery)
Grupa 1: protokół ERAS (n = 726)
Grupa 2: grupa kontrolna, tradycyjna opieka okołooperacyjna (n = 903)
Punkty końcowe: LOHS (length of hospital stay), powikłania pooperacyjne, częstość ponownych przyjęć do szpitala, koszty leczenia, pooperacyjna utrata masy ciała, ból pooperacyjny określony za pomocą 10-stopniowej VAS (visual analogue scale), powrót czynności przewodu pokarmowego (wyrażony czasem oddania stolca), czas trwania dożylnej podaży płynów
Wyniki:
W grupie 1. w porównaniu z grupą 2. stwierdzono:
- krótszy LOHS (standardized mean difference [SMD] –1,10 dnia, 95% CI od –1,56 do –0,65, p <0,00001); podobnie istotna statystycznie różnica istnieje w razie uwzględnienia jedynie badań z randomizacją lub badań wysokiej jakości
- mniejsza reakcja ostrej fazy w 1. dobie pooperacyjnej
– stężenie CRP (SMD –0,68, 95% CI od –1,16 do –0,19, p = 0,007)
– stężenie IL-6 (SMD –0,62, 95% CI od –0,94 do –0,29, p <0,001) - szybszy czas powrotu czynności przewodu pokarmowego (SMD –0,98, 95% CI od –1,42 do –0,54, p <0,001)
- krótszy czas trwania dożylnej pooperacyjnej podaży płynów (SMD –2,70, 95% CI od –5,35 do –0,05, p = 0,05)
- mniejsza pooperacyjna utrata wagi (SMD –0,79, 95% CI od –1,11 do –0,46, p <0,001)
- mniejsze całkowite koszty leczenia (SMD –1,02, 95% CI od –1,59 do –0,45, p <0,001).
- liczby powikłań pooperacyjnych (OR 0,83, 95% CI 0,65–1,06, p = 0,13), jednak w razie uwzględnienia jedynie badań wysokiej jakości odnotowano istotnie statystycznie mniej powikłań w grupie ERAS (p = 0,007)
- ponownych przyjęć do szpitala (OR 1,67, 95% CI 0,88–3,19, p = 0,12)
- reakcji ostrej fazy w 1. dobie pooperacyjnej – stężenie TNF alfa (SMD –0,19, 95% CI od –1,35 do 0,97, p = 0,74)
- oceny maksymalnego bólu pooperacyjnego określonego za pomocą VAS (SMD –1,78, 95% CI od –4,07 do 0,51, p = 0,13).
Wnioski: Realizacja protokołu ERAS u pacjentów operowanych z powodu raka żołądka jest możliwa, bezpieczna i opłacalna. Przynosi korzyści zarówno pracownikom służby zdrowia jak i pacjentom. Potrzebne są jednak dodatkowe badania wysokiej jakości w celu potwierdzenia tych ustaleń.