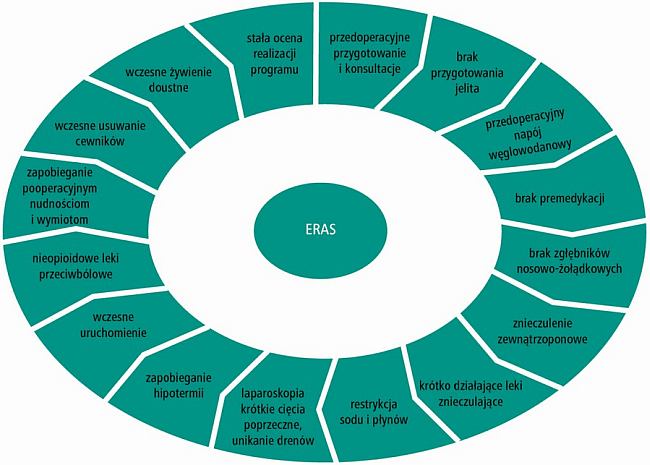
PRZYGOTOWANIE PRZEDOPERACYJNE
Najważniejsze elementy przedoperacyjnego przygotowania pacjenta:
- rezygnacja z palenia tytoniu i nadużywania alkoholu
- wprowadzenie regularnego wysiłku fizycznego
- poprawa stanu odżywienia
- szczegółowe informowanie pacjenta o planie leczenia, planowanym zabiegu operacyjnym i opiece pooperacyjnej
- niezbędne konsultacje specjalistyczne.
Przygotowanie pacjenta do operacji rozpoczyna się już podczas jego pierwszej wizyty ambulatoryjnej. Lekarz zbiera szczegółowy wywiad, zapoznaje się z wynikami badań, m.in. obrazowych, pyta o ewentualne nałogi, zaleca regularny wysiłek fizyczny, ocenia stan odżywienia i wspólnie z chorym ustala plan leczenia.
Zarówno pacjenci jak i lekarze uważają, że skutki wieloletniego palenia tytoniu czy też nadużywania alkoholu nie znikną podczas krótkiej, kilkutygodniowej abstynencji. Niemniej jednak udowodniono – w grupie pacjentów uzależnionych od alkoholu – że już 4-tygodniowy okres abstynencji wpływa na zmniejszenie ryzyka występowania powikłań i śmiertelność pooperacyjną. Wykazano również, że zaprzestanie palenia tytoniu na kilka tygodni przed zabiegiem ma korzystny wpływ na częstość występowania powikłań pooperacyjnych, zwłaszcza oddechowych i związanych z gojeniem się rany. Jednym z mechanizmów odpowiedzialnych za tak szybkie rezultaty po zaprzestaniu palenia tytoniu jest poprawa aktywności komórek fagocytarnych znajdujących się w płucach.
Kolejnym elementem programu jest zachęcenie do regularnej aktywności fizycznej. Ćwiczenia mają za zadanie poprawić wytrzymałość pacjentów i co najważniejsze muszą być dostosowane do ich wcześniejszej aktywności. Przykładem zalecanych ćwiczeń są spacery lub jazda na rowerze ≥30 minut dziennie, przez ≥2 tygodnie przed planowaną operacją. Wydaje się, że takie postępowanie wpływa korzystnie na rehabilitację pacjenta po zabiegu.
Ważnym elementem przedoperacyjnego przygotowania pacjenta jest prawidłowa ocena jego stanu odżywienia. Nawet do 40% pacjentów operowanych z powodu nowotworów jest niedożywionych lub zagrożonych wystąpieniem niedożywienia. Udowodniono, że niedożywienie prowadzi do zaburzeń w obrębie układu odpornościowego i jest czynnikiem ryzyka rozwoju powikłań pooperacyjnych. Stąd tak ważne jest wyselekcjonowanie grupy pacjentów szczególnie narażonych na niedożywienie i zastosowanie odpowiednich interwencji, by jak najlepiej przygotować chorych na uraz związany z zabiegiem operacyjnym. Najczęstszymi narzędziami służącymi do takiej oceny są odpowiednio przeprowadzony wywiad żywieniowy, badania antropometryczne oraz skale NRS 2002 (Nutritional Risk Screening 2002) czy też SGA (Subjective Global Asessment). W praktyce klinicznej szczegółowe badania laboratoryjne ze względów ekonomicznych wykonuje się niezmiernie rzadko.
Duże ryzyko niedożywienia występuje u pacjentów z:
- BMI <18,5 kg/m2
- utratą w ciągu ostatnich 3–6 miesięcy >10% masy ciała
- uzyskaniem stopnia C w skali SGA
- stężeniem albumin w osoczu <30 g/l.
U pacjentów w starszym wieku (>65. roku życia) zaleca się, aby za kryterium rozpoznania niedożywienia uznać już ubytek >5% masy ciała w ciągu 6 miesięcy.
Wśród pacjentów niedożywionych lub zagrożonych niedożywieniem wdrażana jest interwencja żywieniowa, która powinna trwać ≥10–14 dni. Trzeba pamiętać, że najlepsze dla pacjenta jest żywienie drogą przewodu pokarmowego. Żywienie pozajelitowe zarezerwowane jest wyłącznie dla pacjentów, którzy nie mogą się odżywiać drogą przewodu pokarmowego lub u których okazuje się to niewystarczające.
Szczegółowe informowanie chorego odnośnie do elementów postępowania (tj. zabieg, znieczulenie i przebieg pooperacyjny) wpływa na przyspieszenie rehabilitacji. Dzięki zmniejszeniu u pacjenta lęku i niepokoju uzyskuje się lepszą tolerancję doustnej diety i lepszą kontrolę bólu pooperacyjnego, a ponadto redukcję liczby powikłań. Wymienione czynniki prowadzą do skrócenia pobytu w szpitalu, a tym samym szybszego powrotu pacjenta do codziennej aktywności.
W oczekiwaniu na zabieg operacyjny pacjent ma czas na odbycie zaplanowanych konsultacji specjalistycznych. Takie postępowania ma na celu zidentyfikowanie potencjalnych zagrożeń, jakie mogą się pojawić w okresie okołooperacyjnym, i odpowiednie przygotowanie nań zespołu chirurgicznego i anestezjologicznego.
Czytaj dalej: Brak przygotowania jelita