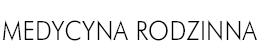Ryzyko zakażenia jest proporcjonalne do osobniczej podatności oraz liczby ekspozycji. Przez podatność określa się indywidualną skłonność do nabycia zakażenia i rozwoju choroby, stąd na choroby zakaźne zwykle zapadają „najsłabsi”: najmłodsi – niemowlęta i dzieci, najstarsi (osoby >65. rż.) oraz przewlekle chorzy, gdyż współistniejąca choroba przewlekła obniża odporność lub – przez uszkodzenie narządu – zwiększa jego wrażliwość na zakażenie. Do powszechnie znanych czynników ryzyka zakażeń należą: immunosupresja, wady wrodzone, które uszkadzają naturalne bariery i inne mechanizmy obronne, niedobry żywieniowe, przemęczenie, przewlekły stres, zaburzenia naturalnej flory (mikrobiomu) oraz brak szczepień. Równie ważna jak podatność jest możliwość zakażenia związana z ryzykiem ekspozycji. Czynnikiem sprzyjającym zakażeniom jest przegęszczenie spotykane w placówkach oświatowych oraz niedostateczna wentylacja pomieszczeń. Jeżeli chodzi o typowe infekcje w placówkach oświatowo-wychowawczych, najczęściej są to wirusowe zakażenia dróg oddechowych, przede wszystkim przeziębienia. Liczne badania wykazały, że większość zakażeń wirusowych przenosi się najbardziej efektywnie w okresie wylęgania, gdy dzieci czują się jeszcze dobrze i wyglądają na zdrowe. Oznacza to, że do narażenia innych dochodzi, zanim pojawi się możliwość odizolowania zaraźliwego dziecka. Zdrowy rozsądek podpowiada wprawdzie, że wyłączenie z zajęć chorych dzieci (np. gorączkujących) zapobiega rozprzestrzenianiu się infekcji, jednak dowodów na skuteczność takiego postępowania nie uzyskano. Higiena, mycie rąk, dobra wentylacja i wietrzenie pomieszczeń, jak też utrzymywanie w czystości powierzchni np. stołów, ławek, nadal pozostaje najlepszym sposobem na ograniczenie liczby zakażeń w szkołach. Z kolei do konsekwencji nadmiernej ostrożności i zbyt zachowawczych, niewłaściwych praktyk należy zaliczyć nadmierną liczbę wizyt u lekarza, nadużywanie antybiotyków i nadmierną absencję szkolną. Z wymienionych powodów przeziębienie nie uzasadnia zwolnienia ze szkoły ze względów epidemiologicznych, gdyż wirusy, które wywołują tę chorobę, rozprzestrzeniają się głównie przed wystąpieniem objawów, ale też w trakcie i kilka dni po ich ustąpieniu. Izolacja dziecka w samym okresie objawowym nie zmniejsza zatem istotnie ryzyka przeniesienia zakażenia na pozostałych uczniów. Dziecko można zwolnić ze szkoły, gdy czuje się zbyt źle, by brać udział w rutynowych zajęciach. Bezwzględnie powinno pozostać w domu dziecko, któremu choroba uniemożliwia efektywne i komfortowe uczestniczenie w zajęciach. W szkole nie może też przebywać dziecko, które z powodu choroby wymaga opieki większej niż ta, którą pracownicy szkoły mogą mu zapewnić, lub jeśli istnieje ryzyko zakażenia innych dzieci (p. tab.).
| Tabela. Okresy izolacji zalecane w wybranych chorobach zakaźnych | ||||
|---|---|---|---|---|
| Choroba zakaźna lub objaw | Droga zakażenia | Wymagany okres izolacji dotyczący zajęć szkolnych | Wymagany okres izolacji dotyczący zajęć wychowania fizycznego | Uwagi |
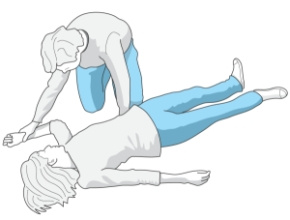
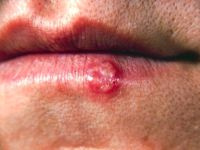
| opryszczka zwykła – zakażenie pierwotne | kontakt bezpośredni | do czasu przyschnięcia i pokrycia strupem wszystkich zmian odkrytych | do czasu przyschnięcia i pokrycia strupkami wszystkich zmian odkrytych oraz w przypadku braku nowych zmian i powrotu dobrego samopoczucia (utrzymującego się przez 72 h) | bardzo zaraźliwy jest płyn z pęcherzyków, zakrycie odzieżą lub opatrunkiem niezagojonych zmian również skutecznie zapobiega przeniesieniu zakażenia |
| opryszczka zwykła – zakażenie nawrotowe | kontakt bezpośredni | nie wymaga izolacji, o ile nie występuje nadmierne ślinienie | do czasu przyschnięcia i pokrycia strupem wszystkich zmian | zakrycie zmian odzieżą lub opatrunkiem (nie muszą być zagojone) również skutecznie zapobiega przeniesieniu zakażenia |
| odra | inhalacyjna | minimum 4 dni od pojawienia się osutki oraz po ustąpieniu gorączki | pod warunkiem powrotu dobrego samopoczucia utrzymującego się przez co najmniej 72 h | zaraźliwa od 4 dni przed pojawieniem się osutki do 4 dni po jej pojawieniu się; osoby, które przechorowały odrę lub otrzymały 2 dawki szczepionki, uważa się za uodpornione; osoby z kontaktu szczepione w przeszłości 1 dawką szczepionki powinny jak najszybciej otrzymać 2. dawkę |
| grypa | inhalacyjna | 2 dni po ustąpieniu objawów | 2 dni po ustąpieniu objawów i co najmniej 72 h od powrotu dobrego samopoczucia | zaraźliwa od 1. dnia przed wystąpieniem objawów przez 5–7 dni (dłużej u dzieci), najbardziej ok. 3.–4. dnia objawów
aktualne szczepienie zmniejsza ryzyko zakażenia o 30–70% |
| przeziębienie | inhalacyjna, kropelkowa lub kontakt bezpośredni | do czasu, gdy powróci dobre samopoczucie | do czasu, gdy powróci dobre samopoczucie | przeziębienia są bardzo częste, trudno izolować wszystkich przeziębionych |
| zapalenie oskrzeli | inhalacyjna, kropelkowa lub kontakt bezpośredni | generalnie nie wymaga izolacji | do powrotu dobrego samopoczucia | intensywny kaszel jest wskazaniem do zwolnienia z zajęć, ponieważ przeszkadza w lekcjach |
| ospa wietrzna | inhalacyjna lub kontakt bezpośredni | 5 dni od wystąpienia osutki | po minimum 5 dniach od wystąpienia osutki, pod warunkiem powrotu i utrzymywania się dobrego samopoczucia przez co najmniej 72 h | osoby, które przechorowały ospę wietrzną lub otrzymały 2 dawki szczepionki, lub mają swoiste przeciwciała, uważa się za uodpornione okres izolacji wynika z braku zakażeń po 5 dniach trwania osutki |
| półpasiec | inhalacyjna lub kontakt bezpośredni | do momentu przyschnięcia i pokrycia strupami wszystkich wykwitów i niewystępowania nowych przez 72 h | do momentu przyschnięcia i pokrycia strupami wszystkich wykwitów oraz powrotu i utrzymywania się dobrego samopoczucia przez co najmniej 72 h | |
| różyczka | inhalacyjna | 5 dni od wystąpienia osutki | 5 dni od wystąpienia osutki, o ile nie rozwinęły się powikłania | osoby, które otrzymały przynajmniej 1 dawkę szczepionki lub mają swoiste przeciwciała, uważa się za uodpornione |
| rumień zakaźny | inhalacyjna | nie wymaga izolacji | do czasu powrotu dobrego samopoczucia | w chwili wystąpienia osutki nie jest już zaraźliwy |
| mononukleoza zakaźna | kontakt ze śliną chorego | do czasu, gdy powróci dobre samopoczucie | do czasu powrotu dobrego samopoczucia oraz zmniejszenia wątroby i śledziony, po minimum 4 tyg. po ustąpieniu ostrej choroby | zaraźliwość jest największa przez pierwsze 2 mies. po chorobie; wirus EBV jest okresowo wydalany w ślinie do końca życia |
| wirusowe zapalenie wątroby typu A | fekalno-oralna | przez 7 dni od wystąpienia objawów np. żółtaczki | po powrocie dobrego samopoczucia i obniżeniu bilirubiny <1,5 mg/dl można wrócić do lekkich treningów | 1 dawka szczepionki chroni po ok. 2 tyg. od podania; można stosować poekspozycyjnie |
| krztusiec | drogą kropelkową lub kontakt bezpośredni | 21 dni (w przypadku osób nieleczonych) lub 2 dni skutecznej antybiotykoterapii (makrolid lub kotrimoksazol) | 21 dni (w przypadku osób nieleczonych) lub co najmniej 2 dni skutecznej antybiotykoterapii oraz dobre samopoczucie, w tym brak kaszlu i duszności prowokowanych przez wysiłek | odporność poszczepienna utrzymuje się przez około 5 lat po dawce przypominającej |
| gruźlica płuc | inhalacyjna | brak prątków w preparacie bezpośrednim lub co najmniej 2 tyg. skutecznego leczenia | według zaleceń lekarza prowadzącego leczenie | dzieci <12 lat zwykle nie są zaraźliwe; o powrocie do szkoły decyduje lekarz leczący |
| zakażenie HIV | krwiopochodna, seksualna | nie wymaga izolacji, o ile nie występują sączące zmiany skórne | nie wymaga izolacji, o ile nie występują sączące zmiany skórne i zranienia | pacjenci w trakcie leczenia (HAART) z nieoznaczalną wiremią są prawdopodobnie niezaraźliwi dla otoczenia |
| choroba dłoni, stóp i jamy ustnej (tzw. choroba bostońska) | kropelkowa, fekalno-oralna i kontakt bezpośredni | do czasu, gdy powróci dobre samopoczucie, pod warunkiem, że nie występują wykwity w jamie ustnej z towarzyszącym nadmiernym ślinieniem się | do czasu, gdy powróci dobre samopoczucie, pod warunkiem, że nie występują wykwity w jamie ustnej z towarzyszącym nadmiernym ślinieniem się | podstawą profilaktyki jest higiena; zaraźliwy jest kał, bardzo zaraźliwy płyn pęcherzyków na błonach śluzowych |
| biegunka ostra | fekalno-oralna | 2 dni po ustąpieniu ostrej biegunki | 2 dni po ustąpieniu ostrej biegunki oraz powrotu dobrego samopoczucia | jeżeli znany jest czynnik etiologiczny, można dokładniej określić okres zaraźliwości, np. Campylobacter – do 3. doby leczenia makrolidem |
| biegunka salmonellozowa | fekalno-oralna | do ustąpienia ostrej biegunki | do ustąpienia ostrej biegunki oraz powrotu i utrzymywania się dobrego samopoczucia przez 72 h | podstawą zapobiegania jest higiena – mycie rąk po korzystaniu z toalety i przed jedzeniem |
| nosicielstwo Salmonella spp. | fekalno-oralna | brak potrzeby izolacji | brak potrzeby izolacji | podstawą zapobiegania jest higiena – mycie rąk po korzystaniu z toalety i przed jedzeniem |
| błonica | inhalacyjna lub bezpośredni kontakt | do czasu uzyskania 2 ujemnych posiewów z gardła pobranych przynajmniej w 24-godzinnym odstępie | do czasu uzyskania 2 ujemnych posiewów z gardła (pobranych przynajmniej w 24-godzinnym odstępie) oraz po wykluczeniu uszkodzenia mięśnia sercowego | |
| borelioza z Lyme | przez kleszcze | nie wymaga izolacji | w zależności od postaci klinicznej | niezaraźliwa |
| inne choroby bakteryjne (z wyjątkiem krztuśca i gruźlicy), w tym angina paciorkowcowa, płonica (szkarlatyna), sepsa | zwykle kropelkowa i kontakt bezpośredni | 1. doba skutecznej antybiotykoterapii | pod warunkiem powrotu i utrzymywania się dobrego samopoczucia przez co najmniej 72 h | po 1. dobie skutecznej antybiotykoterapii chory przestaje być zaraźliwy dla otoczenia; warunkiem powrotu do szkoły jest dobre samopoczucie |
| grzybica skóry gładkiej | kontakt bezpośredni | przykryte zmiany nie wymagają izolacji, odkryte zwykle są mało zaraźliwe | co najmniej 72 h skutecznej terapii przeciwgrzybiczej | dotyczy sportów kontaktowych |
| grzybica skóry owłosionej głowy | kontakt bezpośredni | po 72 h skutecznej terapii co najmniej 14 dni skutecznej terapii przeciwgrzybiczej | dotyczy sportów kontaktowych | |
| świerzb | kontakt bezpośredni | 24 h po zakończeniu pierwszej skutecznej terapii | 24 h po zakończeniu pierwszej skutecznej terapii | |
| wszawica | kontakt bezpośredni | do czasu wyleczenia | do czasu wyleczenia | |
| glistnica | fekalno-oralna | nie wymaga izolacji | nie wymaga izolacji | |
| lamblioza | fekalno-oralna | do ustąpienia ostrej biegunki | do ustąpienia ostrej biegunki oraz powrotu dobrego samopoczucia | podstawą zapobiegania jest higiena – mycie rąk po korzystaniu z toalety i przed jedzeniem |
| wymioty | w zależności od czynnika etiologicznego, zwykle kropelkowa lub fekalno-oralna | jeżeli w przeddzień wystąpiły ≥2 epizody wymiotów, aż do ich ustąpienia do ustąpienia wymiotów i powrotu dobrego samopoczucia | jeżeli znana jest niezakaźna przyczyna wymiotów, dziecko nie wymaga izolacji | |
| gorączka | w zależności od czynnika etiologicznego | do czasu ustąpienia | do ustąpienia wymiotów i powrotu dobrego samopoczucia | sama gorączka jako objaw nie wymaga izolacji (może być niezakaźna) |
| zapalenie ucha środkowego | zwykle kropelkowa | nie wymaga izolacji | nie wymaga izolacji | jeżeli występuje silny ból, dziecko powinno pozostać w domu |
| ostre infekcyjne zapalenie spojówek | kontakt bezpośredni | nie wymaga izolacji | do ustąpienia ostrych objawów | bakteryjne zapalenie spojówek – 24 h właściwej antybiotykoterapii |
| Opracowanie autorskie. Po informacje dotyczące pozostałych chorób zakaźnych odsyłam do załączonego piśmiennictwa.
EBV – wirus Epsteina i Barr, HIV – ludzki wirus niedoboru odporności | ||||
W tabeli zebrałem zalecenia dotyczące wybranych chorób zakaźnych. Opierałem się na danych epidemiologicznych, starając się korzystać ze źródeł, które stosowały metodologię medycyny opartej na danych naukowych. W przypadku zespołów klinicznych, jak np. przeziębienie czy ostra biegunka, które są wywoływane przez wiele różnorodnych czynników etiologicznych (w przypadku przeziębienia w grę wchodzi >200 czynników etiologicznych), okresy zaraźliwości różnią się w zależności od drobnoustroju, dlatego próbowałem stworzyć praktyczne zalecenia. Niektóre choroby zakaźne podlegają obowiązkowi zgłaszania do powiatowych inspektoratów sanitarnych. Co oczywiste, w przypadku ścisłych kontaktów, jak np. uprawianie sportów kontaktowych w ramach zajęć wychowania fizycznego, wymogi są większe niż dotyczące udziału w zwykłych zajęciach szkolnych. Ważne też, by pamiętać, że przechorowanie większości chorób zakaźnych pozostawia trwałą odporność, a niektórym zakażeniom skutecznie zapobiegają szczepienia ochronne. Dla osób po przebyciu takiej choroby i zaszczepionych kontakt z zarażającym dzieckiem jest bezpieczny. (EK)
Piśmiennictwo:
1. American Academy of Pediatrics Guidelines for infectious Diseases Exclusions. https:// www.aap-oc.org/wp-content/uploads/2015/04/School-Exclusion-Form.pdf2. Deibert P, Blum HE. Acute and chronic hepatitis and sports. Int Sport Med J. 2009;10:61–5 http://www.fims.org/files/7814/2056/1097/FIMS_PS_Acute_and_chronic_hepatitis_ and_sports_Jun_2009-1.pdf
3. Evidence of HIV Treatment and Viral Suppression in Preventing the Sexual Transmission of HIV https://www.cdc.gov/hiv/pdf/risk/art/cdc-hiv-art-viral-suppression.pdf
4. Harrington D.W.: Viral hepatitis and exercise. Med. Sci. Sports Exerc., 2000; 32 (7 Supl.): S422–430
5. Health Protection Surveillance Centre (Irlandia): Management of Infectious Disease in Childcare Facilities and Other Childcare Settings; www.hpsc.ie/A-Z/LifeStages/Childcare/ File,13 444,en.pdf
6. Patient: School exclusion times www.patient.co.uk/health/school-exclusion-times
7. Public Health England: Guidance Health protection in schools and other childcare facilities. Chapter 9: managing specific infectious diseases; https://www.gov.uk/government/ publications/health-protection-in-schools-and-other-childcare-facilities/chapter-9-managing-specific-infectious-diseases
8. Public Health Medicine Communicable Disease Group: Management of Infectious Disease in Schools, October 2014;www.hpsc.ie/A-Z/VaccinePreventable/Polio/Guidance/ File,14304,en.pdf
9. Richardson M., Elliman D., Maguire H. i wsp.: Evidence base of incubation periods, periods of infectiousness and exclusion policies for the control of communicable diseases in schools and preschools. Pediatr. Infect. Dis. J., 2001; 20 (4): 380–391
10. Texas Guide to School Health Programs; https://www.dshs.texas.gov/DCU/health/schools_ childcare/SchoolHealth/?terms=exclusions https://www.dshs.texas.gov/WorkArea/linkit. aspx?LinkIdentifier=id&ItemID=8589997886
Pytanie 5. Czy dziecko z widoczną opryszczką wargową może być szczepione? Jeśli nie, to po jakim czasie od wygojenia zmiany można je szczepić?
Zgodnie z rekomendacjami American Academy of Pediatrics oraz Advisory Committee on Immunization Practices (ACIP) stałe przeciwwskazania do szczepień obejmują reakcję anafilaktyczną po poprzedniej dawce szczepionki lub na jakikolwiek jej składnik. Przeciwwskazaniami czasowymi są: ostra choroba o umiarkowanym lub ciężkim przebiegu, przebiegająca z gorączką lub bez gorączki oraz zaostrzenie przewlekłego procesu chorobowego. Szczepienie należy wówczas wykonać po ustąpieniu objawów choroby i ustabilizowaniu się długotrwałego procesu chorobowego. Łagodnie przebiegająca ostra choroba z niewielką gorączką lub bez gorączki nie stanowi przeciwwskazania do szczepienia ochronnego. Opryszczka wargowa u dziecka nie jest bezwzględnym przeciwwskazaniem do szczepienia. Jeśli rodzice mimo to wyrażają wątpliwości i obawy oraz nie zgadzają się na podanie szczepionki, szczepienia można odroczyć do czasu przyschnięcia wykwitów opryszczki. (ED)
Piśmiennictwo:
1. www.who.im/immunization/policy/contraindication.pdf2. Wysocki J., Czajka H.: Szczepienia w pytaniach i odpowiedziach. Wydanie V. Help-Med, Kraków 2014