Opis przypadku
22-letni student ekonomii zgłosił się z powodu silnego bólu obu pięt, odczuwanego od strony powierzchni podeszwowej i w miejscach przyczepów ścięgien Achillesa. Ból nasilał się znacznie przy obciążaniu kończyn, zmuszając chorego do chodzenia na palcach. Objawy po raz pierwszy pojawiły się 8 miesięcy wcześniej, chory nie potrafił przypomnieć sobie czynnika, który mógł je spowodować. Przebywał wówczas za granicą, lekarz rodzinny skierował go do ortopedy, który ostrzykiwał bolesne miejsca, co dawało kilkutygodniową poprawę. Po około 2 miesiącach chory zaczął ponadto odczuwać ból w obu stawach skokowych, w ich okolicy pojawił się bolesny obrzęk, większy po stronie prawej. Wykonano badanie ultrasonograficzne tych stawów, wykazując obecność płynu w jamach stawowych a w okolicy guzów piętowych „strefę odczynu zapalnego w postaci nieregularnych obszarów obniżonej echogeniczności i zwapnień”. Zastosowano postępowanie operacyjne, wykonując synowektomię stawu skokowego górnego prawego. Zabieg ten nie przyniósł jednak poprawy, w operowanym stawie chory nadal odczuwał ból, widoczny był obrzęk, nadal bolały pięty. Stosował leki „przeciwbólowe”, których nazw nie pamięta.
Odpowiadając na pytanie postawione w ramach wywiadu, chory stwierdził, że „od dawna” odczuwa także ból w okolicy krzyżowej. Ból ten nasila się w godzinach nocnych i czasem zmusza go do wstania z łóżka. Zauważył zmniejszanie się nasilenia bólu po „rozgimnastykowaniu”. Często odczuwa także sztywność w okolicy kręgosłupa w godzinach rannych. Dolegliwości te traktował jako „korzonki”, na które narzeka wiele osób z jego otoczenia.
Innych dolegliwości nie zgłaszał, poprzednio – z wyjątkiem niektórych chorób zakaźnych wieku dziecięcego – nie chorował. Ojciec leczy się z powodu nadciśnienia tętniczego, ma dolegliwości ze strony serca. W rodzinie nie ma chorób związanych z układem ruchu.
Chory nie pali papierosów, nie nadużywa alkoholu.
W badaniu przedmiotowym stwierdzono:
Chorego skierowano na badania pomocnicze – z wynikami zgłosił się dopiero po 4 tygodniach – w międzyczasie wystąpiło bowiem zapalenie przedniego odcinka błony naczyniowej oka. Leczenie okulistyczne pozwoliło na opanowanie objawów.
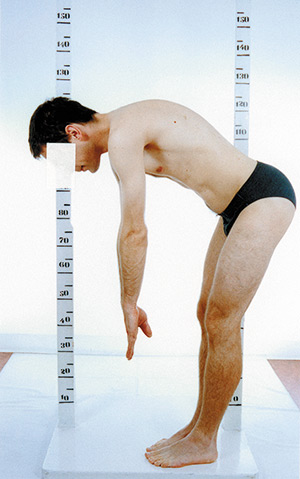
Ryc. 1. Odległość opuszek palców od podłogi podczas skłonu do przodu powinna
wynosić 0. Podczas skłonu następuje zgięcie we wszystkich odcinkach kręgosłupa i w stawach biodrowych. Gdy kręgosłup jest sztywny, dochodzi do zgięcia tylko w stawach
biodrowych.
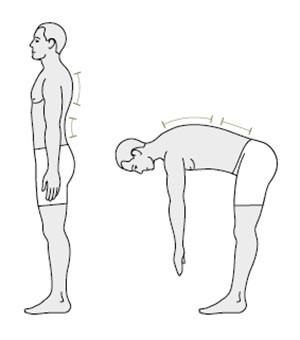
Ryc. 2. Ruchomość lędźwiowego odcinka kręgosłupa określa się na podstawie objawu
Schobera. W pozycji stojącej należy zaznaczyć miejsce położone nad wyrostkiem kolczystym
V kręgu lędźwiowego oraz punkt położony o 10 cm wyżej. Podczas skłonu do przodu
odległość ta powinna się zwiększyć o ≥4,5 cm. Na rycinie zaznaczono również objaw Otta,
służący do określenia ruchomości piersiowego odcinka kręgosłupa (w pozycji stojącej
zaznacza się miejsce położone nad wyrostkiem kolczystym VII kręgu szyjnego i punkt położony
30 cm niżej – podczas skłonu odległość ta wzrasta prawidłowo ≥3 cm)
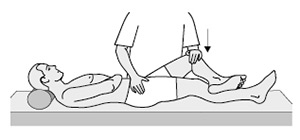
Ryc. 3. Bolesność w obrębie stawów krzyżowo-biodrowych ocenia się na podstawie
objawu Patricka, który można wykorzystywać tylko wówczas, gdy chory nie zgłasza bólu w stawach biodrowych. W pozycji leżącej chory zgina kończynę dolną i opiera piętę o przednią powierzchnię okolicy stawu kolanowego drugiej kończyny. Przy rozluźnionych
mięśniach, ucisk wywierany przez badającego na udo zgiętej kończyny wywołuje ból w okolicy krzyżowej po tej samej stronie.
Pytanie 1.
Jakie powinno być wstępne rozpoznanie?
A. choroba zwyrodnieniowa stawów i kręgosłupa
B. reumatoidalne zapalenie stawów
C. łuszczycowe zapalenie stawów
D. zesztywniające zapalenie stawów kręgosłupa
E. reaktywne zapalenie stawów
Prawidłowa odpowiedź: D
Komentarz
Objawy choroby podane przez chorego i nieprawidłowości stwierdzone w badaniu przedmiotowym wskazują, że mamy do czynienia z chorobą zaliczaną do spondyloartropatii seronegatywnych (tab. 1).
| Tabela 1. Spondyloartropatie seronegatywne |
|---|
| zesztywniające zapalenie stawów kręgosłupa |
| reaktywne zapalenia stawów
|
| zapalenia stawów w przebiegu nieswoistych zapaleń jelit |
| łuszczycowe zapalenie stawów |
| spondyloartropatia niezróżnicowana |
| spondyloartropatia młodzieńcza |
W przebiegu tych chorób dochodzi do zapalenia stawów obwodowych, stawów krzyżowo-biodrowych, stawów kręgosłupa i tkanek okołostawowych, przyczepów ścięgnistych, a także często do zmian zapalnych w wielu innych układach i narządach. W surowicy chorych nie stwierdza się czynnika reumatoidalnego należącego do immunoglobulin klasy M, natomiast często obecny jest antygen HLA-B27. Etiologia tej grupy chorób nie jest znana, bierze się pod uwagę udział czynników genetycznych i środowiskowych.
U opisanego chorego najbardziej prawdopodobne rozpoznanie to zesztywniające zapalenie stawów kręgosłupa (ZZSK), za którym przemawiają: zapalenie przyczepów ścięgnistych w obrębie pięt, zapalenie stawów skokowych, ból kręgosłupa w odcinku lędźwiowo-krzyżowym o charakterze zapalnym, przebyte zapalenie błony naczyniowej oka, wyrównanie lordozy lędźwiowej, ograniczenie ruchomości kręgosłupa w odcinku lędźwiowym, dodatni objaw Patricka, a także parametry laboratoryjne potwierdzające proces zapalny – przyspieszone opadanie krwinek i zwiększone stężenie CRP w surowicy.
Zapalenie przyczepów ścięgnistych w początkowym okresie choroby może być główną przyczyną dolegliwości. Bardzo często zmiany zapalne dotyczą przyczepu ścięgna Achillesa i rozcięgna podeszwowego, powodując ból pięt. Równocześnie często dochodzi do zapalenia stawów obwodowych, szczególnie skokowych i kolanowych.
„Zapalny” ból kręgosłupa ma zwykle podstępny początek, pojawia się przed 40. rokiem życia, utrzymuje się przez okres co najmniej 3 miesięcy, często występuje w nocy, towarzyszy mu sztywność poranna, jego nasilenie zmniejsza się po ćwiczeniach fizycznych (tab. 2).
| Tabela 2. Kryteria diagnostyczne zapalnego bólu kręgosłupa (ZBK) |
|---|
| 1. podstępny początek |
| 2. początek bólu przed 40 rż. |
| 3. utrzymywanie się objawów bólowych przez co najmniej 3 miesiące |
| 4. towarzysząca sztywność poranna |
| 5. poprawa po ćwiczeniach fizycznych |
| Do rozpoznania ZBK konieczne jest spełnienie 4 kryteriów. |
Zapalenie przedniego odcinka błony naczyniowej oka towarzyszy objawom ZZSK u około 25–30% chorych (ryc. 4). W około 13% przypadków poprzedza ono objawy ze strony układu ruchu, w 20% pojawia się w ciągu pierwszych 10 lat trwania choroby. Zwykle jest jednostronne, ma tendencję do nawrotów. Zapalenie to wykazuje często zbieżność z zajęciem stawów obwodowych, a także z obecnością antygenu HLA-B27.
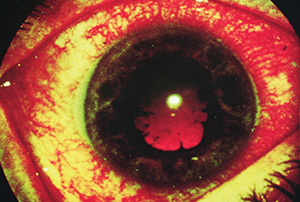
Ryc. 4. Zapalenie przedniego odcinka błony naczyniowej oka
Wyrównanie krzywizn fizjologicznych kręgosłupa w przebiegu ZZSK rozpoczyna się w odcinku lędźwiowym i stopniowo obejmuje wyższe odcinki. Początkowo objaw ten związany jest z bolesnością kręgosłupa spowodowaną procesem zapalnym później – z powstawaniem mostków kostnych (syndesmofitów) i jego usztywnieniem (ryc. 5–6).
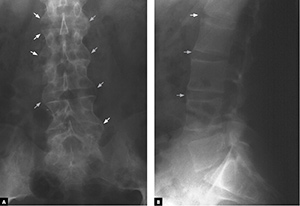
Ryc. 5. Syndesmofity w odcinku lędźwiowym kręgosłupa w projekcji A-P (A) i bocznej (B) – widoczne „kwadratowienie” trzonów kręgów
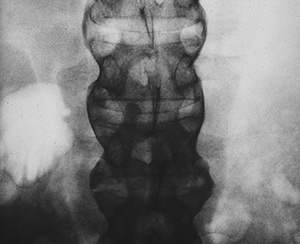
Ryc. 6. Obraz „kija bambusowego”
Pytanie 2.
Jakie badania pomocnicze należy wykonać, aby potwierdzić
rozpoznanie ZZSK?
A. RTG stawów biodrowych
B. RTG stawów krzyżowo-biodrowych
C. oznaczenie antygenu HLA-B27
D. oznaczenie czynnika reumatoidalnego
E. badanie gęstości mineralnej kości
Prawidłowa odpowiedź: Bi C
Komentarz
Tylko stwierdzenie zmian zapalnych w stawach krzyżowo-biodrowych (sacroiliitis) (ryc. 7) może potwierdzić jego rozpoznanie. Nasilenie tych zmian określa się w skali od 1–4 stopni (tab. 3).
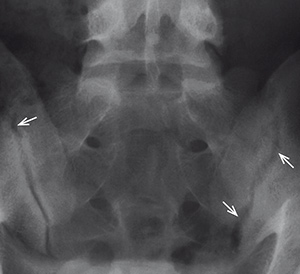
Ryc. 7. Zdjęcie celowane stawów krzyżowo-biodrowych u chorego na ZZSK – symetryczne
zmiany zapalne 2. stopnia
| Tabela 3.Klasyfikacja zmian zapalnych w stawach krzyżowo-biodrowych w badaniu RTG |
|---|
| 1 stopień – zwężenie szpar stawowych |
| 2 stopień – nierównomierne poszerzenie szpar stawowych i sklerotyzacja brzeżna w obrębie kości |
| 3 stopień – liczne nadżerki na powierzchniach kości (może powstać obraz „paciorków różańca”) |
| 4 stopień – zarośnięcie szpar stawowych |
Tomografia komputerowa, zdaniem ekspertów, nie wykazuje przewagi w wykrywaniu zmian kostnych w badanych stawach, nad wysokiej jakości zdjęciem rentgenowskim.
Scyntygrafia ma małą swoistość i nie powinna być metodą diagnostyczną „pierwszego rzutu”. Zwiększony wychwyt znacznika (najczęściej metylenodifosforanu znakowanego technetem – 99mTc-MDP) następuje bowiem nie tylko w miejscach zmienionych przez proces zapalny, ale także w okolicach znacznej aktywności metabolicznej kości. Wychwyt ten obserwuje się więc w nasadach kości długich, chrząstkach żebrowych, stawach krzyżowo-biodrowych i mostkowo-obojczykowych. „Świecenie” w tych okolicach może wprowadzać w błąd, gdy zamierza się diagnozować ewentualne zmiany w wymienionych stawach.
Ustalanie rozpoznania ZZSK było do niedawna oparte głównie na stwierdzeniu obustronnych zmian zapalnych w stawach krzyżowo-biodrowych 2°-4° lub jednostronnych 3°-4° w badaniu rentgenowskim. Zmiany te stanowiły główne kryterium w tzw. „zmodyfikowanych kryteriach nowojorskich” (tab. 4), co powodowało często znaczne opóźnienie rozpoznania w stosunku do wczesnych objawów choroby.
| Tabela 4. „Zmodyfikowane nowojorskie” kryteria diagnostyczne zesztywniającego zapalenia stawów kręgosłupa |
|---|
| A. kryteria kliniczne:
1. ból w okolicy krzyżowo-lędźwiowej utrzymujący się przez ≥3 miesiące, zmniejszający się po ćwiczeniach fizycznych, nieustępujący w spoczynku 2. ograniczenie ruchomości w odcinku lędźwiowym kręgosłupa 3. zmniejszenie ruchomości klatki piersiowej |
| B. kryterium radiologiczne:
obustronne zmiany zapalne w stawach krzyżowo-biodrowych 2°–4° lub jednostronne 3°–4° |
| rozpoznanie pewne = spełnione kryterium radiologiczne i ≥1 kryterium kliniczne
rozpoznanie prawdopodobne = spełnione 3 kryteria kliniczne lub tylko kryterium radiologiczne |
Obecnie dysponujemy nowymi kryteriami klasyfikacyjnymi spondyloatropatii osiowej, które pozwalają na wczesną diagnostykę ZZSK (ryc. 8).
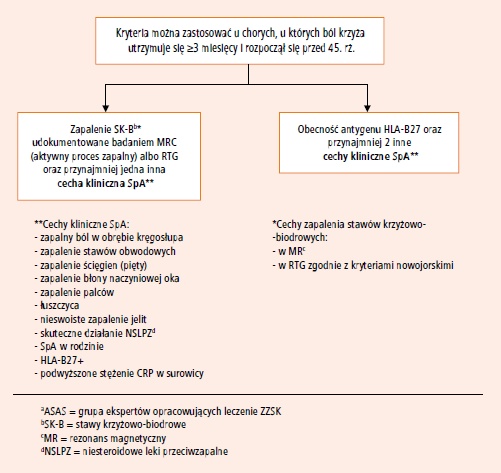
Ryc. 8. Kryteria diagnostyczne dla spondyloartropatii osiowej według ASASa
Niezwykle przydatne okazało się badanie antygenu HLA-B27, którego obecność stwierdza się u ponad 90% chorych na ZZSK w populacji europejskiej. Wykrywa się go również – z mniejszą częstością u chorych z rozpoznaniem innych spondyloartropatii (tab. 5).
| Tabela 5. Częstość występowania antygenu HLA-B27 w spondyloartropatiach (%) | |
|---|---|
| zesztywniające zapalenie stawów kręgosłupa | 90–100 |
| reaktywne zapalenia stawów | 70–90 |
| łuszczycowe zapalenie stawów:
– z zajęciem stawów krzyżowo-biodrowych – bez zajęcia stawów krzyżowo-biodrowych |
50–60 18–22 |
| spondyloartropatia młodzieńcza | 40–60 |
| zapalenie stawów w przebiegu chorób jelit z zajęciem stawów krzyżowo-biodrowych | 50–70 |
Oznaczanie czynnika reumatoidalnego jest przydatne do różnicowania objawów choroby, szczególnie wówczas, gdy procesem zapalnym zajęte są stawy obwodowe. Ujemny wynik badania przemawia za spondyloartropatią seronegatywną.
Określenie gęstości mineralnej kości u chorych na ZZSK jest wskazane w przypadkach długotrwałego przebiegu choroby, gdy często dochodzi do osteoporozy.
Opis przypadku cd.
U opisanego chorego RTG stawów krzyżowo-biodrowych wykazał obustronne zmiany zapalne drugiego stopnia. Stwierdzono obecność antygenu HLA-B27, nie wykryto czynnika reumatoidalnego. Ponadto spośród cech klinicznych spondyloatropatii osiowej, występowały: zapalny ból w obrębie kręgosłupa, zapalenie ścięgien, zapalenie stawów obwodowych, przebyte zapalenie błony naczyniowej oka, podwyższone stężenie CRP w surowicy, stwierdzono także skuteczne działania niesteroidowych leków przeciwzapalnych (NSLPZ). Zostały więc spełnione kryteria rozpoznania ZZSK – należy jednak przeprowadzić diagnostykę różnicową.
Pytanie 3.
W diagnostyce różnicowej wstępnego rozpoznania ZZSK
należy uwzględnić:
A. łuszczycowe zapalenie stawów
B. reaktywne zapalenie stawów
C. spondyloartropatie towarzyszące przewlekłym zapaleniom jelit
D. artropatię ochronozową
E. A, B i C
Prawidłowa odpowiedź: E
Komentarz
U opisanego chorego nie stwierdzono zmian typowych dla łuszczycy w obrębie skóry ani paznokci. Fakt ten nie wyklucza łuszczycowego zapalenia stawów, gdyż jak wiadomo objawy ze strony układu ruchu mogą wystąpić wcześniej niż zmiany skórne. W łuszczycowym zapaleniu stawów zmiany zapalne w stawach krzyżowo-biodrowych są jednak często niesymetryczne.
Nie wykazano także objawów reaktywnego zapalenia stawów ani objawów zapalenia jelit. Nie było również objawów przemawiających za ochronozą.
Pytanie 4.
Zmiany narządowe u chorych na ZZSK mogą wystąpić:
A. w układzie sercowo-naczyniowym
B. w płucach
C. w nerkach
D. w układzie nerwowym
E. we wszystkich wymienionych narządach
Prawidłowa odpowiedź: E
Komentarz
Zmiany w układzie sercowo-naczyniowym to najczęściej niedomykalność zastawki aorty i zaburzenia przewodzenia. Ich częstość narasta w przebiegu choroby – po około 30 latach występują u około 10% chorych. Może dojść do włóknienia płuc, najczęściej w górnych płatach. W miejscach włóknienia powstają czasem jamy łatwo ulegające zakażeniu grzybicą.
Zmiany w nerkach mogą być związane ze skrobiawicą, czasem ZZSK towarzyszy nefropatia IgA.
Objawy ze strony układu nerwowego spowodowane są często podwichnięciem lub złamaniem w szyjnym odcinku kręgosłupa albo zespołem ogona końskiego.
Należy pamiętać, że niektóre zmiany narządowe mogą być spowodowane działaniem leków – głównie NSLPZ – lub ulegać nasileniu pod ich wpływem. Dotyczy to głównie przewodu pokarmowego, układu sercowo-naczyniowego i nerek.
Opis przypadku cd.
Leczenie u omawianego chorego rozpoczęto od odpowiedniej edukacji dotyczącej właściwego trybu życia, wykonywania ćwiczeń fizycznych, korzystania z zabiegów fizykoterapeutycznych i balneologicznych. Z uwagi na utrzymujące się znaczne dolegliwości bólowe ze strony pięt i stawów skokowych oraz coraz bardziej nasilający się ból w okolicy lędźwiowo-krzyżowej, szczególnie w godzinach nocnych, postanowiono rozpocząć leczenie farmakologiczne. Zastosowano diklofenak w dawce 200 mg/d ze względu na działanie przeciwzapalne i przeciwbólowe leku.
NSLPZ to niejednorodna grupa leków – należą do nich pochodne kwasów karboksylowych, enolowych, naftyloketonów i tzw. koksyby.
Główny mechanizm działania leków polega na hamowaniu aktywności enzymów biorących udział w przemianie kwasu arachidonowego – cyklooksygenazy-1 (COX-1), cyklooksygenazy-2 (COX-2) oraz – w mniejszym stopniu – lipooksygenazy. W zależności od swoistości NSLPZ dzieli się na podgrupy (tab. 6). Podział ten ma szczególne znaczenie ze względu na możliwość wywoływania różnych objawów niepożądanych przez poszczególne leki.
| Tabela 6. Podział NSLPZ w zależności od wpływu na aktywność cyklooksygenaz (podział europejski) | |
|---|---|
| grupa leków | przykładowe NSLPZ</td> |
| COX-1 selektywne | kwas acetylosalicylowy w małych dawkach |
| COX-1 nieselektywne | ibuprofen, naproksen, indometacyna |
| COX-2 selektywne | diklofenak, nabumeton, meloksykam |
| COX-2 wysoce selektywne | celekoksyb |
Należy pamiętać, że:
Przeciwwskazania do stosowania NSLPZ wymieniono w tabeli 7.
| Tabela 7. Przeciwwskazania do stosowania NSLPZ |
|---|
| czynna choroba wrzodowa żołądka i/lub dwunastnicy |
| ciąża i okres karmienia piersią |
| ciężka niewydolność nerek lub wątroby |
| nadwrażliwość na NSLPZ |
| skazy krwotoczne |
| wiek do 12. roku życia |
Pytanie 5.
Jakie jest najczęstsze działanie niepożądane NSLPZ?
A. toksyczne uszkodzenie wątroby
B. uszkodzenie błony śluzowej przewodu pokarmowego
C. niedokrwistość hemolityczna
D. złuszczające zapalenie skóry
E. śródmiąższowe zapalenie nerek
Prawidłowa odpowiedź: B
Komentarz
NSLPZ mogą wywoływać każdy z objawów wymienionych w pytaniu (tab. 8). Najczęściej jednak dochodzi do uszkodzenia błony śluzowej żołądka poprzez hamowanie „ochronnej” roli prostaglandyn. Większe zagrożenie stanowią leki z grupy inhibitorów COX-1 w porównaniu z inhibitorami COX-2. W błonie śluzowej żołądka, a także jelita cienkiego, dochodzić może do powstania nadżerek i owrzodzeń, które w związku z przeciwbólowym działaniem leków mogą nie wywoływać uczucia bólu. Dalszym skutkiem tych zmian może być perforacja i krwotok, który często stanowi zagrożenie życia. Aby zabezpieczyć błonę śluzową żołądka, należy równocześnie z NSLPZ stosować inhibitor pompy protonowej.
| Tabela 8. Działania niepożądane wywoływane przez NSLPZa | |
|---|---|
| narząd/układ | działania niepożądane |
| przewód pokarmowy | niezależnie od drogi podania – zapalenie błony śluzowej
przełyku i żołądka, owrzodzenia (także w jelicie cienkim),
perforacja, krwawienie, zaburzenia wchłaniania
objawy – nudności, wymioty, ból brzucha, objawy dyspeptyczne, biegunka, zaparcie, objawy niedokrwistości (ostrej lub przewlekłej) |
| nerki | zmniejszenie przesączania kłębuszkowego, zahamowanie uwalniania reniny, śródmiąższowe zapalenie nerek |
| układ sercowo-naczyniowy | nasilenie objawów niewydolności serca – szczególnie w podeszłym wieku podwyższenie ciśnienia tętniczego krwi i „maskowanie” działania β-blokerów, inhibitorów enzymu konwertującego angiotensynę oraz leków moczopędnych |
| ośrodkowy układ nerwowy | ból i zawroty głowy, szum w uszach, zaburzenia osobowości, stany depresyjne, jałowe zapalenie opon mózgowych |
| układ krwiotwórczy, krew obwodowa | niedokrwistość pokrwotoczna, hemolityczna, zmniejszenie liczby krwinek białych, płytek krwi, zmniejszenie agregacji płytek |
| wątroba | rzadko ciężkie uszkodzenie miąższu, często zwiększenie aktywności enzymów wątrobowych |
| reakcja nadwrażliwości | objawy astmy, rumień wielopostaciowy, pokrzywka, obrzęk naczynioruchowy, złuszczające zapalenie skóry |
| w okresie ciąży | zwiększenie ryzyka krwawienia, opóźniony i przedłużony poród, zamknięcie przewodu tętniczego in utero, nadciśnienie płucne u noworodków |
| a Ryzyko wystąpienia wszystkich objawów niepożądanych wzrasta w starszym wieku, u chorych z niewydolnością nerek, serca, uszkodzeniem wątroby, w przypadku stosowania związków o długim okresie półtrwania i preparatów o przedłużonym działaniu. | |
Ryzyko uszkodzenia nerek związane z upośledzeniem nerkowego przepływu krwi jest zwiększone w przypadku współistnienia m.in. niewydolności serca, miażdżycy, podeszłego wieku.
NSLPZ stosuje się często u chorych, którzy równocześnie przyjmują inne leki. Interakcja zachodząca między nimi może powodować szereg groźnych następstw (tab. 9). Dotyczy to głównie wpływu na działanie leków przeciwkrzepliwych, obniżających stężenie glukozy w ustroju, b-blokerów, inhibitorów enzymu konwertującego angiotensynę, leków moczopędnych, digoksyny, metotreksatu i probenecydu.
| Tabela 9. Interakcja NSLPZ z wybranymi lekami | ||
|---|---|---|
| mechanizm | lek | skutek |
| wypieranie leku z połączeń z białkami | warfaryna | ↑ czasu protrombinowego – ryzyko krwawienia |
| sulfonylomocznik | ↑ hipoglikemii | |
| digoksyna sulfonamidy penicylina metotreksat |
↑ stężenia w surowicy | |
| nasilanie działań niepożądanych | antykoagulanty glikokortykosteroidy alkohol |
↑ ryzyko krwawienia z przewodu pokarmowego |
| diuretyki pętlowe ihibitory ACEa |
↑ ryzyko ostrej niewydolności nerek | |
| interferencja z działaniem leku | leki obniżające ciśnienie tętnicze | ↓ działanie leków |
| leki moczopędne inhibitory ACEa | ↑ objawów niewydolności serca | |
| kwas acetylosalicylowy | ↓ ochrona błony śluzowej przewodu pokarmowego podczas leczenia selektywnymi inhibitorami COX-2 | |
| probenecyd | ↓ działanie obniżające stężenie kwasu moczowego w surowicy | |
| a ACE – konwertaza angiotensyny | ||
Opis przypadku cd.
U opisanego chorego po 2 tygodniach podawania diklofenaku objawy bólowe zmniejszyły się nieznacznie, zastosowano więc dodatkowo paracetamol w dawce 3,0 g/d. Przyniosło to niewielką poprawę. Zgodnie z zasadą „drabiny analgetycznej” (tab. 10) paracetamol zastąpiono następnie tramadolem w kroplach w dawce 100 mg/d, z zaleceniem stopniowego jej zmniejszenia, jeżeli nastąpi poprawa.
| Tabela 10. „Drabina analgetyczna” |
|---|
| 1. stopień I – proste analgetyki (paracetamol, NSLPZ) |
| 2. stopień II – słabe opioidy (tramadol, kodeina) |
| 3. stopień III – silne opioidy (morfina, fentanyl, buprenorfina i inne pochodne) |
Komentarz
Dolegliwości bólowe ze strony kręgosłupa w przebiegu ZZSK są często trudne do opanowania. Ból nie zawsze wykazuje korelację z nasileniem procesu zapalnego ocenianym na podstawie parametrów laboratoryjnych. Z kolei długotrwałe stosowanie NSLPZ jako leków przeciwbólowych zagraża wystąpieniem szeregu wspomnianych wyżej objawów niepożądanych. W takich przypadkach alternatywą mogą być słabe opioidy, np. tramadol, którego dawkowanie można dostosowywać do nasilenia bólu. Można go także kojarzyć z NSLPZ i z paracetamolem. Niekorzystne działanie leku to nudności, wymioty i senność, występujące u niektórych chorych. Jeśli jednak tolerancja leku jest dobra, może on być okresowo wykorzystywany u chorych na ZZSK.
Pytanie 6.
Jakie leki modyfikujące proces chorobowy stosuje się u chorych na ZZSK?
A. związki złota
B. sulfasalazynę
C. hydroksychlorochinę
D. penicylaminę
E. cyklosporynę A
Prawidłowa odpowiedź: B
Opis przypadku cd. i komentarz
Sulfasalazyna jest skuteczna u chorych na ZZSK z towarzyszącym zapaleniem stawów obwodowych, zastosowano ją również u naszego chorego. Stosowanie leku rozpoczęto od dawki 0,5 g/d, zwiększając ją co tydzień do 1,0 g 2 × dz.
Sulfasalazyna wykazuje działanie przeciwzapalne, które związane jest głównie z jej właściwościami immunomodulacyjnymi. W trakcie jej stosowania powinno się okresowo (co kilka miesięcy) sprawdzać, czy nie doszło do wytworzenia przeciwciał przeciwjądrowych. Powinno się także równocześnie podawać kwas foliowy (5 mg/d).
Działania niepożądane leku to objawy dyspeptyczne, zmiany skórne, zwiększenie aktywności aminotransferaz w surowicy, rzadko niedokrwistość makrocytarna i leukopenia.
Przeciwwskazaniem do stosowania sulfasalazyny jest nadwrażliwość na pochodne kwasu salicylowego lub sulfonamidy. Stwierdzono, że leczenie chorych na ZZSK sulfasalazyną skraca czas sztywności porannej i zmniejsza nasilenie bólu. Zaobserwowano także, że u tych chorych rzadziej dochodzi do zapalenia błony naczyniowej oka niż u chorych, którzy nie otrzymują tego leku. Dotychczas nie udokumentowano jednak jego wpływu hamującego zmiany toczące się w układzie ruchu stwierdzane na podstawie badania radiologicznego.
Pozostałe leki modyfikujące proces zapalny wymienione w pytaniu 6, jak również metotreksat i leflunomid, nie okazały się skuteczne u chorych na ZZSK.
Glikokortykosteroidy w ZZSK stosuje się tylko wyjątkowo, w postaci z zajęciem stawów obwodowych, jako wstrzyknięcia dostawowe. Leki te znajdują także zastosowanie w leczeniu zapalenia błony naczyniowej oka.
W 2011 roku międzynarodowa grupa ekspertów zajmująca się zasadami leczenia ZZSK (Assessment in Ankylosing Spondylitis Working Group – ASAS) opracowała kolejne zalecenia. Na początku leczenia zalecono określenie postaci choroby (osiowa lub obwodowa, zapalenie ścięgien, objawy pozastawowe), jej aktywności, nasilenia bólu, wydolności czynnościowej, stopnia uszkodzenia kręgosłupa i jego zniekształcenia, zmian w stawach biodrowych. Należy zawsze wziąć także pod uwagę choroby współistniejące i stosowane leki, konieczne jest poznanie oczekiwań chorego.
Optymalne postępowanie polega na kojarzeniu leczenia niefarmakologicznego z farmakoterapią. Leczenie niefarmakologiczne to edukacja chorych dotycząca stylu życia, prowadzenia regularnych ćwiczeń fizycznych – indywidualnie lub w grupie chorych. Leki pierwszego wyboru to niesteroidowe leki przeciwzapalne (NSLPZ). W przypadkach zwiększonego ryzyka ze strony przewodu pokarmowego należy dołączyć inhibitory pompy protonowej lub stosować „koksyby”. Gdy NSLPZ niewystarczająco zmniejszają nasilenie bólu, są przeciwwskazane lub źle tolerowane można dodatkowo podawać „analgetyki”. Glikokortykosteroidy (GKS) należy stosować wyłącznie miejscowo (np. w okolicy przyczepów ścięgien). Leki te podawane drogą ogólną nie są skuteczne u chorych na ZZSK. Spośród leków modyfikujących proces chorobowy (LMPCh) tylko sulfasalazyna i tylko w postaci obwodowej SpA bywa skuteczna. U chorych z przewlekle utrzymującą się wysoką aktywnością procesu zapalnego w obu postaciach ZZSK pomimo „konwencjonalnego” leczenia powinno się zastosować inhibitory TNF, przy czym nie jest konieczne równoczesne podawanie syntetycznych LMPCh. Bardzo silny ból lub niesprawność w stawach biodrowych przy równoczesnym ich uszkodzeniu strukturalnym jest wskazaniem do endoprotezoplastyki niezależnie od wieku chorego. Operacyjne leczenie zmian w kręgosłupie przeprowadza się tylko w wybranych przypadkach.
Duże znaczenie w profilaktyce postępu zmian w układzie ruchu u chorych na ZZSK ma fizjoterapia. Stosowane metody, do których należy kinezyterapia, hydroterapia, balneoterapia a także niektóre dyscypliny sportowe – powinny być indywidualnie dobierane przez fizjoterapeutę.
Skuteczność leczenia w przebiegu ZZSK monitoruje się na podstawie międzynarodowych skal pozwalających na ocenę aktywności choroby (skala Bath Ankylosing Spondylitis Disease Activity Index – BASDAI; tab. 11) i ocenę czynnościową kręgosłupa (skala Bath Ankylosing Spondylitis Functional Index – BASFI; tab. 12).
| Tabela 11. Aktywność procesu zapalnego w przebiegu ZZSK (Bath Ankylosing Spondylitis Disease Activity Index – BASDAI) |
|---|
| ocena:a
– uczucie zmęczenia – ból kręgosłupa – ból i obrzęk stawów – miejscowa bolesność stawów – sztywność poranna – czas trwania + nasilenie |
| a Oceny dokonuje się w punktach, od 1 do 10 wg skali analogowej. Wynik BASDAI – 0–55 pp. |
| Tabela 12. Ocena czynnościowa kręgosłupa w przebiegu ZZSK (Bath Ankylosing Spondylitis Functional Index – BASFI) |
|---|
| ocena czynności:a
1. zakładanie skarpetek bez pomocy 2. podnoszenie małego przedmiotu z podłogi 3. sięganie na wysoko położoną półkę bez pomocy 4. wstawanie z krzesła bez poręczy 5. wstawanie z pozycji leżącej na podłodze 6. stanie bez podpierania się przynajmniej przez 10 minut 7. wchodzenie po schodach – 12 do 15 stopni bez pomocy 8. spoglądanie przez ramię 9. wykonanie wymaganej czynności 10. całodzienna aktywność |
| a Oceny dokonuje się w punktach, od 1 do 10 wg skali analogowej. Wynik BASFI – od 0 do 100 pp. |
Przebieg ZZSK może być przewlekły i postępujący, czasem dochodzi do okresowych remisji i objawów zaostrzenia. Jakość życia chorych pogarsza nasilające się ograniczenie ruchomości kręgosłupa, a często także stawów obwodowych i zwiększające się przykurcze mięśni. Często dochodzi także do upośledzenia wzroku oraz zmian w narządach wewnętrznych. Stałe uczucie zmęczenia i skłonność do depresji towarzyszą chorym przez całe dalsze życie.
Dla rokowania ważny jest przebieg choroby w ciągu pierwszych 10 lat jej trwania. Jest ono korzystniejsze, gdy w tym czasie nie dojdzie do zajęcia stawów obwodowych, a także do zmian w narządzie wzroku i w narządach wewnętrznych.
Opis przypadku cd.
U opisanego chorego leczenie rozpoczęto wcześnie. Po okresie około 2 miesięcy przyjmowania sulfasalazyny w pełnej dawce, którą chory dobrze tolerował – nastąpiła wyraźna poprawa. Chory mógł zrezygnować z przyjmowania tramadolu, dawkę diklofenaku zredukowano do 75 mg/d, przez cały czas wykonywał zalecone ćwiczenia, zaczął prawidłowo chodzić, nieznacznie zwiększyła się ruchomość lędźwiowego odcinka kręgosłupa, nie powtórzyło się zapalenie błony naczyniowej oka. Chory pozostaje w dalszej obserwacji.