Skróty: CRP – białko C-reaktywne, LMPCh – lek modyfikujący przebieg choroby, ŁZS – łuszczycowe zapalenie stawów, NSLPZ – niesteroidowe leki przeciwzapalne, ZZSK – zesztywniające zapalenie stawów kręgosłupa
Opis przypadku
27-letni mężczyzna został przyjęty do kliniki reumatologii z powodu silnego, przewlekłego bólu pleców, postępującego ograniczenia ruchomości kręgosłupa oraz łuszczycy.
Badanie podmiotowe
Pacjent od 16. roku życia choruje na łuszczycę, leczoną dotychczas wyłącznie miejscowo. W 17. roku życia wystąpił ból i obrzęk prawego stawu kolanowego. Chory został skierowany do ortopedy. Na wykonanym RTG stawu nie stwierdzono istotnych zmian. Ponieważ ból kolana wystąpił po jeździe na rowerze, uznano, że objawy są związane z przeciążeniem i prawdopodobnym urazem kolana. Po nakłuciu jamy stawowej i usunięciu z niej płynu założono opatrunek gipsowy na 4 tygodnie. Dolegliwości bólowe ustąpiły po około 2 tygodniach. W 18. roku życia mężczyzna zaczął się skarżyć na ból w okolicy krzyżowo-lędźwiowej, pośladków i pachwin. Lekarz podejrzewał dyskopatię, zalecił okresowy odpoczynek i stosowanie niesteroidowego leku przeciwzapalnego (NSLPZ), po którym nasilenie dolegliwości znacznie się zmniejszyło. Po około roku ból kręgosłupa ponownie się nasilił, występował głównie w nocy i nad ranem, towarzyszyło mu uczucie sztywności porannej, natomiast po gimnastyce dolegliwości się zmniejszały. Konsultujący reumatolog stwierdził ograniczenie ruchomości kręgosłupa w odcinku lędźwiowym (objaw Schobera 2 cm) oraz niewielki obrzęk prawego stawu kolanowego. W badaniach laboratoryjnych stwierdzono przyśpieszony OB (35 mm po 1 h) i niedokrwistość. Na wykonanym wówczas RTG stawów krzyżowo-biodrowych nie stwierdzono nieprawidłowości.
Na podstawie danych z wywiadu, badania przedmiotowego i badań pomocniczych rozpoznano łuszczycowe zapalenie stawów (ŁZS) i rozpoczęto leczenie metotreksatem w dawce początkowej 10 mg/tydz., którą wobec braku poprawy zwiększono do 15 mg/tydz. Przy próbie zwiększenia dawki metotreksatu do 20 mg/tydz. zaobserwowano zwiększenie aktywności enzymów wątrobowych we krwi. Chory dobrze znosił dawkę 17,5 mg/tydz. Ze względu na silny ból stawów kolanowych i pleców oraz zmiany łuszczycowe obejmujące dużą powierzchnię skóry zastosowano dodatkowo cyklosporynę w dawce 3 mg/kg mc., a następnie 4 mg/kg mc.
Efekt leczenia skojarzonego prowadzonego
przez 2 lata był mierny, postępowało ograniczenie
ruchomości kręgosłupa w odcinku piersiowym i lędźwiowym. Przez kilka miesięcy otrzymywał
leflunomid w dawce 20 mg/d oraz sulfasalazynę w dawce 2 × 1 g.
Chory jest żonaty, ma zdrowego 2-letniego syna, z powodu choroby przerwał studia, jest w złym
stanie psychicznym.
Badanie przedmiotowe
1) wzrost 175 cm, masa ciała 82 kg
2) temperatura ciała 37,2°C
3) tętno 86/min
4) ciśnienie tętnicze 110/70 mm Hg
5) znaczne przodopochylenie z pogłębieniem kifozy piersiowej
6) wyrównanie lordozy lędźwiowej
7) objaw Schobera (ruchomość odcinka lędźwiowego kręgosłupa) 1 cm
8) rozszerzalność oddechowa klatki piersiowej 0,5 cm
9) odległość potylica–ściana 14 cm
10) odległość palce–podłoga 36 cm
11) niewielki obrzęk lewego stawu kolanowego
12) zmiany łuszczycowe zajmują około 80% powierzchni skóry (ryc. 1)
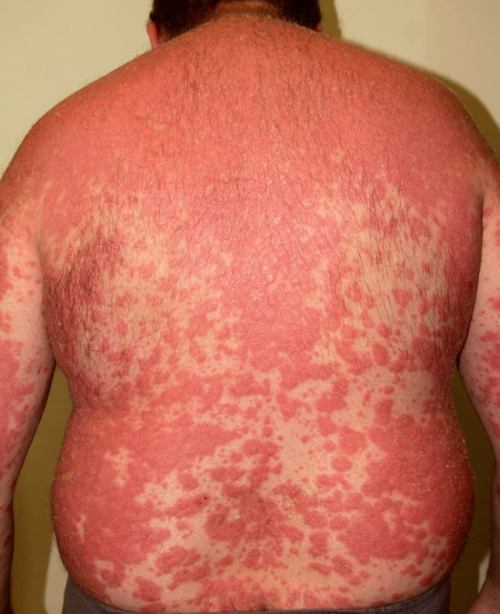
Ryc. 1. Zmiany łuszczycowe na plecach przed włączeniem leczenia biologicznego
Badania pomocnicze
1) Badania laboratoryjne (tab.)
2) EKG: rytm zatokowy miarowy 90/min, dekstrogram
3) RTG klatki piersiowej w projekcji PA i bocznej:
szczyty oraz część górnych pól płucnych nie
do oceny na zdjęciu PA (przymusowe ułożenie
głowy); uwidoczniony na zdjęciu miąższ płucny
bez widocznych zmian patologicznych
Tabela. Wyniki badań laboratoryjnych
| Oznaczenie (jednostka) | Wynik | Normaa |
| OB po 1 godzinie (mm) | 87 | <8 |
| hemoglobina (g/dl) | 12,1 | 12,5–17,5 |
| hematokryt (%) | 41,5 | 38–48,8 |
| erytrocyty (T/l) | 4,2 | 4,18–6,08 |
| leukocyty (G/l) | 11,2 | 3,91–9,07 |
| neutrofile (%) | 73 | 43–65 |
| bazofile (%) | 1 | 0–1 |
| eozynofile (%) | 2 | 1–6 |
| limfocyty (%) | 19 | 20–45 |
| monocyty (%) | 5 | 5–12 |
| płytki krwi (G/l) | 320 | 151–337 |
| CRP (mg/l) | 48 | 0–10 |
| mocznik (mol/l) | 6,0 | 3,2–7,1 |
| kreatynina (µmol/l) | 88,4 | 62–130 |
| AST (U/l) | 36 | 15–46 |
| ALT (U/l) | 42 | 13–69 |
| przeciwciała przeciwjądrowe | nieobecne | |
| badanie ogólne moczu | prawidłowy | |
Pytanie
1. Jakie jest najbardziej prawdopodobne rozpoznanie?
2. Jakie powinno być dalsze postępowanie lecznicze?
Odpowiedź na pytanie
Łuszczycowe zapalenie stawów – postać osiowa
Za rozpoznaniem przemawiają:
1) łuszczyca skóry
2) zapalenie stawu kolanowego
3) ograniczenie ruchomości kręgosłupa
4) zwiększone wartości wskaźników stanu zapalnego
Rozpoznanie różnicowe
Uwzględniono:
1) zesztywniające zapalenie stawów kręgosłupa
2) reaktywne zapalenie stawów
3) chorobę Scheuermana
4) chorobę zwyrodnieniową stawów kręgosłupa
Dalsze badania diagnostyczne
W celu potwierdzenia rozpoznania wstępnego wykonano:
1) oznaczenie antygenu HLA B27 we krwi – wynik
dodatni
2) RTG stawów krzyżowo-biodrowych: zrost kostny w stawach krzyżowo-biodrowych (sacroiliitis stadium 4; ryc. 2).
3) RTG lędźwiowego odcinka kręgosłupa: nieprawidłowa
kifoza w przejściu piersiowo-lędźwiowym z syndesmofitami na tym poziomie, kwadratowienie
trzonów kręgowych, skostnienia więzadeł żółtych, zrosty kostne stawów międzykręgowych
(ryc. 3).
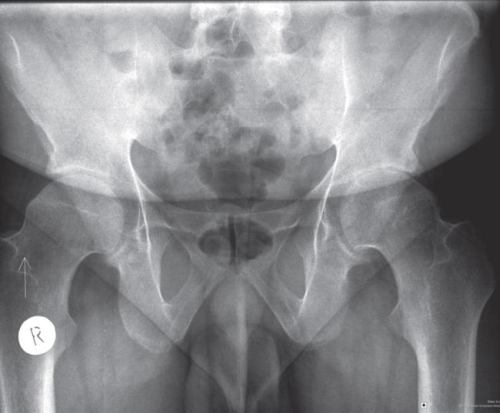
Ryc. 2
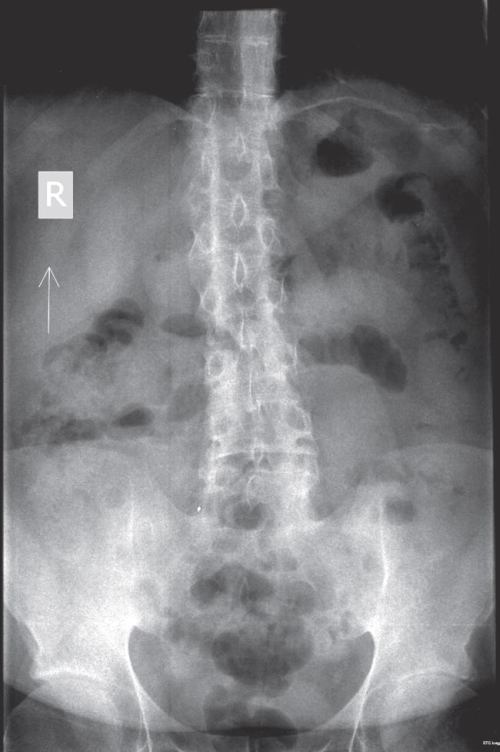
Ryc. 3
W celu wykluczenia reaktywnego zapalenia stawów wykonano badanie surowicy na obecność przeciwciał przeciwko Yersinia, Chlamydia trachomatis, Salmonella – wyniki ujemne.
Rozpoznanie ostateczne
Łuszczycowe zapalenie stawów lub zesztywniające zapalenie stawów kręgosłupa (ZZSK) u chorego na łuszczycę skóry
Chory spełnia kryteria rozpoznania postaci
osiowej łuszczycowego zapalenia stawów, ale jednocześnie
spełnia kryteria nowojorskie rozpoznania
ZZSK (sacroiliitis + objawy kliniczne). Nie jest
błędem ustalenie jednego lub drugiego rozpoznania, a postępowanie lecznicze w obu przypadkach jest
takie samo. Za rozpoznaniem ŁZS przemawia jednak
łuszczyca skóry i zapalenie stawu kolanowego.
Przeciwko rozpoznaniu reaktywnego zapalenia
stawów przemawia niestwierdzenie przeciwciał
przeciwko drobnoustrojom będącym potencjalnym
czynnikiem etiologicznym, zakażenia układu
moczowego ani biegunki w wywiadzie, oraz przewlekły
charakter dolegliwości.
Przeciwko rozpoznaniu choroby Scheuermana
przemawia zapalny charakter bólu kręgosłupa,
podwyższone wskaźniki stanu zapalnego, znaczne
ograniczenie ruchomości kręgosłupa oraz brak
zmian radiologicznych w kręgosłupie charakterystycznych
dla tej choroby.
Przeciwko chorobie zwyrodnieniowej stawów
kręgosłupa przemawiają: młody wiek chorego,
zapalny charakter bólów, podwyższone wskaźniki
stanu zapalnego, uporczywe dolegliwości i ograniczenie
ruchomości kręgosłupa.
Zastosowane leczenie
Oceniono aktywność choroby za pomocą kwestionariusza BASDAI (Bath Ankylosing Spondylitis Disease Activity Index: >4 – aktywność duża) – u chorego wartość tego wskaźnika wynosiła 9, co świadczy o bardzo dużej aktywności choroby. Z tego powodu, wobec niezadowalającej skuteczności dotychczas stosowanego leczenia (kolejno kilka NSLPZ w pełnych dawkach, kilka syntetycznych leków modyfikujących przebieg choroby), zgodnie z aktualnymi wytycznymi1,2 chory wymagał zastosowania leku biologicznego – inhibitora TNF. Po przeprowadzeniu procedur zgodnych z programem terapeutycznym NFZ (m.in. wykonaniu próby tuberkulinowej) u chorego zastosowano adalimumab podskórnie w dawce 40 mg co 2 tygodnie. Już po pierwszej dawce leku dolegliwości bólowe ze strony kręgosłupa znacznie się zmniejszyły, a zmiany łuszczycowe na skórze zaczęły ustępować. Po 2 dawkach (tzn. po miesiącu leczenia) zaobserwowano spektakularną poprawę – zmiany skórne prawie całkowicie ustąpiły (ryc. 4), nasilenie bólu kręgosłupa było minimalne, obrzęk stawu kolanowego ustąpił. Leczenie farmakologiczne wsparto intensywną rehabilitacją. Uzyskano mierną poprawę ruchomości kręgosłupa i znaczną poprawę sprawności chorego. Po 3 miesiącach leczenia pacjent powrócił na studia – jest najlepszym studentem na roku, podjął także pracę zarobkową.
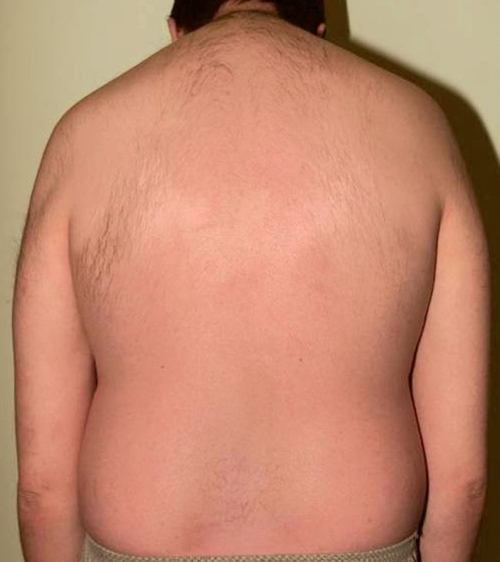
Ryc. 4. Plecy chorego po zastosowaniu 2 dawek adalimumabu, tzn. po 4 tygodniach leczenia
Po roku leczenia biologicznego zgodnie z programem NFZ trzeba było je przerwać ze względu na małą aktywność choroby. Dwa miesiące po odstawieniu leku zmiany łuszczycowe obejmowały ponad 50% powierzchni ciała, a dolegliwości bólowe uniemożliwiły kontynuowanie pracy. Zdecydowano o ponownym włączeniu do leczenia adalimumabu. Po 6 tygodniach zmiany łuszczycowe na skórze całkowicie ustąpiły, dolegliwości bólowe znacznie się zmniejszyły i chory wrócił do normalnego życia.
Komentarz
Częstość występowania łuszczycy skóry w populacji wynosi ponad 1%. U 20–40% chorych na łuszczycę występuje zapalenie stawów. Dlatego niezbędne jest uwzględnienie w wywiadzie zbieranym od chorego z dolegliwościami ze strony układu ruchu występowania łuszczycy u pacjenta i jego rodziny. Trzeba jednak również pamiętać, że nie każdy ból stawów u chorego na łuszczycę skóry jest związany z zapaleniem stawów; często występują także zmiany zwyrodnieniowe stawów. ŁZS może przebiegać w sposób różnorodny – z zajęciem kilku stawów, z zajęciem stawów międzypaliczkowych dalszych (co wymaga szczególnie różnicowania z chorobą zwyrodnieniową stawów), z zajęciem wielu stawów (co może przypominać reumatoidalne zapalenie stawów), a także z zajęciem kręgosłupa. Ze względu na znaczny postęp w leczeniu ŁZS, wczesne ustalenie rozpoznania może mieć istotne znaczenie dla chorego. Szybkie wdrożenie nowoczesnego leczenia zgodnie z międzynarodowymi zaleceniami może w istotny sposób poprawić rokowanie i zapobiec niepełnosprawności. Ważnym ogniwem pozwalającym na wczesne rozpoznanie i skierowanie chorego do reumatologa są lekarze innych specjalności, w tym lekarze rodzinni, interniści i ortopedzi. To do nich często należy wyselekcjonowanie spośród wielu pacjentów z bólem pleców (kręgosłupa) lub stawów takich chorych, u których należy podejrzewać zapalne podłoże dolegliwości. Młody wiek chorego, ból nasilony bardziej w nocy i nad ranem, któremu towarzyszy uczucie sztywności porannej, obrzęk choćby jednego stawu i zwiększone wartości wskaźników stanu zapalnego (OB, CRP) powinny skłaniać do dalszej diagnostyki. Obrzęk stawu kolanowego jest często pierwszym objawem ŁZS i innych spondyloartropatii. Wysięk w stawie ma najczęściej charakter zapalny, niekoniecznie pourazowy. Antygen HLA B27 występuje u >90% chorych na ZZSK, u 40–60% chorych na ŁZS z zajęciem kręgosłupa, a tylko u około 4–8% populacji ogólnej.
Po rozpoznaniu ŁZS z zajęciem stawów obwodowych powinien zostać włączony lek modyfikujący przebieg choroby (LMPCh; najczęściej metotreksat w dawce 10–25 mg/tydz.) oraz – w celu doraźnego zniesienia dolegliwości – NSLPZ. Jeśli efekt takiego leczenia nie jest zadowalający, można włączyć inny LMPCh, np. cyklosporynę A, leflunomid lub sulfasalazynę. W postaci osiowej ŁZS skuteczność LMPCh jest jednak niewielka. Przy dużej liczbie (>5) zajętych stawów, a w postaci osiowej, gdy natężenie bólu pleców jest znaczne, a wskaźnik BASDAI wynosi >4 – należy rozważyć włączenie inhibitora TNF. Leki te (adalimumab, etanercept, infliksymab) są dostępne i refundowane w Polsce w ramach tzw. programów lekowych prowadzonych w dużych ośrodkach reumatologicznych. Skuteczność i bezpieczeństwo leków biologicznych oraz ich przewaga nad leczeniem tradycyjnym zostały potwierdzone w wielu badaniach klinicznych z randomizacją. Mimo że u niektórych chorych, tak jak u opisanego pacjenta, efekt terapeutyczny jest spektakularny, to należy pamiętać, że leki te są skuteczne u około 60% chorych. W razie braku znacznej poprawy nie ma uzasadnienia naukowego ani ekonomicznego, aby to leczenie kontynuować. Natomiast w przypadku ciężkiego przebiegu choroby chorzy bardzo dobrze odpowiadający na leczenie powinni mieć możliwość przewlekłego kontynuowania terapii biologicznej. Płatnik z przyczyn ekonomicznych stara się ograniczyć czas, w którym chory ma prawo do kontynuowania terapii. Pytanie, czy w ten sposób nie są naruszane prawa pacjenta, pozostaje otwarte.
Zapamiętaj |
PIŚMIENNICTWO
1. Gossec L., Smolen J.S., Gaujoux-Viala C. i wsp.: European League Against Rheumatism
recommendations for the management of psoriatic arthritis with pharmacological therapies.
Ann. Rheum. Dis., 2012; 71: 4–12 (oprac. Med. Prakt., 2012; 6: 59–65)
2. Stanisławska-Biernat E., Świerkot J., Tłustochowicz W.: Spondyloartropatie: zalecenia
Konsultanta Krajowego w dziedzinie reumatologii dotyczące diagnostyki i leczenia
chorób reumatycznych. Reumatologia, 2012; 2: 93–102










