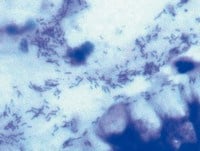
Zakażenie Helicobacter pylori – pytania i odpowiedzi
09.03.2018
Ciąg dalszy dostępny po zalogowaniu dla osób związanych zawodowo z ochroną zdrowia.
Zaloguj się lub przejdź do portalu dla pacjentów.
Zaloguj się lub przejdź do portalu dla pacjentów.
Wybrane treści dla pacjenta
-
 Przelewanie i bulgotanie w brzuchu Prawidłowemu procesowi trawienia mogą towarzyszyć różne odgłosy, takie jak m.in. przelewanie i bulgotanie w brzuchu. Mogą one występować z różnym nasileniem, ale zwykle nie wiążą się z chorobą i nie mają wpływu na codzienne funkcjonowanie. U niektórych osób mogą być jednak bardziej nasilone i stanowić problem.
Przelewanie i bulgotanie w brzuchu Prawidłowemu procesowi trawienia mogą towarzyszyć różne odgłosy, takie jak m.in. przelewanie i bulgotanie w brzuchu. Mogą one występować z różnym nasileniem, ale zwykle nie wiążą się z chorobą i nie mają wpływu na codzienne funkcjonowanie. U niektórych osób mogą być jednak bardziej nasilone i stanowić problem. -
 Zapalenie błony śluzowej żołądka Zapalenie błony śluzowej żołądka to stan, w którym dochodzi do uszkodzenia błony śluzowej żołądka. Najczęściej jest to spowodowane przez bakterię Helicobacter pylori. Inną postacią uszkodzenia błony śluzowej jest ostra gastropatia krwotoczna (nadżerkowa), w przebiegu której na powierzchni błony śluzowej powstają krwawiące nadżerki (ubytki).
Zapalenie błony śluzowej żołądka Zapalenie błony śluzowej żołądka to stan, w którym dochodzi do uszkodzenia błony śluzowej żołądka. Najczęściej jest to spowodowane przez bakterię Helicobacter pylori. Inną postacią uszkodzenia błony śluzowej jest ostra gastropatia krwotoczna (nadżerkowa), w przebiegu której na powierzchni błony śluzowej powstają krwawiące nadżerki (ubytki). -
 Choroba wrzodowa żołądka i dwunastnicy Wrzody żołądka i dwunastnicy są częstą chorobą, w przebiegu której dochodzi do cyklicznego pojawiania się wrzodów trawiennych. Najczęstszą przyczyną jest zakażenie Helicobacter pylori. Objawem wrzodów żołądka i dwunastnicy jest ból w górnej części brzucha, występujący w przypadku wrzodu żołądka podczas posiłków, a w przypadku wrzodu dwunastnicy – na czczo (w tym w nocy ok. godz. 23.00–2.00) i w ciągu 2–3 godzin po posiłkach, ustępujący po spożyciu pokarmu lub przyjęciu leków zobojętniających kwas solny. Często przebieg choroby jest bezobjawowy.
Choroba wrzodowa żołądka i dwunastnicy Wrzody żołądka i dwunastnicy są częstą chorobą, w przebiegu której dochodzi do cyklicznego pojawiania się wrzodów trawiennych. Najczęstszą przyczyną jest zakażenie Helicobacter pylori. Objawem wrzodów żołądka i dwunastnicy jest ból w górnej części brzucha, występujący w przypadku wrzodu żołądka podczas posiłków, a w przypadku wrzodu dwunastnicy – na czczo (w tym w nocy ok. godz. 23.00–2.00) i w ciągu 2–3 godzin po posiłkach, ustępujący po spożyciu pokarmu lub przyjęciu leków zobojętniających kwas solny. Często przebieg choroby jest bezobjawowy. -
 Gastroskopia Endoskopia górnego odcinka przewodu pokarmowego (inaczej: panendoskopia lub gastroskopia) to badanie polegające na wprowadzeniu do żołądka endoskopu, czyli cienkiego giętkiego narzędzia, za pomocą którego lekarz może obejrzeć górny odcinek przewodu pokarmowego, pobrać wycinki do badania, a także w razie konieczności zastosować leczenie (np. zatamować krwawienie). Przygotowanie do gastroskopii jest łatwe – zazwyczaj wystarczy co najmniej przez 6 godzin nie jeść i co najmniej przez 4 godziny nie przyjmować płynów.
Gastroskopia Endoskopia górnego odcinka przewodu pokarmowego (inaczej: panendoskopia lub gastroskopia) to badanie polegające na wprowadzeniu do żołądka endoskopu, czyli cienkiego giętkiego narzędzia, za pomocą którego lekarz może obejrzeć górny odcinek przewodu pokarmowego, pobrać wycinki do badania, a także w razie konieczności zastosować leczenie (np. zatamować krwawienie). Przygotowanie do gastroskopii jest łatwe – zazwyczaj wystarczy co najmniej przez 6 godzin nie jeść i co najmniej przez 4 godziny nie przyjmować płynów. -

-
 Dyspepsja (niestrawność) - objawy, leki i dieta Dyspepsja to zespół objawów powodujących dyskomfort związany z przyjmowaniem pokarmów i trawieniem – ból w górnej części brzucha, uczucie pełności po jedzeniu, wczesne uczucie sytości, nudności i wymioty. Najczęściej występuje dyspepsja czynnościowa, czyli bez uchwytnej przyczyny.
Dyspepsja (niestrawność) - objawy, leki i dieta Dyspepsja to zespół objawów powodujących dyskomfort związany z przyjmowaniem pokarmów i trawieniem – ból w górnej części brzucha, uczucie pełności po jedzeniu, wczesne uczucie sytości, nudności i wymioty. Najczęściej występuje dyspepsja czynnościowa, czyli bez uchwytnej przyczyny. -

-

-

-
 Rak żołądka Rak żołądka to choroba, która na początku zwykle przebiega bezobjawowo. Może także powodować niecharakterystyczne objawy, takie jak dyskomfort w górnej części brzucha, odbijanie, wzdęcia. Im wcześniej rak żołądka zostanie wykryty, tym większe są szanse na wyleczenie. Rokowanie zależy od wielu czynników – wielkości i rozległości guza, a także obecności ewentualnych przerzutów.
Rak żołądka Rak żołądka to choroba, która na początku zwykle przebiega bezobjawowo. Może także powodować niecharakterystyczne objawy, takie jak dyskomfort w górnej części brzucha, odbijanie, wzdęcia. Im wcześniej rak żołądka zostanie wykryty, tym większe są szanse na wyleczenie. Rokowanie zależy od wielu czynników – wielkości i rozległości guza, a także obecności ewentualnych przerzutów.
Konferencje MP
-
Endoskopia 2026
Katowice, 5 września
- wzajemna edukacja w endoskopii – jak szkolić siebie i innych?
- kwalifikacja zmian do leczenia
- diagnostyka optyczna nowotworów przewodu pokarmowego
- zmiany w jelicie grubym – leczenie endoskopowe czy chirurgiczne?
-
Chirurgia 2026
Obejrzyj wykłady
- krwawienie do dolnego odcinka przewodu pokarmowego
- anatomia chirurgiczna okolicy pachwiny oraz pachy
- resekcja międzyzwieraczowa odbytnicy
- współczesna chirurgia raka trzustki
- endoskopia trzeciej przestrzeni
-
Interna 2026
Obejrzyj wykłady
- zapalenie mięśnia sercowego – aktualne wytyczne ESC
- zapalenie błony śluzowej żołądka
- przewlekła choroba nerek – osiąganie remisji
- Treat-to-target (T2T) w chorobach reumatycznych
- hiperaldosteronizm pierwotny
Napisz do nas
Zadaj pytanie ekspertowi, przyślij ciekawy przypadek,
zgłoś absurd, zaproponuj temat dziennikarzom.
Pomóż redagować portal.
Pomóż usprawnić system ochrony zdrowia.