Tłumaczył lek. Marcin Pustkowski
Konsultowała dr hab. n. med. Anna Przeklasa-Muszyńska, Zakład Badania i Leczenia Bólu Katedry Anestezjologii i Intensywnej Terapii, Uniwersytet Jagielloński Collegium Medicum w Krakowie
Jak cytować: Paisley P., Serpell M.: Zespół wieloobjawowego bólu miejscowego – rozpoznanie i leczenie. Med. Prakt., 2019; 6: 56–65
Republished with permission from The Practitioner, 2017; 261 (1807), Peter Paisley, Mick Serpell. Diagnosis and management of complex regional pain syndrome: 17–20. Copyright © The Practitioner 2017
Skróty: CRPS (complex regional pain syndrome) – zespół wieloobjawowego bólu miejscowego, QALY – lata życia skorygowane jego jakością
Zespół wieloobjawowego bólu miejscowego (complex regional pain syndrome – CRPS) to przewlekły i wyniszczający zespół bólowy. Składają się na niego: ciągły ból, zaburzenia czuciowe, sudomotoryczne (związane z gruczołami potowymi), naczynioruchowe i ruchowe w zajętej kończynie.1
W ciągu ostatniego 10-lecia standaryzacja taksonomii i utworzenie międzynarodowego konsorcjum
badawczego zajmującego się CRPS poprawiły znajomość i leczenie tego często słabo rozumianego
zespołu.2
Chociaż patofizjologia CRPS nie została dotąd w pełni wyjaśniona, to koncepcja traktowania
CRPS jako jednostki chorobowej nie jest nowa. W czasie wojny secesyjnej młody lekarz wojskowy
Silas Weir Mitchell leczył wielu chorych z ranami
postrzałowymi, u których rozwijał się silny,
piekący ból z późniejszą utratą funkcji. Mitchell
przypisywał to urazowi nerwu i nazwał „kauzalgią”.3 W ciągu następnych 150 lat stosowano wiele różnych terminów odzwierciedlających postulowaną
patofizjologię, takich jak atrofia Sudecka lub
odruchowa dystrofia współczulna.
W latach 90. XX wieku Cedrie Stanton Hicks,
próbując zmienić tradycyjne podejście do choroby,
zaproponował aktualną taksonomię i wprowadził
terminologię o charakterze bardziej opisowym.4
Aby oddać znaczną różnorodność obrazów klinicznych,
wybrano słowo „wieloobjawowy”; „miejscowy”
oznacza, że lokalizacja bólu nie odpowiada
podziałowi na dermatomy, „ból” jest warunkiem
niezbędnym do ustalenia rozpoznania, a „zespół”
określa związane z chorobą objawy podmiotowe i przedmiotowe.
CRPS dzieli się na podtypy: CRPS I i CRPS II.
Pierwszy zasadniczo występuje po urazie, bez
potwierdzonego uszkodzenia nerwu (nazywany
jest także algodystrofią – p. tab. 1 – przyp. red.) i dawniej znany był jako odruchowa dystrofia
współczulna. Drugi podtyp to klasyczna kauzalgia,
która może się rozwinąć po urazie nerwu. CRPS I może wystąpić po miejscowych urazach, takich
jak złamanie, skręcenie, zabieg chirurgiczny, lub w wyniku nawet odległych uszkodzeń, takich jak
zawał serca lub incydent naczyniowomózgowy.5
Nawet w 1 przypadków nie znajduje się żadnego
wyraźnego czynnika sprawczego ani zdarzenia
inicjującego.5
| Tabela 1. Synonimy algodystrofii* |
|---|
|
algoneurodystrofia (algoneurodystrophy)
atrofia Sudecka (Sudeck’s atrophy) choroba Sudecka (Sudeck’s disease) dystrofia Sudecka (Sudeck’s dystrophy)a kauzalgia (causalgia)b obwodowa nerwica troficzna (peripheral trophoneurosis) odruchowa dystrofia współczulna (reflex sympathetic dystrophy) porażenie współczulne Babińskiego i Fromenta (Babinski-Froment sympathetic paralysis) pourazowa osteoporoza Leriche’a (Leriche’s post-traumatic osteoporosis) pozawałowa sklerodaktylia (postinfarction sclerodactyly) wędrująca osteoliza (migratory osteolysis) urazowy skurcz naczyniowy (traumatic angiospasm; traumatic vasopasm) zespół bark–ręka (hand–shoulder syndrome) zespół biodro–stopa (foot–hip syndrome) złożony zespół bólu miejscowego typu I (complex regional pain syndrome type I) zespół Sudecka, Babińskiego i Leriche’a (Sudeck-Babinski-Leriche syndrome) zespół Pourfourta du Petit (Pourfourt du Petit syndrome) |
| a Termin „dystrofia Sudecka” odnosi się w ścisłym znaczeniu tylko do zmian radiologicznych (osteoporozy).
b Kauzalgia jest odróżniana jako złożony zespół bólu miejscowego typu II, jeżeli wystąpiło uszkodzenie nerwu. * Od Redakcji: przedruk z: Kucharz E.J.: Zaburzenia nerwowo-naczyniowe. Algodystrofia. W: Gajewski P., red.: Interna Szczeklika 2018. Medycyna Praktyczna, Kraków 2018: 2106 |
Po przeprowadzeniu dużego europejskiego badania epidemiologicznego wiemy obecnie, że CRPS występuje częściej, niż poprzednio sądzono, a roczny wskaźnik zapadalności wynosi 26 na 100 tys. osób.6 Jest to wartość podobna do zapadalności na neuralgię nerwu trójdzielnego i większa niż zapadalność na stwardnienie rozsiane. Można przypuszczać, że lekarz rodzinny z zadeklarowanymi 2000 pacjentów spotka 1 przypadek na 2 lata. Zapadalność jest największa w grupie wiekowej 55–75 lat i wykazuje związek z astmą i migreną.7 CRPS występuje 3-krotnie częściej u kobiet niż u mężczyzn.
Obraz kliniczny
Rozpoznanie CRPS należy podejrzewać u każdego pacjenta, który zgłasza się z uporczywym bólem w kończynie, utrzymującym się dłużej niż spodziewany okres gojenia się tkanek po ostrym urazie, skręceniu, złamaniu lub zabiegu chirurgicznym. W ponad 90% przypadków dominującym objawem jest silny ból w okolicach „rękawiczek” i „skarpetek”.8 U dorosłych najczęściej dolegliwości dotyczą kończyny górnej, a u dzieci i młodzieży kończyny dolnej.9 Diagnostyka różnicowa wymaga niestety uwzględnienia wielu przyczyn (tab. 2). Nie istnieje pojedynczy test lub badanie, dzięki którym można by definitywnie potwierdzić zespół, będący zasadniczo rozpoznaniem klinicznym. Zamiast tego w ciągu wielu lat opracowywano wiele różnych kryteriów diagnostycznych, które następnie korygowano w miarę coraz lepszego rozumienia istoty tego zespołu.
| Tabela 2. Diagnostyka różnicowa w CRPS | |||
|---|---|---|---|
| Ból neuropatyczny | Choroba naczyń | Zapalenie | Ból mięśniowo-powięziowy |
| neuropatia obwodowa
ucisk nerwu radikulopatia neuralgia popółpaścowa ból poudarowy pleksopatia choroba neuronu ruchowego |
zakrzepica sinica obwodowa (akrocyjanoza) miażdżyca pierwotny objaw Raynauda (choroba Raynauda) bolesny rumień kończyn (erytromelalgia) |
zapalenie kaletki maziowej seronegatywne zapalenie stawów inne choroby z zakresu reumatologii róża |
urazy na skutek powtarzających się czynności (np. związane z używaniem klawiatury lub
myszki komputerowej – przyp. red.) zespoły związane z nadmiernym/ niefizjologicznym obciążaniem kończyn fibromialgia |
| na podstawie 10. poz. piśmiennictwa
CRPS – zespół wieloobjawowego bólu miejscowego | |||
Ponieważ pierwsze kryteria diagnostyczne
International Association for the Study of Pain z 1994 roku uznano za niewystarczająco swoiste, w 2004 roku zastąpiono je aktualnie stosowanymi
kryteriami budapesztańskimi.
W ramach kryteriów budapesztańskich wyróżnia
się 2 rodzaje kryteriów diagnostycznych:
kryteria kliniczne,1 które są najczęściej stosowane w codziennej praktyce (ryc.), oraz wykorzystywane w badaniach naukowych kryteria badawcze, w których zwiększenie swoistości uzyskano kosztem
zmniejszonej czułości.
Kryteria wymagają spełnienia 4 warunków:
1) występowania ciągłego bólu nieproporcjonalnego
do zdarzenia inicjującego
2) zgłaszania przez pacjenta objawów podmiotowych
należących do 3 z 4 kategorii
3) stwierdzenia w badaniu przedmiotowym objawów
przedmiotowych należących do 2 z 4 wymienionych
wyżej kategorii
4) braku innego rozpoznania, które wyjaśniałoby
taki obraz kliniczny.
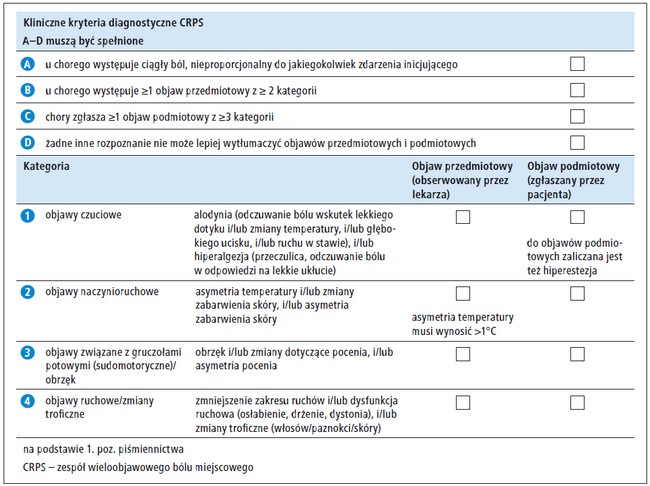 Ryc. Kryteria budapesztańskie rozpoznania CRPS
Ryc. Kryteria budapesztańskie rozpoznania CRPS
Objawy podmiotowe i przedmiotowe
Ból
Ból jest na ogół opisywany za pomocą określeń typowych dla neuropatii, takich jak: piekący, przeszywający lub rwący. Może on być wyniszczający dla chorego, który niechętnie porusza zajętą kończyną lub niechętnie poddaje się badaniu z obawy przed pogłębieniem dyskomfortu.
Objawy naczynioruchowe
Dawniej przypuszczano, że po urazie u chorych dochodziło do transformacji z ostrej (tzw. ciepłej) fazy CRPS, charakteryzującej się przekrwieniem i obrzękiem, do fazy „zimnej”, objawiającej się bladością, sinicą i niedokrwieniem.5 Obecnie uważa się, że zmiany barwy i temperatury zajętej kończyny, związane ze zmienionym napięciem ścian naczyń, mogą się pojawiać w każdym stadium choroby.
Objawy sudomotoryczne
W ciężkich przypadkach może być wyraźnie widoczny obrzęk i zniekształcenie zajętej kończyny. Mogą być one tak nasilone, że zanim rozpozna się ostatecznie CRPS, rozważa się inne przyczyny, takie jak zakrzepica żylna. Wydzielanie potu może być zwiększone lub zmniejszone.
Objawy ruchowe i troficzne
U chorych z CRPS obserwuje się zmniejszenie ruchomości, dystonię i drżenie drobnofaliste.8 Obserwuje się również zmiany dotyczące wzrostu włosów i paznokci (pobudzenie lub zahamowanie) oraz woskowy, atroficzny wygląd skóry.6,11
Badania diagnostyczne
W ramach badań naukowych opisywano wykorzystanie
RTG, trójfazowej scyntygrafii kości, analizy
potu, diagnostycznych blokad współczulnych
oraz ilościowych badań czucia.6 Na podstawie RTG
we wczesnych stadiach można wykazać osteopenię
lub nieregularnie rozmieszczone ogniska osteoporozy. W scyntygrafii kości można zaobserwować
asymetrię reakcji naczynioruchowych i zaburzenia
przepływu krwi.
Żadne z tych zmian nie są swoiste, a rola badań
diagnostycznych w CRPS polega głównie na wykluczeniu
innych rozpoznań.
Patofizjologia
Pomimo szeregu postulowanych teorii wciąż utrzymują
się znaczne kontrowersje na temat mechanizmów
powstawania CRPS. Być może, podobnie
jak w zespołach bólu neuropatycznego, w jego
powstawaniu biorą udział zarówno mechanizmy
obwodowe, jak i ośrodkowe.12
Sugerowano, że czynnikami patogenetycznymi
mogą być: przewlekłe zapalenie, zapalenie
neurogenne i mechanizmy autoimmunologiczne.
Wskazują na to stwierdzane u chorych z CRPS
zwiększone stężenia cytokin prozapalnych w surowicy,
osoczu i płynie mózgowo-rdzeniowym.13-15 W opublikowanym piśmiennictwie zwracano
uwagę na uszkodzenie niedokrwienno-reperfuzyjne w obrębie mikrokrążenia, czynniki
genetyczne oraz reorganizację funkcji kory mózgowej (podobną do fantomowego bólu kończyny).16-18 W związku z tym niektórzy badacze zaproponowali,
aby leczenie ukierunkować na domniemany,
leżący u podłoża choroby mechanizm, który uważa
się za najbardziej znaczący (tzn. stosowanie leków
przeciwzapalnych, aby opanować zapalenie, leków
rozluźniających mięśnie szkieletowe w zaburzeniach
ruchowych, leków stosowanych w leczeniu
neuropatii w przypadku bólu neuropatycznego itd.).19 W rzeczywistości rozróżnienie podtypów CRPS
może być trudne. Poniżej zaproponowano racjonalne
podejście do postępowania i leczenia.
Leczenie
Postępowanie u chorych na CRPS jest wieloaspektowe i musi mieć charakter wielodyscyplinarny.
Ogólnym celem jest zmniejszenie nasilenia objawów
bólowych i poprawa funkcjonowania chorego.
Aby zapobiec powstaniu spirali objawów w postaci
oszczędzania kończyny, utraty funkcji i zaburzeń psychologicznych, które towarzyszą uporczywemu
bólowi, zaleca się szybkie i intensywne leczenie.20
Główne kryteria kierowania chorych do poradni
specjalistycznych obejmują:21
1) potwierdzenie rozpoznania lub wykluczenie innych
rozpoznań (poradnie: leczenia bólu, neurologiczna,
reumatologiczna)
2) wykluczenie zaburzeń wymagających interwencji
(np. poradnia ortopedyczna w przypadku
braku zrostu złamania lub podejrzenia zakażenia)
3) sytuację, gdy objawy okazują się trudne w leczeniu
(poradnia leczenia bólu)
4) potrzebę rehabilitacji w celu poprawy funkcjonalnej
(poradnia leczenia bólu, fizjoterapeuta
zajmujący się leczeniem bólu).
Autorzy zalecają kierowanie pacjentów w trybie
pilnym do lokalnej poradni leczenia bólu, aby
ustalić priorytety postępowania, zanim pojawi się
spirala objawów w postaci utraty funkcji, depresji i nasilenia bólu. Jak wiadomo, czas oczekiwania
na przyjęcie w poradniach specjalistycznych może wynosić kilka miesięcy, a ich dostępność różni się w zależności od regionu.22 Oznacza to, że (z wyjątkiem
łagodnych przypadków, które można leczyć w warunkach POZ) terapię należy rozpocząć już
podczas oczekiwania na przyjęcie przez specjalistę.
Ostatecznymi celami leczenia są: przywrócenie
prawidłowego funkcjonowania i opanowanie objawów.
Jeśli pacjent spełnia kryteria rozpoznania
CRPS, ale wpływ choroby na funkcjonowanie
psychospołeczne jest minimalny, a objawy są dobrze
kontrolowane za pomocą leczenia przeciwbólowego
pierwszego wyboru, nie ma potrzeby kierowania
pacjenta do specjalisty, chyba że sytuacja
ulegnie zmianie.
W opublikowanym wcześniej artykule8 zaproponowano
postępowanie złożone z 4 elementów:
edukacji pacjentów, rehabilitacji, łagodzenia bólu
(leki przeciwbólowe i zabiegi chirurgiczne) oraz interwencji
psychologicznych. Ważne, aby wyjaśnić
choremu, co oznacza diagnostyczny termin CRPS,
jak obecnie rozumiemy istotę tego procesu chorobowego
oraz jakie są dostępne opcje postępowania.
Dzięki temu pacjent ma pewność, że jego dolegliwości
nie są lekceważone, a potencjalnie niepokojące
objawy, takie jak obrzęk i zmiany barwy skóry,
są typowymi cechami tego zespołu.
Dzięki szybkiemu skierowaniu do fizjoterapeuty
można rozpocząć proces desensytyzacji, rozciągania,
stopniowego obciążania kończyny i wprowadzania
technik neurorehabilitacji (graded motor
imagery – GMI). W zależności od dostępnych
zasobów niektóre ze stosowanych metod leczenia
mogą mieć charakter specjalistyczny. Podkreśla
to, jak pilne jest kierowanie pacjentów do poradni
leczenia bólu, gdzie można zaplanować specjalistyczną
fizjoterapię skoncentrowaną na leczeniu
bólu. W leczeniu CRPS terapia zajęciowa i fizjoterapia
charakteryzują się podwójnym korzystnym
działaniem w postaci ograniczenia bólu i poprawy
czynnościowej.23
W celu uzyskania kontroli objawów autorzy
sugerują rozpoczęcie leczenia od paracetamolu i leków przeciwzapalnych, a jeśli nie będą one
skuteczne – dodania leków pierwszego wyboru
zwalczających ból neuropatyczny (np. duloksetyny,
amitryptyliny lub leków strukturalnie podobnych
do kwasu γ-aminomasłowego [gabapentyny
lub pregabaliny – przyp. red.]). W przypadku
tych ostatnich poza praktyką kliniczną istnieje
niewiele danych naukowych dotyczących ich stosowania w leczeniu CRPS. Niemniej jednak w badaniu
klinicznym z randomizacją wykazano, że
gabapentyna zmniejsza natężenie bólu i ubytków
czuciowych.24 Użyteczne może być krótkotrwałe
stosowanie tramadolu. Okres stosowania należy
początkowo ograniczyć do 4 tygodni, aby sprawdzić,
czy opioid ten ma korzystne działanie. Zgodnie z krajowymi (obowiązującymi w Wielkiej Brytanii –
przyp. red.) wytycznymi należy jednak zachować
ostrożność przy stosowaniu silniejszych opioidów w leczeniu przewlekłego bólu nienowotworowego.25
W niektórych ośrodkach na wniosek specjalisty
we wczesnej fazie leczenia wprowadza się bisfosfoniany,
choć nie jest to powszechna praktyka. Istnieją
dane wskazujące na ich wpływ na zmniejszenie
natężenia bólu i poprawę mobilności pacjenta.26
Zaletą leków stosowanych miejscowo jest
działanie ograniczone do jednej okolicy ciała i mniejsze ryzyko ogólnoustrojowych działań niepożądanych.
Są one atrakcyjną opcją w leczeniu osób, które nie tolerują leków pierwszego wyboru
zwalczających ból neuropatyczny,
lub pacjentów podatnych na wystąpienie działań niepożądanych
(osoby w podeszłym wieku, osoby ze współistniejącym
zaburzeniem czynności nerek lub wątroby).27 W leczeniu CRPS z powodzeniem stosuje
się miejscowo lidokainę w postaci plastrów 5%
oraz kapsaicynę w postaci kremu 0,075%, chociaż
dane naukowe na ich temat ograniczone są
jedynie do opisów przypadków.28 Warto jednak
wypróbować te leki – na ogół dobrze tolerowane – w oczekiwaniu na konsultację specjalisty. Rozsądnie
jest uprzedzić pacjenta o pieczeniu i świądzie,
które mogą wystąpić na początku leczenia kapsaicyną, i zapewnić, że zwykle ustępują one po kilku
dniach jej stosowania (kapsaicyna w kremie jest
niedostępna w Polsce; wytyczne postępowania w CRPS z Wielkiej Brytanii z 2018 r. nie zalecają
stosowania kapsaicyny – przyp. kons.).
Wykazano, że jeśli stwierdza się cechy niestabilności
naczynioruchowej i „zimnego” CRPS, skuteczne
jest krótkotrwałe leczenie nifedypiną lub
fenoksybenzaminą (odpowiednio bloker kanałów
wapniowych i α-bloker; oba leki są niedostępne w Polsce – przyp. red.).29
Jeśli powyższe postępowanie jest nieskuteczne w zmniejszaniu natężenia bólu, specjalista
leczenia bólu rozważy bardziej inwazyjne interwencje,
takie jak dożylne podanie ketaminy lub
lidokainy albo wykonanie blokady współczulnej,
na przykład blokady zwoju gwiaździstego w przypadku CRPS w obrębie kończyny górnej. W naszym ośrodku rozważylibyśmy w takim
przypadku neuromodulację w postaci stymulacji
rdzenia kręgowego, a w razie oporności na leczenie
– stymulację zwojów rdzeniowych. Dane pochodzące z badań z randomizacją oraz wytyczne National Institute for Health and Care Excellence
wskazują na korzystny wskaźnik efektywności
kosztów takiego postępowania, przy koszcie zyskanego
QALY (quality adjusted life-year – roku
życia skorygowanego jego jakością) wynoszącym
3562 funtów brytyjskich.30,31
Należy także wspomnieć, że powyższe metody
stosuje się tylko w ramach opieki wielodyscyplinarnej,
kładąc nacisk na samoopiekę, fizjoterapię
oraz interwencje psychologiczne dla uzyskania korzyści,
jakie wiążą się z tymi sposobami leczenia.
W przypadku metod neuromodulacyjnych, przed
wdrożeniem takiej inwazyjnej interwencji każdego
pacjenta oceniają dostępni na miejscu: specjalista
leczenia bólu, fizjoterapeuta i psycholog.
Istnieje interesująca wzajemna zależność między
przewlekłym bólem a depresją. Została ona dobrze
opisana w niedawno opublikowanym artykule.32
Zasadniczo u chorych z CRPS należy przeprowadzić
badanie przesiewowe w kierunku współistniejącej
depresji i lęku i – jeśli to wskazane – zastosować
farmakoterapię i wsparcie psychologiczne. W naszej poradni podczas pierwszej konsultacji w ramach oceny stanu psychospołecznego przeprowadzamy u wszystkich pacjentów badanie przesiewowe w kierunku istotnych zaburzeń nastroju –
zarówno istniejących wcześniej, jak i wtórnych w stosunku do bólu.
Celem jest zidentyfikowanie pacjentów, którzy
wymagają leczenia istotnej klinicznie depresji lub
lęku, zarówno z zastosowaniem farmakoterapii,
jak i przy wsparciu specjalistycznego zespołu
psychologów zajmujących się problematyką bólu i pracujących w poradni leczenia bólu. W przypadku każdej osoby z istotną, pierwotną
chorobą psychiatryczną włączamy do opieki nad
pacjentem zespół psychiatrów, prosząc o konsultację
lub – w skomplikowanych przypadkach – o objęcie
pacjenta leczeniem. Jeśli chory jest już pod opieką psychiatry, nie zmieniamy bez uzgodnienia z nim stosowanego leku przeciwdepresyjnego
na inny lek z tej grupy, który zwalcza również ból
neuropatyczny, taki jak duloksetyna. U niektórych
chorych, na przykład z chorobą afektywną
dwubiegunową, po zastosowaniu pewnych leków
zwalczających neuropatię występować będzie
zwiększone ryzyko manii, dlatego przed zmianą
leku zawsze konsultujemy tę decyzję z zespołem
psychiatrycznym zajmującym się pacjentem. W piśmiennictwie odrzucono hipotezę o psychogennych
przyczynach CRPS.33
Omówienie
Rozpoznanie CRPS może stanowić wyzwanie, a pacjenci często przechodzą wcześniej wiele konsultacji i badań dodatkowych, aby wykluczyć inny
proces chorobowy.
Po ustaleniu rozpoznania ważne jest pilne rozpoczęcie
leczenia, aby zapobiec niekorzystnym
następstwom tego zespołu. Przy intensywnym
postępowaniu u 85% chorych uzyskuje się istotną
poprawę w zakresie bólu i poziomu funkcjonowania w ciągu pierwszych 2 lat od ustalenia
rozpoznania.34 Niestety, jeśli poprawa nie nastąpi w tym czasie, prawdopodobieństwo jej uzyskania w późniejszym okresie jest mniejsze.34 Podkreśla
to, jak wiele znaczy szybkie rozpoznanie, wyjaśnienie
istoty choroby pacjentowi oraz wdrożenie
wymaganych strategii postępowania wielodyscyplinarnego.
Dostępne dotychczas dane naukowe dotyczące
leczenia CRPS są ograniczone z powodu słabej
metodologii badań, pogłębionej przez chaotyczność i niespójność kryteriów diagnostycznych (co obecnie
uległo poprawie dzięki kryteriom budapesztańskim).
Głównym celem leczenia jest poprawa w zakresie
stanu czynnościowego, czemu służy stosowanie
specjalistycznych technik fizjoterapii wspomaganych
przez takie leki przeciwbólowe lub interwencje,
które okażą się skuteczne. Dostępnych jest
wiele opisów przypadków, ale najsilniejsze dostępne
dane naukowe wskazują na skuteczność stosowania
farmakoterapii z zastosowaniem bisfosfonianów,
leków przeciwbólowych zwalczających ból
neuropatyczny lub ketaminy.21
Zapamiętaj
• CRPS to przewlekły i wyniszczający zespół bólowy. Składają się na niego: ciągły ból, zaburzenia czuciowe, sudomotoryczne, naczynioruchowe i ruchowe w zajętej kończynie. Roczny wskaźnik zapadalności wynosi 26 na 100 tys. osób. Jest to wartość podobna do zapadalności
na neuralgię nerwu trójdzielnego i większa niż zapadalność np. na stwardnienie rozsiane. Zapadalność jest największa w grupie wiekowej 55–75 lat i wykazuje związek z astmą i migreną. CRP S występuje 3-krotnie częściej u kobiet niż u mężczyzn.
• Rozpoznanie CRP S należy podejrzewać u każdego pacjenta zgłaszającego się z uporczywym bólem w kończynie, który utrzymuje się dłużej niż spodziewany okres gojenia się tkanek po ostrym urazie, skręceniu, złamaniu lub zabiegu chirurgicznym. W ponad 90% przypadków
dominującym objawem jest silny ból w okolicach „rękawiczek” i „skarpetek”. Diagnostyka różnicowa wymaga niestety uwzględnienia wielu przyczyn. Nie istnieje pojedynczy test lub badanie, dzięki którym można by definitywnie potwierdzić zespół będący zasadniczo
rozpoznaniem klinicznym.
• Kryteria diagnostyczne International Association for the Study of Pain uznano za niewystarczająco swoiste, w 2004 roku zastąpiono je aktualnie
stosowanymi kryteriami budapesztańskimi. Po pierwsze, musi występować ciągły ból nieproporcjonalny do zdarzenia inicjującego.
Po drugie, pacjent musi zgłaszać objawy należące do 3 z 4 kategorii. Po trzecie, w badaniu przedmiotowym stwierdza się objawy przedmiotowe
należące do 2 z 4 wymienionych wyżej kategorii. W końcu brak jest innego rozpoznania, które wyjaśniałoby taki obraz kliniczny.
• Leczenie chorych na CRP S jest wieloaspektowe i musi mieć charakter wielodyscyplinarny. Główne kryteria kierowania chorych do poradni
specjalistycznych obejmują: potwierdzenie rozpoznania lub wykluczenie innych rozpoznań (poradnia leczenia bólu, neurologiczna, reumatologiczna); wykluczenie zaburzeń wymagających interwencji (np. poradnia ortopedyczna w przypadku braku zrostu złamania lub podejrzenia zakażenia); sytuację, gdy objawy okazują się trudne do leczenia (poradnia leczenia bólu); potrzebę rehabilitacji w celu poprawy funkcjonalnej (poradnia leczenia bólu, fizjoterapeuta zajmujący się leczeniem bólu). Pacjenci powinni być kierowani w trybie pilnym do poradni leczenia bólu, aby ustalić priorytety postępowania, zanim pojawi się spirala objawów w postaci utraty funkcji, depresji i nasilenia bólu.
• W celu uzyskania kontroli objawów autorzy sugerują rozpoczęcie leczenia od paracetamolu i leków przeciwzapalnych, a jeśli nie będzie ono skuteczne – dodanie leków pierwszego wyboru zwalczających ból neuropatyczny (np. duloksetyny, amitryptyliny lub leków strukturalnie
podobnych do kwasu γ-aminomasłowego). Zaletą leków stosowanych miejscowo jest działanie ograniczone do jednej okolicy ciała i mniejsze ryzyko ogólnoustrojowych działań niepożądanych. Są one atrakcyjną opcją w leczeniu osób, które nie tolerują leków pierwszego
wyboru zwalczających ból neuropatyczny oraz u osób podatnych na wystąpienie działań niepożądanych (osoby w podeszłym wieku, osoby ze współistniejącym zaburzeniem czynności nerek lub wątroby). W leczeniu CRP S z powodzeniem stosuje się miejscowo lidokainę w postaci plastrów 5% oraz kapsaicynę w postaci kremu 0,075%, chociaż dane naukowe na ich temat ograniczone są jedynie do opisów przypadków. Warto je jednak wypróbować w oczekiwaniu na konsultację specjalisty, są też na ogół dobrze tolerowane. Rozsądnie jest uprzedzić pacjenta o pieczeniu i świądzie, które mogą wystąpić na początku leczenia kapsaicyną, i zapewnić, że zwykle ustępują one po kilku dniach jej stosowania.
Piśmiennictwo:
1. Harden R.N., Bruehl S., Perez R.S. i wsp.: Validation of proposed diagnostic criteria for complex regional pain syndrome. Pain, 2010; 150: 268–2742. Birklein F., Harden N., Perez S.: Complex regional pain syndrome: from bench to bedside. Pain, 2016: Refresher Courses. 16th World Congress on Pain. IASP Press. Washington 2016
3. Mitchel S.W., Morehouse G., Keen W.: Gunshot wounds and other injuries of nerves. Lippincott & Co. Philadelphia 1864
4. Stanton-Hicks M.: Complex regional pain syndrome: a new name for reflex sympathetic dystrophy and causalgia. Curr. Pain Headache Rep., 1997; 1: 34–40
5. Brook P., Connell J., Pickering T.: Oxford Handbook of Pain Management. Oxford University Press. Oxford 2011
6. de Mos M., de Bruijn A.G., Huygen F.J. i wsp.: The incidence of complex regional pain syndrome: a population-based study. Pain, 2007; 129: 12–20
7. de Mos M., Huygen F.J., Dieleman J.P. i wsp.: Medical history and the onset of complex regional pain syndrome (CRPS). Pain, 2008; 39: 458–466
8. Ganty P., Chawla R.: Complex regional pain syndrome: recent updates. Cont. Educ. Anaes. Crit. Care Pain Med., 2013; 14: 79–84
9. Colvin L., Fallon M.: ABC of Pain. Wiley. Chichester 2012
10. Van Eijs F., Stanton-Hicks M., Van Zundert J. i wsp.: Evidence based interventional pain medicine according to clinical diagnoses. 16. Complex regional pain syndrome. Pain Pract., 2011; 11: 70–87
11. Veldman P.H., Reynen H.M., Arntz I.E. i wsp.: SIgns and symptoms of réflex sympathetic dystrophy: prospective study of 892 patients. Lancet, 1993; 342: 1012–1016
12. Birklein F., Schlereth T.: Complex regional pain syndrome – significant progress in understanding. Pain, 2015; 156: S94–S103
13. Chinkel C., Gaertner A., Zaspel J. i wsp.: Inflammatory mediators are altered in the acute phase of posttraumatic complex regional pain syndrome. Clin. J. Pain, 2006; 22: 235–239
14. Alexander G.M., van Rijn M.A., van Hilten J.J. i wsp.: Changes in cerebrospinal fluid levels of pro-inflammatory cytokines in CRPS. Pain, 2005; 116: 213–219
15. Alexander G.M., Peterlin B.L., Perreault M.J. i wsp.: Changes in plasma cytokines and their soluble receptors in complex regional pain syndrome. J. Pain, 2012; 13: 10–20
16. Laferriere A., Millecamps M., Xanthos D. i wsp.: Cutaneous tactile allodynia associated with microvascular dysfunction in muscle. Mol. Pain, 2008; 4: 49
17. Kemler M.A., van de Vusse A.C., van den Berg-Loonen E.M. i wsp.: HLA-DQ1 associated with relfex sympathetic dystrophy. Neurology, 1999; 53: 1350–1351
18. Maihofner C., Handwerker H.O., Neundorger B. i wsp.: Patterns of cortical reorganisation in complex regional pain syndrome. Neurology, 2004; 63: 693–701
19. Bharwani K.D., Dickx M., Huygen F.J.P.M.: Complex regional pain syndrome: diagnosis and treatment. BJA Education, 2017; 8: 262–268
20. Harden R.N., Swan M., King A. i wsp.: Treatment of complex regional pain syndrome: functional restoration. Clin. J. Pain, 2006; 22: 420–424
21. Royal College of Physicians. Complex regional pain syndrome in adults. UK guidelines for diagnosis, referral and management in primary and secondary care. RCP London 2012
22. McGhie J., Grady K.: Where now for UK chronic pain management services? BJA, 2016; 2: 159–162
23. Perez R.S., Zollinger P.E., Dijkstra P.U. i wsp.: Evidence based guidelines for complex regional pain syndrome type 1. BMC Neurol., 2010; 10: 20
24. Van de Vusse A.C., Stomp-van den Berg S.G., Kessels A.H. i wsp.: Randomised controlled trial of gabapentin in complex regional pain syndrome type 1. BMC Neurol., 2004; 4: 13
25. www.rcoa.ac.uk/faculty-of-pain-medicine/opioidsaware
26. Dirckx M., Stronks D.L., Groeneweg G. i wsp.: Effect of immunomodulating medications in complex regional pain syndrome: a systematic review. Clin. J. Pain, 2012; 28: 355–363
27. Paisley P., Serpell M.: The role of topiceuticals in cancer pain. Current Opinion Supp. Pall. Care, 2017; 11: 93–98
28. Ribbers G.M., Stam H.J.: Complex regional pain syndrome type 1 treated with topical capsaicin: a case report. Arch. Phys. Med. Rehab., 2001; 82: 851–852
29. Muizelaar J.P., Kleyer M., Hertogs I.A. i wsp.: Complex regional pain síndrome (réflex sympathetic dystrophy and causalgia): management with the calcium channel blocker nifedipine and/or the alpha-sympathetic blocker phenoxybenzamine in 59 patients. Clin. Neurol. Neurosurg., 1997; 99: 26–30
30. Deer T., Levy R., Kramer J. i wsp.: Dorsal root ganglion stimulation yielded higher treatment success for complex regional pain syndrome and causalgia at 3 and 12 months in a randomized comparative trial. Pain, 2017; 158: 669–681
31. Kemler M.A., Raphael J.H., Bentley A. i wsp.: The costeffectiveness of spinal cord stimulation for complex regional pain syndrome. Value Health, 2010; 13: 735–742
32. Surah A., Baranidharan G., Morley S.: Chronic pain and depression. Cont. Edu. Anaes. Crit. Care Pain, 2013; 14: 85–89
33. Goebel A.: CRPS in adults. Rheumatology, 2011; 50: 1739–1750
34. de Mos M., Huygen F.J., van der Hoeven-Borgman M. i wsp.: Outcome of the complex regional pain síndrome. Clin. J. Pain, 2009; 25: 590–597
KOMENTARZ
dr hab. n. med. Anna Przeklasa-Muszyńska
Zakład Badania i Leczenia Bólu Katedry Anestezjologii i Intensywnej
Terapii, Uniwersytet Jagielloński Collegium Medicum w Krakowie
Jak cytować: Przeklasa-Muszyńska A.: Komentarz. W: Paisley P., Serpell M.: Zespół wieloobjawowego bólu miejscowego – rozpoznanie i leczenie. Med. Prakt., 2019; 6: 64–65
Skróty: CRPS (complex regional pain syndrome) – zespół wieloobjawowego bólu miejscowego
Choć w Polsce znane są kryteria rozpoznawania CRPS, to leczenie stanowi problem ze względu na różnorodność kliniczną tego zespołu wynikającą z różnic patofizjologicznych jego powstawania. W CRPS dochodzi do zmian na wielu poziomach zaangażowanych w procesie nocycepcji. U chorych często współwystępują: lęk, depresja, skłonność do katastrofizowania (zniekształcenie procesu poznawczego polegające na przewidywaniu negatywnej przyszłości bez brania pod uwagę innych, bardziej prawdopodobnych możliwości – przyp. red.) bólu i innych objawów, zachowania bólowe, koncentrowanie się na objawach, obawa przed skutkami choroby. Leczenie CRPS powinno przebiegać wielokierunkowo. Zalecana jest zarówno farmakoterapia, jak również metody niefarmakologiczne. Najistotniejsze elementy leczenia to zmniejszenie dolegliwości, poprawa zakresu ruchomości kończyny, siły mięśniowej i funkcji kończyny oraz przywrócenie aktywności społecznej chorego. Niektóre możliwości podane w opracowaniu nie są w Polsce dostępne (np. krem zawierający kapsaicynę 0,75%). Inne wymieniane przez autorów metody są znane i wykorzystywane do leczenia CRPS. W poradniach leczenia bólu posiadających certyfikat Polskiego Towarzystwa Badania Bólu lekarze potrafią rozpoznać i leczyć ten zespół bólowy, istnieje tam również możliwość zastosowania interwencji psychologicznych. W Polsce funkcjonuje także wiele innych ośrodków, gdzie wykorzystuje się model wielokierunkowego leczenia.
Efekt przeciwbólowy zastosowanych w leczeniu CRPS metod leczenia zależy od czasu trwania choroby i najlepsze efekty obserwowano w grupie, w której CRPS trwał nie dłużej niż 4 miesiące. Paracetamol jest lekiem bezpiecznym, powodującym niewiele objawów niepożądanych. Chociaż skuteczność niesteroidowych leków przeciwzapalnych w leczeniu bólu towarzyszącego CRPS nie była badana, można próbować zastosować leki z tej grupy u pacjentów z bólem o małym i umiarkowanym nasileniu, u których ma on cechy bólu zapalnego (w tej samej grupie pacjentów można rozważać podawanie glikokortykosteroidów), pamiętając o objawach niepożądanych w przypadku stosowania długotrwałego. W wielu zespołach bólu neuropatycznego wykazano skuteczność leczenia tramadolem, w związku z czym rozważa się możliwość stosowania tego leku również w CRPS. Mimo braku dowodów naukowych wielu ekspertów uważa, że opioidy powinny być stosowane jako jeden z elementów wielokierunkowego leczenia CRPS, szczególnie jeśli ból ma duże nasilenie. Ich podawanie należy rozważać, jeżeli stosowanie innych leków przeciwbólowych nie przyniosło skutecznej analgezji. Opioidy podawane w leczeniu bólu neuropatycznego (także CRPS) mogą powodować objawy niepożądane, a nie są znane efekty ich długotrwałego stosowania. Rozpoznanie CRPS typu I i II jest w Polsce wskazaniem do refundacji wielu leków opioidowych, takich jak: tramadol, oksykodon, chlorowodorek morfiny o kontrolowanym uwalnianiu, siarczan morfiny o kontrolowanym i szybkim uwalnianiu, niektóre preparaty fentanylu w formie transdermalnej, a także preparaty buprenorfiny, jeśli ból ma znaczne nasilenie. Stosowanie podawanej dożylnie ketaminy, która działa na receptory NMDA, ogranicza się do pacjentów z CRPS wymagających leczenia szpitalnego. Dotyczy to zwłaszcza chorych z CRPS opornym na leczenie lub z zaostrzeniem objawów (metoda jest stosowana m.in. przez specjalistów z Pomorskiego Uniwersytetu Medycznego w Szczecinie).
Ból występujący w CRPS ma charakter bólu neuropatycznego,
dlatego w jego przypadku (jak w innych
rodzajach bólu neuropatycznego) korzystne może być
podawanie leków przeciwpadaczkowych. Gabapentyna
może być stosowana u pacjentów z CRPS, jeśli jednak
nie uzyskamy ulgi w dolegliwościach po 8 tygodniach
leczenia, lek należy odstawić. Próbę leczenia lekami przeciwpadaczkowymi
(gabapentyna, pregabalina) powinno
się podejmować, jeśli ból ma charakter napadowy. Stosowanie
tych leków w terapii CRPS nie podlega refundacji.
U pacjentów ze stale występującymi dolegliwościami o cechach bólu neuropatycznego stosuje się leki przeciwdepresyjne
(np. trójpierścieniowe leki przeciwdepresyjne,
inhibitory zwrotnego wychwytu serotoniny i noradrenaliny).
Korzystamy z nich także u pacjenta współwystępują
objawy depresyjne.
Leczenie CRPS jest bardziej efektywne, jeśli przebiega
wielokierunkowo. Wszystkie formy leczenia działają
skuteczniej, jeśli są wdrożone wcześnie. Terapia psychologiczna, szczególnie poznawczo-behawioralna, powinna być zastosowana jak najszybciej jako jeden z elementów
leczenia wielokierunkowego. Prawdopodobnie
najistotniejszym elementem takiego leczenia jest fizjoterapia,
która powinna mieć charakter aktywny, a nie
bierny. Stosowane techniki nie powinny być bolesne, aby
nie spowodować pogorszenia stanu pacjenta.