Tłumaczyła Zofia Mościcka
Konsultacja i komentarz: prof. dr hab. n. med. Adam Stępień, Klinika Neurologiczna Wojskowego Instytutu
Medycznego - Państwowego Instytutu Badawczego w Warszawie
Skróty: CGRP - receptor peptydu związanego z genem kalcytoniny, MOH - ból głowy spowodowany nadużywaniem leków, MR - rezonans magnetyczny, OUN - ośrodkowy układ nerowowy, TTH - ból głowy typu napięciowego
Streszczenie
Najczęściej występującymi bólami głowy są migrenowe bóle głowy lub bóle głowy typu napięciowego (tension-type headaches - TTH), które często nasilają się wskutek nadużywania leków. Powtarzające się bóle głowy mogą wywołać nadwrażliwość ośrodkowego układu nerwowego (OUN) i przekształcić się w trudne do kontrolowania i leczenia przewlekłe bóle głowy, które powodują istotne ryzyko powikłań i wiążą się z dużymi kosztami. Zebranie pełnego wywiadu jest niezbędne do określenia najbardziej prawdopodobnego typu bólu głowy, cech wskazujących na poważny wtórny ból głowy oraz istotnych chorób współistniejących. W dzienniczku bólów głowy można udokumentować częstotliwość ich występowania, objawy, czynniki wywołujące i zaostrzające oraz odpowiedź na leczenie na przestrzeni czasu. U wszystkich pacjentów wskazane jest przeprowadzenie oceny neurologicznej i badania przedmiotowego skoncentrowanego na głowie i szyi. Za pomocą wywiadu, narzędzi przesiewowych, takich jak SNNOOP10, badania neurologicznego i przedmiotowego oraz ukierunkowanych badań obrazowych i innych metod oceny należy wykluczyć (choć występują one rzadko) poważne choroby, które mogą wywoływać objawy. U osób, u których występują częste bóle głowy, należy podejrzewać ból głowy spowodowany nadużywaniem leków (medication overuse headaches - MOH). Wywiad dotyczący stosowanych leków powinien obejmować dostępne bez recepty leki przeciwbólowe oraz substancje pozyskiwane od innych osób, w tym opioidy. Osoby, które nadużywają opioidów, barbituranów lub pochodnych benzodiazepiny, wymagają powolnego stopniowego zmniejszania dawki, a ewentualnie także leczenia szpitalnego, aby zapobiec ostremu zespołowi odstawiennemu. U pacjentów nadużywających innych substancji zazwyczaj można je odstawić szybciej. Dane dotyczące roli leków, takich jak topiramat, u osób z MOH są niejednoznaczne. W przypadku bólu głowy konieczne jest opracowanie indywidualnego, opartego na danych naukowych planu postępowania obejmującego strategie leczenia farmakologicznego i niefarmakologicznego. Osobom, u których często występują migrenowe bóle głowy, TTH lub klasterowe, należy zaproponować leczenie profilaktyczne. Pełny plan postępowania obejmuje odniesienie się do czynników ryzyka, czynników wywołujących bóle głowy oraz częstych chorób współistniejących, takich jak depresja, lęk, nadużywanie substancji psychoaktywnych oraz przewlekłe zespoły bólowe układu mięśniowo-szkieletowego, które mogą zmniejszyć skuteczność leczenia. Regularne, zaplanowane wizyty kontrolne są ważne dla monitorowania postępów leczenia. (tab. 1)| Tabela 1. Główne zalecenia: ocena jakości danych według systemu SORT | ||
|---|---|---|
| Zalecenie kliniczne | Jakość danych | Uwagi |
| Lekarze powinni przeprowadzić pełną ocenę osób z częstymi lub nasilającymi się bólami głowy (nawet z długotrwałymi bólami głowy), ponieważ mógł się u nich rozwinąć nowy typ bólu głowy lub dotychczasowe rozpoznanie może być niedokładne.18-21,26,27 | C | uzgodnione stanowisko ekspertów i kilka badań diagnostycznych, w których wykazano duży odsetek błędnych rozpoznań bólu głowy, zwłaszcza migreny i bólów głowy przypisywanych chorobom zatok przynosowych |
| Badania obrazowe OUN są wskazane u osób, u których występują bóle głowy z nowymi cechami lub deficytami neurologicznymi, trójdzielno-autonomiczne bóle głowy lub podejrzenie nieprawidłowości wewnątrzczaszkowych.18-21,30-32 | C | uzgodnione stanowisko ekspertów oparte na obawach, że zaburzenia wewnątrzczaszkowe mogą naśladować jednostronne objawy trójdzielno-autonomicznych bólów głowy |
| Wszyscy pacjenci z częstymi lub nasilającymi się bólami głowy powinni zostać poddani ocenie w kierunku nadużywania leków.18-21,34 | C | uzgodnione stanowisko ekspertów oparte na licznych badaniach obserwacyjnych, w których wykazano, że u co najmniej 30-50% pacjentów z przewlekłym bólem głowy występuje MOH |
| Należy zaproponować leczenie profilaktyczne i doraźne osobom, u których występują częste migrenowe bóle głowy, TTH, klasterowe bóle głowy lub inne pierwotne bóle głowy.18-21,44-52 | C | uzgodnione stanowisko oparte na badaniach i metaanalizach wspierających skuteczność leczenia profilaktycznego i doraźnego w zmniejszaniu liczby i natężenia epizodów bólu głowy |
| Do strategii postępowania w przypadku częstych bólów głowy należy włączyć leczenie niefarmakologiczne, takie jak: relaksacja w skojarzeniu z metodą biofeedback lub bez niej, terapia poznawczo-behawioralna, akupunktura i fizjoterapia.18-20,47,53 | C | uzgodnione stanowisko popierające stosowanie metody biofeedback w leczeniu TTH (metaanaliza) i kilka badań popierających korzyści z innych sposobów leczenia |
| A - spójne, dobrej jakości dane pochodzące z badań klinicznych oceniających kliniczne punkty
końcowe; B - dane niespójne lub ograniczonej jakości pochodzące z badań klinicznych oceniających kliniczne
punkty końcowe; C - uzgodnione stanowisko, dane z badań klinicznych oceniających zastępcze punkty końcowe,
praktyka codzienna, opinia ekspertów lub opis serii przypadków. Informacje na temat systemu oceny jakości -
p. www.aafp.org/afpsort MOH - ból głowy spowodowany nadużywaniem leków, SORT - Strength of Recommendation Taxonomy, TTH - ból głowy typu napięciowego |
||
U pacjentów, u których częstość bólu głowy zwiększa się, mogą się rozwinąć objawy powodujące niepełnosprawność. Uważa
się, że zmiany biochemiczne, metaboliczne i inne, wywołane częstymi bólami głowy i/lub stosowaniem leków, powodują
nadwrażliwość OUN i dysfunkcję neuronów, co skutkuje niewłaściwą odpowiedzią na nieszkodliwe bodźce, obniżeniem
progów wyzwalania odpowiedzi bólowej, nadmierną odpowiedzią na bodźce i utrzymywaniem się bólu po usunięciu
czynników wywołujących.1-4 Łącznie zmiany te powodują występowanie coraz częstszych - i nierzadko
codziennych - bólów głowy oraz związanych z nimi objawów. Każdego roku u 3-4% osób, u których występują epizodyczne
migrenowe bóle głowy lub TTH, następuje ich progresja do postaci przewlekłej.5,6
Szacuje się, że u 2-4% dorosłych mieszkańców Stanów Zjednoczonych występują przewlekłe bóle głowy, a >30% z nich
zgłasza codzienne objawy.6-8 Po wystąpieniu nadwrażliwości OUN bóle głowy stają się trudne do leczenia i powodują znaczne powikłania. Średni roczny koszt migreny przewlekłej (obejmujący utratę produktywności i opiekę
medyczną) wynosi ponad 3-krotnie więcej niż koszt migreny epizodycznej (ok. 8250 USD vs 2650 USD).9,10
Celem niniejszego artykułu jest pomoc lekarzom w identyfikacji pacjentów zagrożonych progresją bólu głowy do postaci
przewlekłej. Ponadto przedstawia on sposoby zapobiegania takiej progresji. Choć piśmiennictwo koncentruje się na
migrenie, postępowanie można zastosować też w przypadku innych typów bólu głowy.
Czynniki ryzyka nasilenia bólu głowy z epizodycznego do przewlekłego
Identyfikacja osób z czynnikami ryzyka progresji bólów głowy epizodycznych do przewlekłych może pomóc lekarzom i pacjentom w zachowaniu czujności wobec wczesnych objawów takiej progresji oraz uświadomić im potrzebę odniesienia się do modyfikowalnych czynników ryzyka, zwłaszcza leków. Najsilniejszymi czynnikami predykcyjnymi progresji bólu głowy są: duża wyjściowa częstotliwość napadów bólu głowy i nadużywanie leków11 (tab. 22,7,8,11).
| Tabela 2. Czynniki ryzyka progresji migreny z jej postaci epizodycznej do przewlekłej | ||
|---|---|---|
| Czynnik ryzyka | Iloraz szans (95% CI) | Uwagi |
| dni bólu głowy w miesiącua 0-4 5-9 10-15 |
1,00 (poziom referencyjny) 7,6 (2,2-26,1); p = 0,001 25,4 (7,6-84,5); p = 0,001 |
- |
| nadużywanie lekówa,b opioidy tryptany pochodne ergotaminy analgetyki nieopioidowe |
4,4 (0,3-59,7) 3,7 (0,8-16,4) 2,9 (0,4-23,0) 2,7 (0,6-11,7) |
- |
| otyłość (BMI >30 kg/m2) | 5,53 (1,4-21,8) | może wyjaśniać inne powiązane zaburzenia (np. zaburzenia snu) |
| cukrzyca | 3,34 (0,96-12,3); p = 0,059 | nieistotne po uwzględnieniu poprawki na BMI i wyjściową częstotliwość bólu głowy |
| zapalenie stawów | 3,29 (1,03-10,5); p <0,05 | nieistotne po uwzględnieniu poprawki na BMI i wyjściową częstotliwość bólu głowy |
| uraz głowy lub szyi | mężczyźni: 3,3 (1,0-19,8) kobiety: 2,4 (1,0-10,8) |
brak związku z ciężkością urazu lub czasem od wystąpienia urazu |
| a Duża istotność w analizie wieloczynnikowej z poprawką na inne zmienne. b Stosowanie jakiegokolwiek leku do leczenia bólu głowy przez ≥10 dni w miesiącu. Na podstawie 2., 7., 8. i 11. pozycji piśmiennictwa CI - przedział ufności |
||
Według definicji przewlekłej migreny i TTH objawy muszą być obecne przez ≥15 dni w miesiącu, ale nadwrażliwość
OUN może występować przy mniejszej ich częstotliwości.5 W przypadku migreny próg rozwoju nadwrażliwości
OUN może wynosić 4 epizody w miesiącu.1,11 Cechy predykcyjne progresji migreny to jej pulsujący
charakter, silny ból, światłowstręt, fonofobia i napady trwające dłużej niż 72 godziny.12 Długi czas
trwania napadu i nudności stanowią czynniki predykcyjne rozwoju przewlekłego TTH.13 Alodynia skóry
(odczuwanie bólu po zadziałaniu słabych bodźców niewywołujących bólu w warunkach prawidłowych - przyp. red.)
jest silnie związana z progresją do przewlekłych bólów głowy i może być markerem nadwrażliwości OUN.13,14
Największe ryzyko związane ze stosowaniem leków dotyczy opioidów, a następnie tryptanów, pochodnych ergotaminy
i nieopioidowych leków przeciwbólowych.7,11
Przewlekły ból (zwłaszcza mięśniowo-szkieletowy) i otyłość są silnie związane z progresją bólów głowy do
przewlekłych.15 Zależności pomiędzy chrapaniem, zaburzeniami snu, cukrzycą i zapaleniem stawów (a
zwiększeniem częstości bólów głowy - przyp. red.) tracą istotność statystyczną po uwzględnieniu poprawki na
wskaźnik masy ciała i częstotliwość bólów głowy.11 Istnieje związek niektórych zaburzeń psychicznych (np.
depresja, zaburzenia afektywne dwubiegunowe, lęk) z częstotliwością występowania bólów głowy i niepełnosprawnością.
Nie jest jasne, czy są to czynniki ryzyka, czy choroby współistniejące, czy też mają one wspólną etiologię z przewlekłym bólem głowy.6,16 Stresujące wydarzenia życiowe wiążą się ze zwiększeniem częstotliwości bólów
głowy, zwłaszcza w średnim wieku.17
Postępowanie u pacjenta z częstymi bólami głowy
Algorytm oceny pacjentów, u których występują częste bóle głowy, przedstawiono na rycinie.
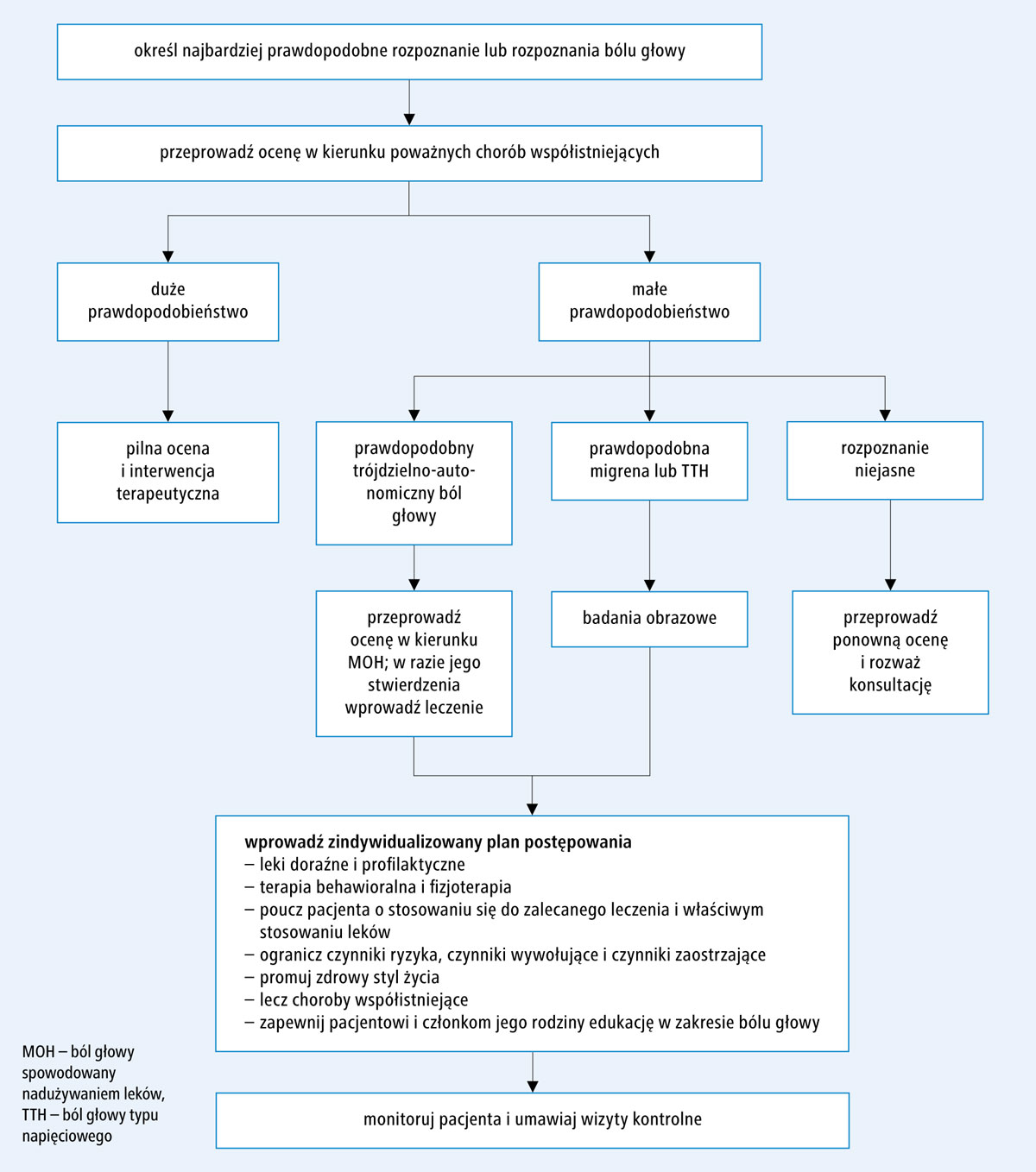
Ryc. Podejście diagnostyczne do pacjenta z częstymi bólami głowy
Określenie typu i wzorca bólu głowy
Przeprowadzenie pełnej oceny w celu określenia częstotliwości występowania, typu i stopnia natężenia bólu głowy wymaga czasu, ale jest to inwestycja w skuteczne postępowanie i może pozwolić uniknąć wielokrotnych wizyt pacjenta i próśb o leki (tab. 3).18-21
| Tabela 3. Ocena pacjentów z częstymi bólami głowy |
|---|
| Wywiad dotyczący bólu głowy |
| objawy towarzyszące (zwłaszcza nudności, wymioty, zmęczenie, światłowstręt lub fonofobia, tkliwość głowy lub
szyi, objawy związane z autonomicznym układem nerwowym lub alodynia) przekonania dotyczące przyczyn, właściwego postępowania i rokowania; cele postępowania sposób radzenia sobie, wpływ na jakość życia i system wsparcia czas trwania epizodów czynniki zaostrzające i łagodzące (np. aktywność fizyczna, unikanie światła i hałasu, sen) częstotliwość występowania epizodów i zmiany ich wzorca nasilenie bólu (w skali 1-10) stosowane leki i ich skuteczność (nazwa i dawka dla wszystkich leków dostępnych na receptę i bez recepty) lokalizacja bólu wzorzec i czas narastania, maksymalnego nasilenia i ustępowania objawów zdarzenia wywołujące lub towarzyszące (czynniki wywołujące, objawy prodromalne) wcześniej przeprowadzone badania, rozpoznania i leczenie charakterystyka bólu (np. tętniący, pulsujący, ściskający, rozdzierający) |
| Wywiad - dodatkowe informacje |
| dane wskazujące na obecność częstych chorób współistniejących (np. depresja, lęk, zespół stresu pourazowego,
nadużywanie substancji psychoaktywnych lub alkoholu, przewlekły ból) czynniki ryzyka progresji do przewlekłego bólu głowy (tab. 2) objawy przedmiotowe lub podmiotowe poważnego wtórnego bólu głowya |
| Badanie przedmiotowe |
| ogólne wrażenie, parametry życiowe (tętno, ciśnienie tętnicze, temperatura ciała) głowa: twardość/tkliwość tętnicy skroniowej (u starszych pacjentów), tkliwość zatok przynosowych szyja: postawa, zakres ruchu, tkliwość mięśni neurologiczne: ogólna ocena stanu świadomości, badanie nerwów czaszkowych (w tym oftalmoskopia), źrenice, ruchomość oczu, pole widzenia, siła mięśniowa i czucie w obrębie twarzy, ruchomość podniebienia miękkiego i języka, siła mięśniowa w obrębie kończyn, napięcie mięśniowe, koordynacja, odruchy, chód (w tym chodzenie stopa za stopą [chód tandemowy]), odruchy podeszwowe inne badania należy przeprowadzić w razie wskazań wynikających z objawów, wywiadu lub czynników ryzyka |
| Badania dodatkowe |
| badania obrazowe: nie są zalecane, chyba że u pacjenta występują objawy alarmowe,a bóle głowy
trójdzielno-autonomiczne bądź nietypowe bóle głowy, lub w celu rozpoznania określonych podejrzewanych chorób
współistniejących badania laboratoryjne należy wykonać zgodnie ze wskazaniami w celu zidentyfikowania chorób współistniejących u osób z wtórnym bólem głowy (np. odczyn Biernackiego w przypadku zapalenia tętnicy skroniowej) |
| Inne badania |
| dzienniczki bólu głowy pomiary skutków bólu głowy i niepełnosprawności (np. kwestionariusz HIT-6b) wykonywane w celu oceny jakości życia i śledzenia progresji choroby narzędzia przesiewowe dla chorób współistniejących (np. kwestionariusz PHQ-9 [Patient Health Questionnaire-9] dla depresji,c kwestionariusz CAGE dla spożywania alkoholud) |
| a Objawy ostrzegawcze bólów głowy - p. mp.pl/interna/chapter/B16.I.1.4. - przyp. red. b Dostępne na stronie www.migraineresourcenetwork.com/images/assessment_tools/HIT-6.pdf c Dostępne na stronie www.mdcalc.com/phq-9-patient-health-questionnaire-9 d Dostępne na stronie www.mdcalc.com/cage-questions-alcohol-use. W Polsce częściej stosowany jest kwestionariusz AUDIT www.parpa.pl/index.php/szkody-zdrowotne-i-uzaleznienie/1344-test-audit- wersja-zwalidowana - przyp. red. Na podstawie 18.-21. pozycji piśmiennictwa |
Należy dołożyć wszelkich starań, aby trafnie rozpoznać każdy ból głowy, stosując kryteria International Headache Society (p. załącznik [tab. A-E]), które definiują różne pierwotne (np. migrena, TTH, klasterowy ból głowy) i wtórne bóle głowy (np. spowodowane urazem, malformacjami naczyniowymi, zakażeniami lub nieprawidłowym ciśnieniem płynu mózgowo-rdzeniowego). Poszczególni pacjenci mogą nie odpowiadać dokładnie kryteriom rozpoznania określonego typu bólu głowy i może u nich występować >1 typ bólu.5 W rozpoznaniu migreny pomocny może być akronim mnemotechniczny POUND22,23 (tab. 422).
| Tabela 4. Akronim mnemotechniczny POUND w rozpoznawaniu migreny |
|---|
| Ból pulsujący lub tętniący (Pulsating or throbbing pain) Średni czas trwania - 1 dzień (One day average duration) Lokalizacja jednostronna (Unilateral location) Nudności lub wymioty (Nausea or vomiting) Powodujący niesprawność (Disabling) |
| Uwaga: Prawdopodobieństwo migreny u pacjenta POZ wynosi 92%, gdy obecne są 4 objawy POUND; 64% przy 3 objawach; i 17% przy <3 objawach. Przedrukowano za zgodą z: Ebell M.H.: Diagnosis of migraine headache. Am. Fam. Physician, 2006; 74 (12): 2088 |
Wywiad. Gdy bóle głowy występują częściej, pacjenci nierzadko mają trudności z przypomnieniem sobie
dotyczących ich szczegółów. Dzienniczek bólu głowy może pomóc w udokumentowaniu daty, czasu trwania, objawów,
leczenia i zakończenia każdego epizodu bólu głowy, a także prawdopodobnych czynników wywołujących lub innych
obserwacji.18-21,24,25 Chorzy na migrenę często wykazują nadmierną podatność na działanie czynników
prowokujących wtórne bóle głowy.5 Dzienniczek może umożliwić identyfikację przeoczonej przyczyny wtórnych
bólów głowy lub nawracającego czynnika wywołującego epizody migreny.
Wywiad powinien obejmować typowe dla pacjenta bóle głowy, jak również zmiany występujące w ostatnim czasie. Aktualne
rozpoznanie bólu głowy może być niedokładne, niekompletne lub być w trakcie zmiany. W badaniach stwierdzono, że
migrena była prawidłowym rozpoznaniem u 82% pacjentów, u których wcześniej rozpoznano niemigrenowe bóle głowy, oraz
u 88% pacjentów, u których rozpoznano bóle głowy przypisywane chorobom zatok przynosowych.26,27 Pacjenci
często opisują >1 typ bólu głowy. U >80% osób z potwierdzoną migreną występuje również TTH, a u pacjentów z jakimkolwiek pierwotnym bólem głowy mogą rozwinąć się nakładające się wtórne bóle głowy.28
W wywiadzie można wykryć objawy progresji do przewlekłego bólu głowy. Pacjenci, u których rozwinęła się migrena
przewlekła, zwykle zgłaszają stopniowo narastającą częstotliwość obustronnych bólów głowy w okolicy
czołowo-skroniowej, przypominających TTH z nakładającymi się pełnoobjawowymi napadami migreny. Często występują
zaburzenia snu i zaburzenia emocjonalne.12,29 U osób, u których rozwijają się przewlekłe TTH lub MOH,
często występują nieswoiste bóle głowy.
Badanie przedmiotowe. U pacjentów, u których często występują migrenowe bóle głowy, TTH i inne pierwotne bóle głowy, wyniki badania przedmiotowego przeprowadzonego między epizodami bólu są zazwyczaj prawidłowe. W wytycznych zaleca się ocenę neurologiczną oraz badanie przedmiotowe głowy i szyi, skupiając się na wszelkich potencjalnych źródłach wtórnych bólów głowy (tab. 3).18-21
Badania obrazowe. W wytycznych zaleca się wykonanie rezonansu magnetycznego (MR) z podaniem środka
kontrastowego i bez niego u osób z trójdzielno-autonomicznymi bólami głowy (np. klasterowy ból głowy, hemikrania
napadowa, hemikrania ciągła, krótkotrwałe napady bólu głowy przypominającego nerwoból z przekrwieniem spojówek i łzawieniem), bólami głowy z nowymi cechami lub deficytami neurologicznymi, lub podejrzeniem nieprawidłowości
wewnątrzczaszkowych.30-32 Zalecenia American College of Radiology mogą pomóc w wykonywaniu badań
obrazowych w przypadku bólów głowy o różnym obrazie klinicznym, bólów głowy związanych z określonymi lokalizacjami
(np. podstawa czaszki, oczodół, zatoki), a także badań w kierunku określonych chorób oraz w obrazowaniu u osób
starszych, kobiet w ciąży i chorych na nowotwory złośliwe lub inne choroby powodujące upośledzenie
odporności.32
Decyzje dotyczące wykonywania badań obrazowych u osób z coraz częściej występującymi migrenowymi bólami głowy lub
TTH stanowią wyzwanie.18-21,24,30-32 W amerykańskich wytycznych dotyczących bólów głowy zaleca się
wykonanie MR z podaniem środka kontrastowego i bez niego u pacjentów z bólami głowy ulegającymi stopniowemu
pogorszeniu na przestrzeni tygodni lub miesięcy, ze względu na niewielką możliwość występowania u nich krwiaka
podtwardówkowego, wodogłowia, guza lub innej postępującej zmiany wewnątrzczaszkowej.18 Niemniej jednak
istotne nieprawidłowości w neuroobrazowaniu u pacjenta bez objawów neurologicznych odnotowuje się u <1% osób z częstymi epizodami migreny.23 U pacjentów z częstymi bólami głowy nie zaleca się stosowania innych metod
obrazowania, takich jak pozytonowa tomografia emisyjna, tomografia emisyjna pojedynczego fotonu,
elektroencefalografia i przezczaszkowe USG metodą doplera.31
Wykluczenie poważnych chorób współistniejących
Poważne choroby są rzadką przyczyną częstych bólów głowy, ale należy rozważyć taką możliwość nawet u osób, u których potwierdzono pierwotne bóle głowy. Grupy ekspertów wymieniają różne objawy alarmowe. Skrót mnemotechniczny SNNOOP10 opisuje objawy, które powinny wzbudzić podejrzenie poważnej choroby u pacjenta z bólem głowy (narzędzie chronione prawami autorskimi, w oryginale opisane w tabeli 1; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6340385, objawy ostrzegawcze bólów głowy - p. mp.pl/interna/chapter/B16.I.1.4. - przyp. red.).33 Prawdopodobieństwo istotnych nieprawidłowości wykazuje najsilniejszy związek z objawami klasterowego bólu głowy, nieprawidłowym wynikiem badania neurologicznego, niespecyficznym bólem głowy oraz bólem głowy z towarzysząca aurą albo związanym z manewrem Valsalvy lub wysiłkiem.23
Ocena pod kątem nadużywania leków
Przeciwdziałanie nadużywaniu leków może być najważniejszą interwencją w przypadku coraz częstszych bólów
głowy.18-21,34 U około 30-50% osób, u których rozwijają się przewlekłe bóle głowy, występuje
MOH6,8,35,36 - definiowany jako bóle głowy występujące ≥15 dni w miesiącu u pacjenta z istniejącym
wcześniej pierwotnym bólem głowy, rozwijające się w konsekwencji regularnego nadużywania leków przeciwko bólowi
głowy stosowanych doraźnie lub długotrwale przez >3 miesiące.5 Nadużywanie definiuje się jako ≥15
dni w miesiącu stosowania nieopioidowych leków przeciwbólowych oraz ≥10 dni w miesiącu stosowania pochodnych
ergotaminy, tryptanów, opioidów i kombinacji leków z >1 klasy.5 MOH zwykle ustępuje po zaprzestaniu
nadużywania leków, ale nie jest to już obecnie wymagane do ustalenia rozpoznania.5 MOH rozwija się prawie
wyłącznie u osób, u których występuje migrena lub TTH. MOH wywołują najczęściej nieopioidowe leki przeciwbólowe ze
względu na ich powszechne stosowanie w leczeniu bólu głowy. Jednak w Stanach Zjednoczonych coraz częstszą przyczyną
MOH są tryptany. Szacowane średnie: dawka graniczna i czas stosowania dla tryptanów to odpowiednio 18 dawek
miesięcznie i 1,7 roku, w porównaniu ze 114 dawkami miesięcznie i 4,8 roku dla prostych leków
przeciwbólowych.37 Choć nie są one zalecane i stosuje się je rzadziej w bólach głowy, opioidy wiążą się z największym ryzykiem MOH, a bóle spowodowane ich nadużywaniem są najtrudniejsze do leczenia.35,36
MOH nie wykazują żadnych klasycznych cech. Objawy różnią się u poszczególnych osób i zmieniają się na przestrzeni
czasu. Pacjenci często opisują powolne zwiększanie się częstotliwości bólów głowy po przebudzeniu lub wcześnie w ciągu dnia. Charakter, natężenie i lokalizacja bólów głowy są zmienne. Często występuje ból szyi, a do tego
zgłaszane są objawy ze strony autonomicznego układu nerwowego i naczynioruchowe, takie jak wyciek wydzieliny z nosa,
upośledzenie drożności nosa i niestabilność naczynioruchowa.35,36 U pacjentów z MOH często występują
zaburzenia snu i choroby psychiczne, zwłaszcza depresja, lęk i zaburzenia obsesyjno-kompulsyjne. Te zaburzenia
zwykle poprzedzają MOH i mogą przyczyniać się do progresji do przewlekłych bólów głowy.35,36,38
Rozpoznanie MOH zależy od dokładnego i szczegółowego wywiadu dotyczącego przyjmowanych leków. Pacjenci mogą
bagatelizować stosowanie leków przeciwbólowych dostępnych bez recepty lub nie chcieć ujawnić stosowania opioidów.
Stwierdzono, że czułość i swoistość pytań przesiewowych („Czy przyjmuje pan/pani leki w celu doraźnego leczenia bólu
częściej niż 10 dni w miesiącu?” oraz „Czy przyjmuje je pan/pani regularnie?”) w kierunku MOH u osób, u których
występują częste migrenowe bóle głowy, wynoszą odpowiednio 95,2 i 80%.39 Natomiast czułość i swoistość
zadawanego przez lekarza rodzinnego pojedynczego pytania przesiewowego w kierunku zaburzeń związanych ze stosowaniem
substancji psychoaktywnych („Ile razy w ciągu ostatniego roku stosował/a pan/pani nielegalne substancje lub
stosował/a pan/pani leki na receptę w celach niemedycznych?”) wynoszą odpowiednio 100 i 74%.34
Optymalna strategia odstawiania nadużywanych leków jest niejasna. W wytycznych podkreśla się, że powinno ono być
zindywidualizowane, a także uwzględniać edukację pacjenta, wsparcie i leczenie niefarmakologiczne, zwłaszcza u osób,
u których występują dodatkowo bóle spowodowane stresem i choroby związane ze współistniejącym bólem przewlekłym.
Edukacja pacjentów ma kluczowe znaczenie.18-20,35 W jednym badaniu wykazano, że 18 miesięcy po samym
przekazaniu informacji, bez innego swoistego leczenia, 76% pacjentów z MOH nie nadużywało leków, a u 42% nie
występował przewlekły ból głowy.40 Dane naukowe dotyczące skuteczności szybkiego względem stopniowego
odstawiania leków są niespójne.41-43 Szybkie odstawienie w warunkach ambulatoryjnych jest na ogół
zalecane w przypadku nieopioidowych leków przeciwbólowych (w tym niesteroidowych leków przeciwzapalnych,
paracetamolu i kwasu acetylosalicylowego), ergotaminy i tryptanów. Stopniowe odstawianie w warunkach szpitalnych
jest zalecane u osób stosujących opioidy, barbiturany lub pochodne benzodiazepiny, u osób z istotnymi chorobami
współistniejącymi oraz u pacjentów, u których wcześniejsze odstawianie leku w warunkach ambulatoryjnych było
nieskuteczne.18-20,35,41 Zalecenia dotyczące leczenia farmakologicznego MOH są ograniczone jakością
badań, liczbą wizyt kontrolnych, niedostatecznym stosowaniem się pacjentów do zalecanego przyjmowania ocenianych
leków oraz przez trudności w kontrolowaniu innych czynników związanych z leczeniem, zwłaszcza edukacji pacjenta i wsparcia podczas odstawiania leku.35,42,43 We wszystkich badaniach oceniana populacja obejmowała
pacjentów z MOH i przewlekłą migreną. Nie są dostępne zalecenia dotyczące innych pacjentów z MOH. W europejskich
wytycznych stwierdzono, że topiramat w dawce 100-200 mg/d jest prawdopodobnie skuteczny w leczeniu MOH, a glikokortykosteroidy (co najmniej 60 mg/d [prednizonu lub prednizolonu - przyp. red.]) i amitryptylina
(do 50 mg/d) mogą być skuteczne.41 W przeglądzie z 2019 roku stwierdzono istotną korzyść, w porównaniu
z placebo, ze stosowania topiramatu (w 2 badaniach) oraz ze stosowania toksyny botulinowej typu A (w 1 badaniu) i walproinianu sodu (w 1 badaniu).35
U około 75% pacjentów z MOH odstawienie nadużywanego leku powoduje nawrót migreny epizodycznej lub TTH, jednak
częstość nawrotów wynosi około 30% rocznie.41 Skuteczne leczenie podstawowego bólu głowy i częste wizyty
kontrolne są niezbędne, aby zapobiec nawrotowi MOH.
Opracowanie planu postępowania w bólu głowy
Osiągnięcie długich okresów bezobjawowych może być początkowo nierealistyczne, ale postęp w postaci przerwania
schematu zwiększania się częstotliwości bólów głowy umożliwia pacjentowi i lekarzowi skupienie się na opracowaniu
najbardziej efektywnego planu postępowania w epizodycznych bólach głowy i zapobieganiu ich ponownej progresji.
Przed wprowadzeniem planu postępowania należy dokonać przeglądu cech klinicznych w celu zweryfikowania
prawdopodobnego rozpoznania bólu głowy, potwierdzić brak istotnych chorób współistniejących bądź zidentyfikować
choroby współistniejące, które mogłyby utrudnić postępowanie. Konsultację neurologiczną zaleca się, jeśli nie można
potwierdzić rozpoznania pierwotnego bólu głowy, wykryto objawy ostrzegawcze lub bóle głowy nie ustępują po
zastosowaniu odpowiedniego leczenia.18
Wszechstronny plan postępowania wymaga: interwencji farmakologicznych i niefarmakologicznych, zwrócenia uwagi na
czynniki wywołujące i zaostrzające, poradnictwa w zakresie zdrowego stylu życia, odnotowania chorób
współistniejących oraz edukowania pacjentów i członków ich rodzin w zakresie postępowania w bólach
głowy.18-20
Pacjenci z częstymi bólami głowy wymagają zarówno leczenia profilaktycznego, jak i doraźnego.18-21
Przeglądy i wytyczne oparte na danych naukowych stanowią podstawę wyboru leków dla poszczególnych pacjentów (tab.
5).20,44-53
| Tabela 5. Farmakologiczne możliwości leczenia i profilaktyki pierwotnego bólu głowy | ||
|---|---|---|
| Typ bólu głowy | Leczenie doraźne | Profilaktykaa |
| migrena | almotryptan 12,5 mg eletryptan 20-80 mg frowatryptanb 2,5 mg ibuprofen 200-400 mg kwas acetylosalicylowy 900-1000 mg naproksen 500-825 mg naratryptanb 1-2,5 mg paracetamol 1000 mg paracetamol/kwas acetylosalicylowy/kofeinac 500 mg/500 mg/130 mg ryzatryptanb 5-10 mg sumatryptand 25-100 mg p.o., 10-20 mg i.n. lUb 4-6 mg s.c. sumatryptan/naproksenb 85 mg/500 mg zolmitryptan 2,5 mg p.o. lub 2,5-5 mg i.n.b |
amitryptylina 10-150 mg przed snem atenolol 50-200 mg/d kandesartan 16 mg/d kwas walproinowy w połączeniu z walproinianem sodu 250-750 mg 2 x/d metoprolol 50-100 mg 2 x/d nadololb 80-160 mg/d nortryptylinab 10-100 mg przed snem propranolol 40-160 mg 2 x/d topiramat 25-200 mg/d walproinian sodu 400-1500 mg/d |
| TTH | diklofenak 12,5-25 mg ibuprofen 200-800 mg ketoprofen 25 mg kwas acetylosalicylowy 500-1000 mg naproksen 375-550 mg paracetamol 1000 mg |
amitryptylina, 10-75 mg przed snem nortryptylinab 10-100 mg przed snem |
| klasterowy | sumatryptan 6 mg s.c. tlen 100%, 7-12 l/min przez 15 min zolmitryptan 5 mg i.n.b |
Civamidee 100 µg i.n. lit (w postaci węglanu) 900-1 200 mg/d werapamil 240-960 mg/d |
| rzadkie pierwotne bóle głowy | mogą odpowiadać na indometacynę | |
| Uwaga: Wszystkie leki stosowane są doustnie, chyba że zaznaczono inaczej. Wytyczne
dotyczące dawkowania leków na podstawie zaleceń opartych na danych naukowych najwyższej
jakości.20,44-53 a W amerykańskich wytycznych z 2016 roku i europejskich wytycznych z 2018 roku stwierdzono, że toksyna botulinowa typu A jest skuteczna w zmniejszaniu liczby i natężenia bólów głowy u osób z potwierdzoną migreną przewlekłą, jest prawdopodobnie skuteczna w poprawie jakości życia związanej ze zdrowiem u osób z potwierdzoną migreną przewlekłą oraz jest nieskuteczna w leczeniu epizodycznych migrenowych bólów głowy i nie powinna być oferowana osobom, u których one występują.52,53 b Lek niedostępny w Polsce - przyp. red. c W Polsce dostępne są preparaty o takim składzie i zawierające połowę podanych w tabeli dawek (Apap Migrena, Excedrin MigraStop - 1 tabl. zawiera 250 mg paracetamolu, 250 mg kwasu acetylosalicylowego, 65 mg kofeiny) - przyp. red. d W Polsce dostępne są tylko preparaty w dawkach 50 mg i 100 mg w postaci tabletek lub tabletek powlekanych, które należy połykać w całości i nie można ich dzielić - przyp. red. e Lek niezarejestrowany dotąd w Stanach Zjednoczonych ani w Europie, stosowany w badaniach klinicznych - przyp. red. Na podstawie 20., 44.-53. pozycji piśmiennictwa i.n. - donosowo, p.o. - doustnie, s.c. - podskórnie |
||
Pod uwagę bierze się skuteczność, farmakokinetykę, wywiad, choroby współistniejące, przestrzeganie zaleceń,
tolerancję działań niepożądanych, koszty i aspekty refundacji oraz przekonania pacjenta na temat wybranego
leku.21 Pacjentom, u których w wywiadzie stwierdza się MOH spowodowany jedną substancją, należy zlecić
alternatywny lek o mniejszym ryzyku nadużywania. Choroby współistniejące, zwłaszcza depresja i lęk, mogą pogarszać
przestrzeganie zaleceń i są związane z gorszymi wynikami leczenia. Leki stosowane w profilaktyce bólu głowy mogą być
pomocne w leczeniu chorób współistniejących (np. amitryptylina w przypadku depresji lub bólu przewlekłego,
propranolol w przypadku nadciśnienia tętniczego).
W wytycznych podkreśla się, że z leczeniem farmakologicznym częstych bólów głowy powinno się połączyć terapię
behawioralną i fizjoterapię, ale dostępność takich metod może być ograniczona, a zalecenia oparte na danych
naukowych są nieliczne.18-20,53 W przypadku migreny amerykańskie Headache Consortium na podstawie danych
naukowych ze spójnych wyników badań z randomizacją wydało silne zalecenie stosowania ćwiczeń relaksacyjnych z wykorzystaniem cieplnej metody biofeedback lub bez niej, elektromiograficznej metody biofeedback i terapii poznawczo-behawioralnej.53 W innych wytycznych zaleca się zarządzanie stresem i akupunkturę. W europejskich wytycznych dotyczących TTH na podstawie metaanalizy53 badań zaleca się stosowanie
elektromiograficznej metody biofeedback.47 Zalecenia dotyczące stosowania terapii
poznawczo-behawioralnej, treningu relaksacyjnego, fizjoterapii i akupunktury były słabsze ze względu na brak
rozstrzygających danych potwierdzających ich skuteczność.47 Stosowanie się do zalecanego leczenia jest
poważną barierą w terapiach behawioralnych. Kluczowymi czynnikami w przestrzeganiu zaleceń są: negatywne nastawienie
i przekonania, brak motywacji, słaba świadomość czynników wywołujących, zewnętrzne umiejscowienie kontroli, mała
wiara we własne możliwości, mały stopień akceptacji bólu i nieprawidłowe sposoby radzenia sobie.54
Interwencje stosowane samodzielnie przez pacjenta, takie jak terapia poznawczo-behawioralna, trening uważności
(mindfulness) i edukacja, są skuteczniejsze w łagodzeniu bólu i zaburzeń związanych z nastrojem i bólem głowy
niż standardowa opieka, ale mogą nie zmniejszać częstości występowania migrenowych bólów głowy lub
TTH.55
W wytycznych podkreśla się wagę uwzględnienia znaczenia problemów związanych ze stylem życia, takich jak
niedostateczna jakość snu, brak aktywności fizycznej, palenie tytoniu, otyłość i stosowanie kofeiny, w wywoływaniu i nasilaniu bólów głowy, ale wpływ tych czynników nie został określony ilościowo.
Zapewnienie wizyt kontrolnych
Regularnie zaplanowane wizyty kontrolne są niezbędne do monitorowania wzorca bólów głowy u pacjenta i dostosowywania
planu postępowania. Pacjentów należy poinstruować, aby zgłaszali objawy ponownej progresji pierwotnych bólów głowy,
rozwoju MOH lub objawów alarmowych wskazujących na rozwój poważnego wtórnego bólu głowy. Czynniki związane z nawrotem progresji epizodycznego bólu głowy nie są jasne, ale niekorzystne rokowanie u osób z przewlekłym bólem
głowy wiąże się z czynnikami psychospołecznymi, lękiem, zaburzeniami nastroju, słabą jakością snu, stresem i małą
skutecznością samodzielnego postępowania z bólem głowy. Opierając się na badaniach niższej jakości, stwierdzono, że
inne czynniki, takie jak: większe oczekiwania pacjenta, podeszły wiek, starszy wiek w momencie pierwszego
wystąpienia bólu głowy, częstotliwość bólu głowy i jego nasilenie, BMI, punktowa ocena niepełnosprawności i bezrobocie, nie wykazują jednoznacznego znaczenia predykcyjnego dla odpowiedzi na leczenie.56
Pojawiło się kilka innowacyjnych leków do stosowania w profilaktyce i doraźnym leczeniu migreny, ale nie zostały one
jeszcze uwzględnione w wytycznych opartych na danych naukowych.* Chociaż stanowią one wartościowe dodatki do metod
leczenia migreny, ważne jest, aby przed zleceniem nowych i drogich leków ponownie rozważyć rozpoznanie,
przeprowadzić badania przesiewowe w kierunku MOH i ocenić czynniki, które mogą być przyczyną nasilenia bólu głowy.
Aktualnie uzgodniona opinia ekspertów popiera stosowanie drobnocząsteczkowych antagonistów receptora peptydu
związanego z genem kalcytoniny (calcitonin gene-related peptide - CGRP) (ubrogepant [lek niedostępny w Polsce - przyp. red.] i rimegepant; oba zostały niedawno zarejestrowane przez U. S. Food and Drug
Administration [drugi także w Unii Europejskiej i jest dostępny w Polsce - przyp. red.]) oraz selektywnego
agonisty receptora 1F 5-hydroksytryptaminy, lasmidytanu (lek niedostępny w Polsce - przyp. red.), w doraźnym
leczeniu migreny u osób, u których potwierdzono brak odpowiedzi na co najmniej 2 stosowane doustnie tryptany lub ich
nietolerancję. W celu potwierdzenia kwalifikacji do leczenia i monitorowania wyników zaleca się stosowanie
zwalidowanych kwestionariuszy oceny wyników leczenia, takich jak Migraine-Treatment Optimization Questionnaire,
Migraine Assessment of Current Therapy lub Functional Impairment Scale.
Do pojawiających się nowych metod leczenia profilaktycznego migreny należą przeciwciała monoklonalne blokujące
receptor CGRP (erenumab) oraz przeciwciała monoklonalne blokujące CGRP (fremanezumab, galcanezumab i eptinezumab
[ten ostatni niedostępny w Polsce - przyp. red.]). Inne substancje i postaci do stosowania doustnego są w trakcie opracowywania. Wskazania do stosowania wymagają potwierdzenia diagnozy 4 epizodów lub przewlekłej migreny
oraz nietolerancji lub niewłaściwej odpowiedzi na prawidłową próbę zastosowania co najmniej 2 leków profilaktycznych
o znanej skuteczności, takich jak: topiramat, metroprolol, preparat stanowiący połączenie kwasu walproinowego z walproinianem sodu lub amitryptylina. Po 3-6 miesiącach leczenie należy kontynuować tylko wówczas, gdy liczba dni z bólem głowy w miesiącu zmniejszy się o 50% lub gdy można odnotować istotną poprawę w zwalidowanej skali oceny
wyników leczenia, takiej jak test MIDAS (Migraine Disability Assessment Test), 6-częściowy test HIT-6 (Headache
Impact Test) lub kwestionariusz MPFID (Migraine Physical Function Impact Diary).
* Od czasu publikacji niniejszego artykułu w języku angielskim ukazały się m.in. wytyczne Europejskiej
Federacji ds. Bólu Głowy - zob. komentarz - przyp. red.
Piśmiennictwo:
1. Aurora S.K., Brin M.F.: Chronic migraine: an update on physiology, imaging, and the mechanism of action of two available pharmacologic therapies. Headache, 2017; 57 (1): 109-1252. Lipton R.B., Bigal M.E.: Migraine: epidemiology, impact, and risk factors for progression. Headache, 2005; 45 (supl. 1): S3-S13
3. Mathew N.T.: Pathophysiology of chronic migraine and mode of action of preventive medications. Headache, 2011; 51 (supl. 2): 84-92
4. Voigt A.W., Gould H.J. III: Chronic daily headache: mechanisms and principles of management. Curr. Pain Headache Rep., 2016; 20 (2): 10
5. Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, wyd. 3. Cephalalgia, 2018; 38 (1): 1-211
6. Midgette L.A., Scher A.I.: The epidemiology of chronic daily headache. Curr. Pain Headache Rep., 2009; 13 (1): 59-63
7. Scher A.I., Stewart W.F., Ricci J.A. i wsp.: Factors associated with the onset and remission of chronic daily headache in a population-based study. Pain, 2003; 106 (1-2): 81-89
8. Scher A.I., Midgette L.A., Lipton R.B.: Risk factors for headache chronification. Headache, 2008; 48 (1): 16-25
9. Messali A., Sanderson J.C., Blumenfeld A.M. i wsp.: Direct and indirect costs of chronic and episodic migraine in the United States: a web-based survey. Headache, 2016; 56 (2): 306-322
10. Sheeler R.D., Garza I., Vargas B.B. i wsp.: Chronic daily headache: ten steps for primary care providers to regain control. Headache, 2016; 56 (10): 1675-1684
11. Katsarava Z., Schneeweiss S., Kurth T. i wsp.: Incidence and predictors for chronicity of headache in patients with episodic migraine. Neurology, 2004; 62 (5): 788-790
12. Krymchantowski A.V., Moreira P.F.: Clinical presentation of transformed migraine: possible differences among male and female patients. Cephalalgia, 2001; 21 (5): 558-566
13. Ashina S., Lyngberg A., Jensen R.: Headache characteristics and chronification of migraine and tension-type headache: a population-based study. Cephalalgia, 2010; 30 (8): 943-952
14. Ashina S., Buse D.C., Bigal M. i wsp.: Cutaneous allodynia - a predictor of migraine chronification: a longitudinal population-based study. Cephalalgia, 2009; 29: 58-59
15. Scher A.I., Stewart W.F., Lipton R.B.: The comorbidity of headache with other pain syndromes. Headache, 2006; 46 (9): 1416-1423
16. Jette N., Patten S., Williams J. i wsp.: Comorbidity of migraine and psychiatric disorders - a national population-based study. Headache, 2008; 48 (4): 501-516
17. Scher A.I., Stewart W.F., Buse D. i wsp.: Major life changes before and after the onset of chronic daily headache: a population-based study. Cephalalgia, 2008; 28 (8): 868-876
18. Institute for Clinical Systems Improvement. Headache, diagnosis and treatment of. Wyd. 11. January 2013; https://www.icsi.org/guideline/headache (dostęp: 30.07.2019)
19. Bendtsen L., Birk S., Kasch H. i wsp.: Reference programme: diagnosis and treatment of headache disorders and facial pain: Danish Headache Society, wyd. 2. J. Headache Pain, 2012; 13 (supl. 1): S1-S29
20. Becker W.J., Findlay T., Moga C. i wsp.: Guideline for primary care management of headache in adults. Can. Fam. Physician, 2015; 61 (8): 670-679
21. Mayans L.: Headache: migraine. FP Essent., 2018; 473: 11-16
22. Ebell M.H.: Diagnosis of migraine headache. Am. Fam. Physician, 2006; 74 (12): 2087- 2088; https://www.aafp.org/afp/2006/1215/p2087.html (dostęp: 10.11.2019)
23. Detsky M.E., McDonald D.R., Baerlocher M.O. i wsp.: Does this patient with headache have a migraine or need neuroimaging? JAMA, 2006; 296 (10): 1274-1283
24. American Headache Society. Patient education: migraines and other headaches; https:// americanheadachesociety.org/resources/information-for-clinicians/patient-education (dostęp: 02.2019)
25. Peng K.P., Wang S.J.: Migraine diagnosis: screening items, instruments, and scales. Acta Anaesthesiol. Taiwan, 2012; 50 (2): 69-73
26. Tepper S.J., Dahlöf C.G., Dowson A. i wsp.: Prevalence and diagnosis of migraine in patients consulting their physician with a complaint of headache: data from the Landmark Study. Headache, 2004; 44 (9): 856-864
27. Schreiber C.P., Hutchinson S., Webster C.J. i wsp.: Prevalence of migraine in patients with a history of self-reported or physician-diagnosed “sinus” headache. Arch. Intern. Med., 2004; 164 (16): 1769-1772
28. Lyngberg A.C., Rasmussen B.K., Jorgensen T. i wsp.: Incidence of primary headache: a Danish epidemiologic follow-up study. Am. J. Epidemiol., 2005; 161 (11): 1066-1073
29. Peres M.F., Gonçalves A.L., Krymchantowski A.: Migraine, tension-type headache, and transformed migraine. Curr. Pain Headache Rep., 2007; 11 (6): 449-453
30. Mitsikostas D.D., Ashina M., Craven A. i wsp.; EHF committee. European Headache Federation consensus on technical investigation for primary headache disorders. J. Headache Pain, 2015; 17: 5
31. Sandrini G., Friberg L., Coppola G. i wsp.; European Federation of Neurological Sciences. Neurophysiological tests and neuroimaging procedures in non-acute headache (wyd. 2). Eur. J. Neurol., 2011; 18 (3): 373-381
32. Douglas A.C., Wippold F.J. II, Broderick D.F. i wsp.: ACR appropriateness criteria: headache. J. Am. Coll. Radiol., 2014; 11 (7): 657-667
33. Do T.P., Remmers A., Schytz H.W. i wsp.: Red and orange flags for secondary headaches in clinical practice: SNNOOP10 list. Neurology, 2019; 92 (3): 134-144
34. Smith P.C., Schmidt S.M., Allensworth-Davies D. i ewsp.: A single-question screening test for drug use in primary care. Arch. Intern. Med., 2010; 170 (13): 1155-1160
35. Munksgaard S.B., Madsen S.K., Wienecke T.: Treatment of medication overuse headache - a review. Acta Neurol. Scand., 2019; 139 (5): 405-414
36. Tepper S.J.: Medication-overuse headache. Continuum (Minneap. Minn.), 2012; 18 (4): 807-822
37. Limmroth V., Katsarava Z., Fritsche G. i wsp.: Features of medication overuse headache following overuse of different acute headache drugs. Neurology, 2002; 59 (7): 1011-1014
38. Radat F., Creac’h C., Swendsen J.D. i wsp.: Psychiatric comorbidity in the evolution from migraine to medication overuse headache. Cephalalgia, 2005; 25 (7): 519-522
39. Dousset V., Maud M., Legoff M. i wsp.: Probable medications overuse headaches: validation of a brief easy-to-use screening tool in a headache centre. J. Headache Pain, 2013; 14: 81
40. Grande R.B., Aaseth K., Benth J.Š. i wsp.: Reduction in medication-overuse headache after short information. The Akershus study of chronic headache. Eur. J. Neurol., 2011; 18 (1): 129-137
41. Evers S., Jensen R.; European Federation of Neurological Societies. Treatment of medication overuse headache - guideline of the EFNS headache panel. Eur. J. Neurol., 2011; 18 (9): 1115-1121
42. de Goffau M.J., Klaver A.R., Willemsen M.G. i wsp.: The effectiveness of treatments for patients with medication overuse headache: a systematic review and meta-analysis. J. Pain, 2017; 18 (6): 615-627
43. Chiang C.C., Schwedt T.J., Wang S.J. i wsp.: Treatment of medication-overuse headache: a systematic review. Cephalalgia, 2016; 36 (4): 371-386
44. Scottish Intercollegiate Guidelines Network (SIGN). Pharmacological management of migraine. February 2018; https:// www.sign.ac.uk/sign-155-migraine.html (dostęp: 02.2019)
45. Marmura M.J., Silberstein S.D., Schwedt T.J.: The acute treatment of migraine in adults: the American Headache Society evidence assessment of migraine pharmacotherapies. Headache, 2015; 55 (1): 3-20
46. Silberstein S.D., Holland S., Freitag F. i wsp.: Evidence-based guideline update: pharmacologic treatment for episodic migraine prevention in adults: report of the Quality Standards Subcommittee of the American Academy of Neurology and the American Headache Society [published correction appears in Neurology, 2013; 80 (9): 871]. Neurology, 2012; 78 (17): 1337-1345
47. Bendtsen L., Evers S., Linde M. i wsp.: EFNS guideline on the treatment of tension-type headache - report of an EFNS task force. Eur. J. Neurol., 2010; 17 (11): 1318-1325
48. Francis G.J., Becker W.J., Pringsheim T.M.: Acute and preventive pharmacologic treatment of cluster headache. Neurology, 2010; 75 (5): 463-473
49. Evers S., Goadsby P., Jensen R. i wsp.: Treatment of miscellaneous idiopathic headache disorders (group 4 of the IHS classification) - report of an EFNS task force. Eur. J. Neurol., 2011; 18 (6): 803-812
50. Mayans L., Walling A.: Acute migraine headache: treatment strategies. Am. Fam. Physician, 2018; 97 (4): 243-251; https://www.aafp.org/afp/2018/0215/p243.html (dostęp: 30.07.2019)
51. Simpson D.M., Hallett M., Ashman E.J. i wsp.: Practice guideline update summary: botulinum neurotoxin for the treatment of blepharospasm, cervical dystonia, adult spasticity, and headache: report of the Guideline Development Subcommittee of the American Academy of Neurology. Neurology, 2016; 86 (19): 1818-1826
52. Bendtsen L., Sacco S., Ashina M. i wsp.: Guideline on the use of onabotulinumtoxinA in chronic migraine: a consensus statement from the European Headache Federation. J. Headache Pain, 2018; 19 (1): 91
53. Ha H., Gonzalez A.: Migraine headache prophylaxis. Am. Fam. Physician, 2019; 99 (1): 17-24; https://www.aafp.org/afp/2019/0101/p17.html (dostęp: 22.01.2020)
54. Matsuzawa Y., Lee Y.S., Fraser F. i wsp.: Barriers to behavioral treatment adherence for headache: an examination of attitudes, beliefs, and psychiatric factors. Headache, 2019; 59 (1): 19-31
55. Probyn K., Bowers H., Mistry D. i wsp.; CHESS team. Non-pharmacological self-management for people living with migraine or tension-type headache: a systematic review including analysis of intervention components. BMJ Open, 2017; 7 (8): e016670
56. Probyn K., Bowers H., Caldwell F. i wsp.; CHESS Team. Prognostic factors for chronic headache: a systematic review. Neurology, 2017; 89 (3): 291-301
ZAŁĄCZNIK
| Tabela A. Kryteria diagnostyczne migreny | |
|---|---|
| Ostra (epizodyczna) | Przewlekła |
|
|
| ICHD-3 - międzynarodowa klasyfikacja bólów głowy, wydanie 3 Na podstawie: Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd ed. Cephalalgia, 2018; 38 (1): 1-211 |
|
| Tabela B. Kryteria diagnostyczne bólu głowy typu napięciowego | ||
|---|---|---|
| Rzadki epizodyczny TTH | Częsty epizodyczny TTH | Przewlekły TTH |
|
|
|
| a Gdy ból głowy spełnia kryteria zarówno prawdopodobnej migreny, jak i TTH, powinno
się rozpoznać TTH. Na podstawie: Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd ed. Cephalalgia, 2018; 38(1): 1-211 ICHD-3 - międzynarodowa klasyfikacja bólów głowy, wydanie 3, TTH - ból głowy typu napięciowego |
||
| Tabela C. Kryteria diagnostyczne trójdzielno-autonomicznych bólów głowy | |
|---|---|
| Klasterowy ból głowy | Krótkotrwałe napady jednostronnego bólu głowy przypominającego nerwoból epizodyczny |
EPIZODYCZNY
|
EPIZODYCZNY
|
| Hemikrania napadowa | Hemikrania ciągła |
EPIZODYCZNA
|
PODTYP Z REMISJAMI
|
| Na podstawie: Headache Classification Committee of the International Headache Society (IHS). The
International Classification of Headache Disorders, 3rd ed. Cephalalgia, 2018; 38 (1): 1-211 ICHD-3 - międzynarodowa klasyfikacja bólów głowy, wydanie 3 |
|
| Tabela D. Kryteria diagnostyczne innych pierwotnych bólów głowy | |
|---|---|
| Pierwotny kaszlowy ból głowy | Ból głowy spowodowany uciskiem z zewnątrz |
|
|
| Pierwotny wysiłkowy ból głowy | Pierwotny kłujący ból głowy |
|
|
| Pierwotny ból głowy związany z aktywnością seksualną | Krążkowy ból głowy |
|
|
| Pierwotny piorunujący ból głowy | Śródsenny ból głowy |
|
|
| Ból głowy wyzwalany zimnem/ból głowy przypisywany oziębieniu głowy | Nowy codzienny ból głowy |
|
|
| Uwaga: Obraz kliniczny bólów głowy opisanych w niniejszej tabeli może być trudny do różnicowania
z poważnymi przyczynami wtórnych bólów głowy (np. krwotok podpajęczynówkowy, zespół Chiariego, zmiany
wewnątrzczaszkowe) - p. tab. E Na podstawie: Headache Classification Committee of the International Headache Society (IHS). The International Classification of Headache Disorders, 3rd ed. Cephalalgia, 2018; 38 (1): 1--211 ICHD-3 - międzynarodowa klasyfikacja bólów głowy, wydanie 3 |
|
| Tabela E. Kryteria rozpoznawania wtórnych bólów głowy |
|---|
| Ogólna definicja |
|
| Kategorie diagnostyczne |
|
| Na podstawie: Headache Classification Committee of the International Headache Society (IHS). The
International Classification of Headache Disorders, 3rd ed. Cephalalgia, 2018; 38 (1): 1-211 ICHD-3 - międzynarodowa klasyfikacja bólów głowy, wydanie 3 |