COVID-19 nie zniknął, choć nie zbiera już tak śmiertelnego żniwa jak wcześniej – mówili eksperci w przeddzień 3. rocznicy ogłoszenia przez WHO stanu pandemii. Przypominali, że nadal bronią przed tym patogenem są szczepienia, mycie rąk i dystans, tym bardziej, że leczenie ciężkiego przebiegu choroby pozostaje dużym wyzwaniem klinicznym.

Fot. S. Leszczyński / PAP
W przeddzień trzeciej rocznicy ogłoszenia przez WHO pandemii COVID-19 – stało się to 11 marca 2020 roku – odbyła się konferencja prasowa poświęcona najważniejszym zagadnieniom związanym z COVID-19 i promocji publikacji pt. „COVID – 19 – trzy lata pandemii: nowe warianty, stała konieczność szczepień, narastający post-COVID” wydanej przez inicjatywę „Nauka przeciw pandemii”. Jej pomysłodawcą jest prof. Andrzej M. Fal, prezes Polskiego Towarzystwa Zdrowia Publicznego i kierownik Kliniki Alergologii, Chorób Płuc i Chorób Wewnętrznych w szpitalu MSWiA w Warszawie.
– Co prawda trzecia rocznica pandemii nie jest godna celebrowania, (…) ale warto pamiętać, że do dziś ten stan nie został odwołany i nic nie wskazuje na to, żeby w najbliższych miesiącach został odwołany – podkreślił prof. Andrzej M. Fal.
Wskazał, że całkowita liczba przypadków zachorowań na COVID-19 w listopadzie ubiegłego roku wynosiła 646 581 461. Natomiast 9 marca 2023 roku zanotowano 30 milionów więcej zakażeń. COVID-19 zniknął więc z pierwszych stron gazet, ale nie zniknął z życia. W Polsce od listopada ubiegłego roku jest również wyraźny progres zakażeń, ale w porównaniu z pierwszymi dwoma latami zdecydowanie mniej jest dramatycznych przebiegów choroby.
Odporność populacyjna
Naukowcy zwracali uwagę, że to, iż COVID-19 nie sieje już tak śmiertelnego żniwa jak przez pierwsze dwa lata, zawdzięczamy kilku zjawiskom, m.in. szczepieniom i zyskiwanej w ten sposób przez społeczeństwa odporności, odporności wskutek przejścia zakażenia oraz mutacjom wirusa.
– Każdy, kto przyjął szczepionkę, wziął udział w akcie społecznej odpowiedzialności – podkreślił dr hab. Ernest Kuchar, prezes Polskiego Towarzystwa Wakcynologii, kierownik Kliniki Pediatrii z Oddziałem Obserwacyjno–Izolacyjnego Warszawskiego Uniwersytetu Medycznego.
Przypomniał, że szczepienie wprawdzie nie gwarantuje uniknięcia zakażenia, jednak znacząco redukuje ryzyko jej ciężkiego przebiegu oraz śmierci z powodu COVID-19.
Wskazywał, że choroba przypominająca przeziębienie nie jest niczym przyjemnym, ale nie jest też takim dramatem, jak konieczność leczenia w szpitalu, łącznie z podawaniem tlenu, czasem pobytem na oddziale intensywnej opieki medycznej.
– 5 miliardów osób na świecie przyjęło co najmniej dwie dawki szczepionki – mówił dr hab. Ernest Kuchar. – Od 2020 r. COVID-19 był trzecią przyczyną zgonów na świecie po wypadkach samochodowych i udarach. Efekt szczepień nie jest cudowny, jeśli chodzi o zakażanie się. Jest on trudniejszy do uzyskania, ale zauważono, że im więcej osób jest zaszczepionych po 60. roku życia, tym więcej zgonów uniknięto w tej grupie wiekowej. Szczepionki zwiększają odporność na wirusa i przebieg choroby jest łagodniejszy. Są treningiem dla układu odpornościowego.
Ekspert zwrócił przy tym uwagę, że odporność poszczepienna z czasem się zmniejsza, podobnie jak w przypadku przyjęcia szczepionki przeciw grypie czy krztuścowi. – Dziś już wiemy, że osoby zaszczepione dawką przypominającą dziesięciokrotnie rzadziej były hospitalizowane. Natomiast ci, którzy byli zaczepieni dwoma dawkami, mieli 2,5 krotnie mniejsze ryzyko hospitalizacji – mówił dr hab. Kuchar.
Według WHO do 14 lutego 2023 r. zaszczepiono przynajmniej dwiema dawkami różnych szczepionek przeciwko SARS-CoV-2 ponad 5 mld ludzi. Wykazano, że podanie dwóch dawek zmniejsza 15,5-krotnie ryzyko objawowej choroby i ponad 50-krotnie zmniejsza ryzyko zgonu. Nawet najlepsze leczenie, zwykle kosztowne i nie zawsze skuteczne, nie zastąpi odpowiednio prowadzonego programu szczepień połączonych z całością działań profilaktycznych.
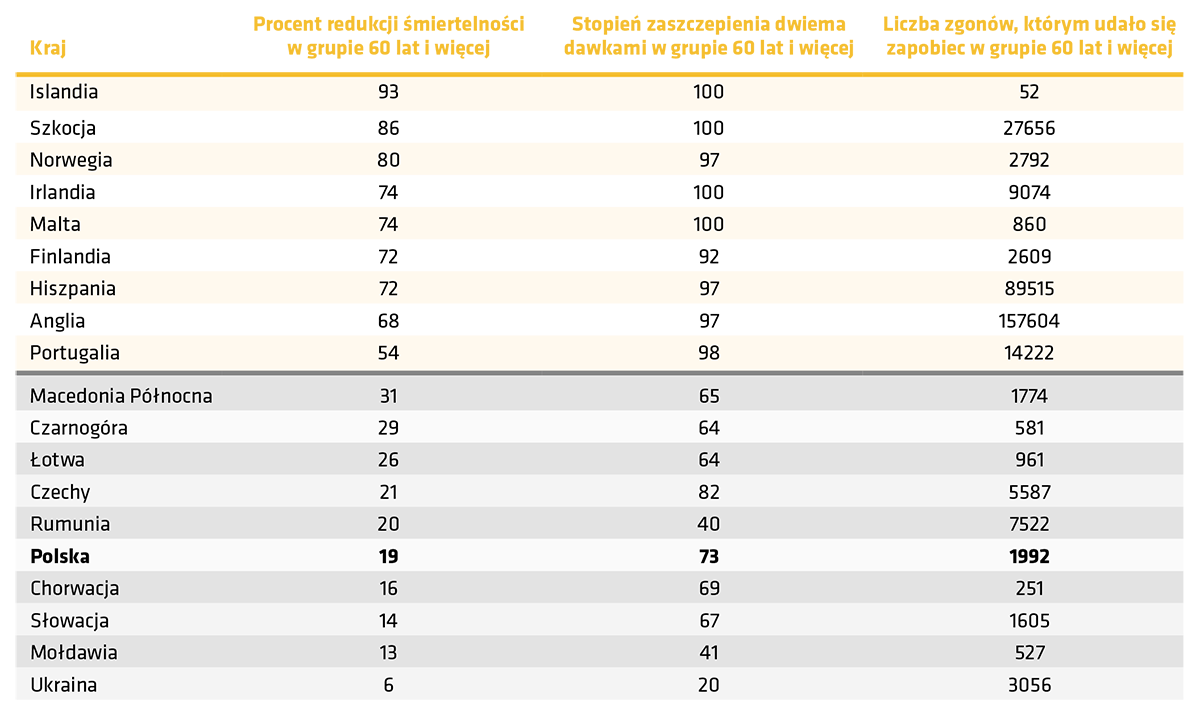
Redukcja śmiertelności w grupie 60 lat i więcej w okresie grudzień 2020 r.-listopad 2021 r. w Europie. Dziesięć najlepiej i najsłabiej wypadających pod względem tej statystyki krajów. Na podstawie Mesle M.M. i wsp., 2021 r.
Nowe warianty SARS-CoV-2 nieuniknione
Do tej pory laicy z pewnością słyszeli o kolejnych wariantach koronawirusa: alfa, beta, delta, omikron. Niewykluczone, że będzie się ich pojawiać więcej.
– Materiałem genetycznym wszystkich koronawirusów jest RNA, co m.in. decyduje o dużej podatności wirusa na zmienność – dochodzi do mutacji – tłumaczył dr hab. Piotr Rzymski, prof. UMP, biolog z Uniwersytetu Medycznego w Poznaniu. Wirusy, których genom stanowi DNA, nie mają cechy tak dużej zmienności.
Prof. Rzymski wyjaśniał dwa procesy, dzięki którym SARS-CoV-2 się mutuje:
- Mutacji punktowych, czyli drobnych zmian w materiale genetycznym, które są rezultatem błędu popełnianego przez enzym namnażający RNA. W wyniku tego powstaje mała zmiana w materiale genetycznym.
- W drodze rekombinacji – tak powstała wersja xbb nazwana przez media krakenem; dwie wersje wirusa zainfekowały tę samą komórkę, replikowały się, ale doszło do pomieszania materiału genetycznego między nimi i powstała hybryda, naukowo nazywana rekombinatem.
– Takie małe zmiany nie mają znaczenia, ale zdarza się, że wywołują równie drobną zmianę w łańcuchu aminokwasów, które budują konkretne białko wirusa. Niekiedy zmiany są korzystne dla wirusa, szybciej się on namnaża, lepiej się rozprzestrzenia i te zmiany będą się upowszechniać, bo są dla wirusa korzystne, przystosowawcze. To dlatego właśnie SARS-CoV-2 od początku się zmienia – mówił.
– To, jak zmienia się patogen w czasie, nie zależy tylko od tempa replikacji, ale też od tego, ile ma szans na rozprzestrzenianie się. SARS-CoV-2 miał dużo. Omikron obecnie nie jest istotny z punktu widzenia klinicznego, bo skumulował ogrom mutacji, ale też dlatego, że zbudowaliśmy poziomy nabytej odporności poprzez przejście infekcji i szczepienia. Złagodziliśmy w ten sposób wirusa – tłumaczył ekspert.













