Podstawowy i niezbędny warunek dotarcia leku przeciwjaskrowego do obszaru jego działania w stężeniu terapeutycznie efektywnym stanowi prawidłowa technika jego podawania.
W przypadku jaskry obszarem działania jest położony na obwodzie komory przedniej oka kąt przesączania – miejsce odpływu cieczy wodnistej – bądź położona w komorze tylnej oka za nasadą tęczówki część wydzielnicza ciała rzęskowego – miejsce produkcji cieczy wodnistej. Leki okulistyczne zawierają w objętości 1 kropli wypływającej z kalibrowanego otworu buteleczki precyzyjnie obliczoną dawkę terapeutyczną substancji czynnej. Poniżej opisano i zilustrowano technikę jej podania do worka spojówkowego.
Prawidłowa technika zapuszczania kropli do szpary powiekowej
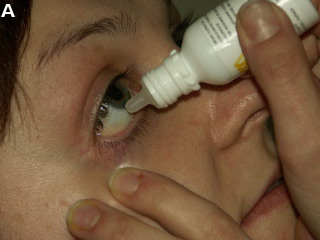
Praktyczne jest zakraplanie leku przed lustrem, pod kontrolą wzroku. Po lekkim odchyleniu głowy ku tyłowi i skroni należy utworzyć w zewnętrznym kąciku oka „kieszonkę”, odciągając lewą ręką dolną powiekę ku dołowi i skroni. Naciskając lekko na trzon trzymanej w prawej ręce buteleczki, należy wycisnąć do tak utworzonej kieszonki jedną kroplę leku (ryc. A).
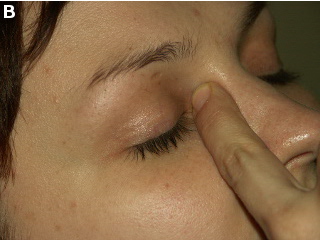
Po podaniu kropli do jednego oka należy natychmiast zamknąć powieki, bezwzględnie unikając mrugania. Następnie przytrzymując zamknięte powieki palcem wskazującym lewej ręki, równocześnie zacisnąć nim woreczek łzowy znajdujący się na bocznej powierzchni nasady nosa (ryc. B). Takie zamknięcie szpary powiekowej należy utrzymać przez 2 minuty, po czym tę samą technikę zastosować w drugim oku.
Przy podawaniu 2 leków o tej samej porze przed kolejnym zakropleniem konieczna jest 5-minutowa przerwa; pozwoli to uniknąć wypłukania leku podanego wcześniej.
Utrzymanie podanej kropli pod powiekami przez 2 minuty jest konieczne, ponieważ lek pokrywający powierzchnię oka musi mieć czas na penetrację przez całą grubość rogówki do cieczy wodnistej, a wraz z nią do kąta przesączania, lub jeszcze głębiej, do ciała rzęskowego w przestrzeni pozatęczówkowej. Zaciśnięcie palcem kąta przyśrodkowego powiek, w którym znajdują się otworki łzowe, fizjologicznie odprowadzające łzy z powierzchni oka do ich rezerwuaru w woreczku łzowym, a następnie przez kanał nosowo-łzowego do jamy nosowej i gardła, przeciwdziała drenażowi leku tą drogą. Błędem jest też „rozprowadzanie” leku mruganiem, które uruchamiając tzw. pompę łzową, wybitnie nasila drenaż, zmniejszając w ten sposób ilość substancji czynnej ma powierzchni oka.
Podana wyżej technika spełnia jeszcze jeden istotny cel. Zapobiega ona niepożądanym działaniom ogólnoustrojowym leków podawanych do oka. Bogato unaczyniona błona śluzowa nosa i gardła wchłania bowiem do krwiobiegu substancję czynną z szybkością odpowiadającą efektowi iniekcji dożylnej. W przypadku często stosowanego w terapii jaskry nieselektywnego ß-blokera – tymololu – istnieje niebezpieczeństwo poważnych zaburzeń w układzie oddechowym i układzie krążenia.
Zalecając leki przeciwjaskrowe w postaci kropli, lekarz powinien podkreślić zalety tej bardzo efektywnej formy miejscowego i „celowanego” stosowania leku, która jednak wymaga starannego aplikowania i spełnienia związanych z tym warunków.
Należy pamiętać, że:
- Farmakologiczne leczenie jaskry to postępowanie z wyboru w JPOK, idiopatycznej, postępującej neuropatii nerwu wzrokowego o podłożu genetycznym, na której przebieg istotnie wpływają czynniki krążeniowe. Jest to także postępowanie uzupełniające w tych postaciach jaskry, w których stosuje się leczenie zabiegowe.
- Celem leczenia jest zahamowanie postępu neuropatii jaskrowej, której nasilenie należy kontrolować ilościowo przynajmniej raz w roku, wykorzystując metodę tomografii głowy nerwu wzrokowego i warstwy włókien nerwowych.
- Wskazane jest rozpoczynanie leczenia farmakologicznego od zastosowania jednego leku. Analogi prostaglandyn są lekami pierwszego wyboru we wszystkich postaciach jaskry, po uwzględnieniu istniejących przeciwwskazań. W przypadku nieuzyskania poziomu ciśnienia docelowego, o czym świadczy progresja destrukcji n.w. stwierdzona kontrolnym badaniem obrazowym, zaleca się zastosowanie preparatu złożonego z prostaglandyny i ß-blokera, podawanego 1x /24 h.
- Przed dokonaniem powyższej zmiany należy się jednak upewnić, że pacjent przestrzega zasad prawidłowej techniki zakraplania leku. W tym celu należy go poprosić, aby zademonstrował sposób zakraplania leku. Nie należy też wyrażać zgody, aby wyręczała go w tym inna osoba, chyba że poziom manualnej i psychicznej sprawności chorego nie gwarantuje zachowania prawidłowości procedury. W takich przypadkach opiekuna chorego należy poinstruować o konieczności przestrzegania czasu podawania leku i techniki zakraplania oraz pouczyć, jakie jest znaczenie tych czynników dla efektu terapii.
- Inne rozwiązanie (szczególnie w przypadku przeciwwskazań do stosowania ß-blokerów) stanowi wykonanie selektywnej trabekuloplastyki laserowej (SLT) – zamiast dodawania drugiego leku. Zabieg ten poprawia odpływ, jeśli jest on zablokowany na poziomie beleczkowania, obniżając CWG o ok. 20%.
- W leczeniu farmakologicznym można maksymalnie wykorzystywać synergistyczne działanie 3 leków z 3 różnych grup. Brak osiągnięcia ciśnienia docelowego, wstrzymującego postęp neuropatii, mimo wykorzystania ww. metod terapeutycznych, stanowi wskazanie do leczenia operacyjnego – wykonania przetoki tkankowej (trabeculectomia) lub wszczepienia implantu drenującego w celu stworzenia alternatywnej drogi odpływu.
- Pacjent musi być świadomy, że operacja przeciwjaskrowa nie przywraca utraconych funkcji widzenia, a jej celem jest jedynie efektywne obniżenie CWG, którego nie udało się uzyskać innymi metodami. Odwlekanie operacji oparte na argumentacji – „przecież jeszcze widzę” – jest błędem, gdyż w bardzo zaawansowanych stanach neuropatii wszelkie leczenie zabiegowe, zarówno laserowe, jak i mikrochirurgiczne jest przeciwwskazane. W następstwie takich działań n.w. jest bowiem narażony na gwałtowne wahania CWG, które w krańcowych stadiach neuropatii mogą prowadzić do jej dramatycznego pogłębienia.
Czytaj dalej: Piśmiennictwo