łac. arteriitis gigantocellularis (arteriitis temporalis)
ang. giant cell arteritis
Rys historyczny
- 1890 – pierwszy opis choroby (Hutchinson)
- 1932 – szczegółowy opis objawów klinicznych tej choroby (Horton)
Definicja
Olbrzymiokomórkowe zapalenie tętnic (syn. choroba Hortona) jest zapaleniem tętnic, często ziarniniakowym, zajmującym zwykle aortę i/lub jej główne gałęzie, szczególnie odgałęzienia tętnic szyjnych i tętnic kręgowych. Nazwa „zapalenie tętnicy skroniowej” nie jest właściwa, ponieważ nie u wszystkich chorych na GCA występuje zapalenie tętnicy skroniowej, a ponadto może ono występować w innych kategoriach zapalenia naczyń.
Epidemiologia
Częstość występowania w Europie ocenia się na 12/100 000 w populacji >50. rż. – największa w krajach skandynawskich (>20/100 000), a najmniejsza w basenie Morza Śródziemnego. Kobiety chorują 2–3 razy częściej niż mężczyźni, a szczyt zachorowań przypada na 7. dekadę życia.
Etiologia i patogeneza
Etiologia i patogeneza nie są znane. Pod uwagę bierze się czynniki środowiskowe, infekcyjne oraz genetyczne. Prawdopodobnie czynnikiem wywołującym stan zapalny naczynia jest aktywacja komórek dendrytycznych znajdujących się na granicy przydanki i warstwy środkowej tętnicy oraz receptorów toll-like przez nieznany antygen. Jednym z rozważanych antygenów jest elastyna; przemawia za tym fakt, że choroba nie zajmuje tętnic mózgowych, które nie mają elastynowej błony wewnętrznej. Mediatory uwalniane w procesie zapalenia, szczególnie PDGF i VEGF, prowadzą do fragmentacji błony sprężystej wewnętrznej i wyzwalają procesy naprawcze, wskutek czego dochodzi do hiperplazji błony wewnętrznej i neoangiogenezy. Charakterystyczne jest zajęcie gałęzi łuku aorty, najczęściej odgałęzień tętnicy szyjnej zewnętrznej, aczkolwiek choroba może dotyczyć wszystkich tętnic (kolejno wg częstości): skroniowych, kręgowych, rzęskowych tylnych, tętnicy ocznej, tętnicy szyjnej wewnętrznej, tętnicy szyjnej zewnętrznej, tętnicy środkowej siatkówki. Zajęcie łuku aorty oraz gałęzi aorty brzusznej stwierdza się najczęściej autopsyjnie, ale zmiany zapalne mogą też doprowadzić do pęknięcia aorty. Zajęcie tętnic ramiennych, biodrowych i udowych zdarza się bardzo rzadko.
Obraz kliniczny
Objawy kliniczne wiążą się z obecnością mediatorów zapalnych i niedokrwieniem obszarów unaczynionych przez tętnice objęte procesem zapalnym.
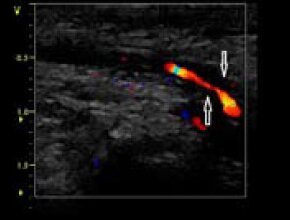
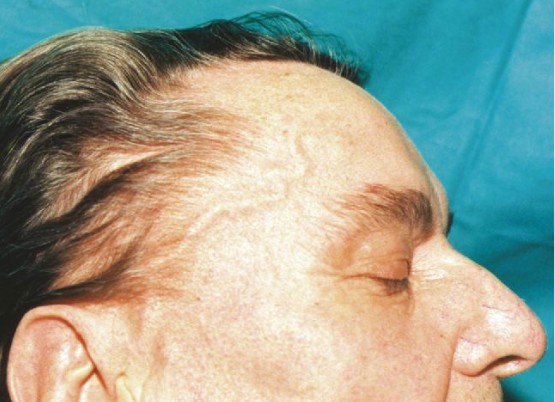
Choroba rozpoczyna się zwykle bólem głowy (2/3 chorych), występującym najczęściej w okolicy skroniowej lub potylicznej (przy zajęciu tętnic potylicznych), szczególnie w nocy, uniemożliwiającym choremu sen, nieustępującym całkowicie pod wpływem analgetyków, z towarzyszącym bolesnym obrzmieniem tętnicy skroniowej (zob. ryc.), która jest wyraźnie widoczna pod skórą, często zaczerwieniona. U większości chorych występują objawy ogólnoustrojowe – stan podgorączkowy lub gorączka (może sięgać 40°C i dominować w obrazie klinicznym), osłabienie, brak łaknienia, ubytek masy ciała. W związku z ryzykiem utraty wzroku świeżo rozpoznaną chorobę należy traktować jako okulistyczny stan naglący.
U ~50% chorych współistnieją objawy polimialgii reumatycznej (zob. rozdz. VII.D.11 w podręczniku).
Inne objawy:
- chromanie żuchwy (u ~50% chorych) w wyniku niedokrwienia mięśni żwaczy przy zajęciu odgałęzień tętnicy szyjnej zewnętrznej; sporadycznie przejściowe chromanie może obejmować język (czasem powstają bolesne owrzodzenia) lub mięśnie uczestniczące w akcie połykania
- objawy oczne (u ~30%) – podwójne widzenie, przejściowe zaniewidzenie (amaurosis fugax); w wyniku neuropatii niedokrwiennej nerwu wzrokowego (wskutek zapalenia tętnicy rzęskowej tylnej) lub niedrożności tętnicy środkowej siatkówki (rzadziej) może dojść do trwałej ślepoty
- objawy neurologiczne (do 30%) – polineuropatia, mononeuropatie, znacznie rzadziej napady przemijającego niedokrwienia mózgu lub udar mózgu
- w przypadku zapalenie aorty i jej głównych odgałęzień (u 10–15%) – objawy jak w chorobie Takayasu (zob. rozdz. I.O.2 w podręczniku).
Objawy, których obecność wskazuje na większe ryzyko trwałej ślepoty: przejściowe zaniewidzenie (poprzedza trwałą utratę wzroku u 44% chorych), chromanie żuchwy, nieprawidłowości tętnicy skroniowej w badaniu przedmiotowym.