Co decyduje o doborze rodzaju maski medycznej i czy maski medyczne można dezynfekować?
Skróty: CDC (Centers for Disease Control and Prevention) – (amerykańskie) Centra Kontroli i Prewencji Chorób, COVID-19 (coronavirus disease) – choroba spowodowana przez SARS-CoV-2, ECDC (European Center for Disease Control and Prevention) – Europejskie Centrum ds. Zapobiegania i Kontroli Chorób, PPE (personal protective equipment) – środki ochrony indywidualnej, SARS (severe acute respiratory syndrome) – zespół ciężkiej ostrej niewydolności oddechowej, SARS-CoV-2 – koronawirus zespołu ostrej niewydolności oddechowej 2, WHO (World Health Organization) – Światowa Organizacja Zdrowia
Półmaski medyczne (powszechnie nazywane
maskami) należą do podstawowych PPE dla
pracowników medycznych, mogą też zmniejszyć
ryzyko transmisji SARS-CoV-2 od osoby zakażonej.
Stosowane w codziennej praktyce maski dzieli
się ze względu na stopień właściwości filtrujących i kształt. W Europie obowiązuje Norma EN
149:2001 + A1:2009, według której wyróżnia się 3 rodzaje półmasek (FFP1, FFP2 i FFP3) w zależności
od efektywności filtracyjnej oraz całkowitego
maksymalnego przecieku wewnętrznego. Całkowity
przeciek wewnętrzny to stopień nieszczelności
maski wynikający z jej niepełnego przylegania
do twarzy oraz z nieszczelności zaworu wydechowego,
jeśli jest w niego wyposażona. Maski FFP1
chronią przed bioaerozolem, którego cząstki mają
wielkość >1 µm; FFP2 – przed bioaerozolem, którego
wielkość cząstek zawiera się w przedziale <1 i ≥0,5 µm; FFP3 – przed bioaerozolem, którego
cząstki są <0,5 µm. Maski FFP2 i FFP3 odpowiadają
maskom N95 według norm amerykańskich.
Oprócz oceny właściwości filtracyjnych dla cząstek
stałych dodatkowym testom poddaje się materiał, z jakiego wykonywane są maski, aby określić ich:
1) przepuszczalność;
2) odporność na przenikanie
płynów (w teście stosuje się 3 prędkości, z jaką
płyn może paść na materiał, odpowiadające ciśnieniu
krwi opuszczającej nakłute naczynie: 80,
120 i 160 mm Hg);
3) skuteczność filtracji bakterii
(mierzy się efektywność filtrowania bakterii przez
materiał; wynik określa odsetkowo, ile bakterii
nie przechodzi przez materiał maski);
4) wydajność filtracji cząstek stałych o średnicy poniżej
mikrona (określoną jako odsetek materiału badanego,
który nie przedostał się przez materiał
maski);
5) odporność na różnicę ciśnień (test mierzy
odporność materiału na przepływ powietrza
[tzw. oddychalność], wartość jest wyrażona w mm
słupa wody – im większa wartość, tym mniejsza
„oddychalność”);
6) łatwopalność.
Właściwości filtracyjne
maski, dodatkowe właściwości warunkujące
przepuszczalność materiału, z jakiego jest
wykonana, oraz jej kształt determinują wybór
PPE do konkretnych procedur medycznych i obszarów użytkowania oraz maksymalny czas noszenia maski.1-6
Maski określane mianem „chirurgicznych” to
maski z troczkami lub zausznikami (ryc. A). Są
najczęściej używanymi PPE. Maski filtrujące
FFP2 i FFP3 (ryc. B i C) są zazwyczaj tak zaprojektowane,
by ściśle przylegały do skóry twarzy, a całe wdychane powietrze przechodziło przez
filtr maski. Maski takie mogą być dodatkowo
zaopatrzone w zaworek ułatwiający wydychanie
powietrza. Jest to szczególnie przydatne rozwiązanie w razie konieczności noszenia maski przez
długi czas. Przez zaworek usuwana jest też część
wydychanej pary wodnej, co pozwala zmniejszyć
wilgotność w komorze maski (w porównaniu z maskami
bez zaworka) i może wydłużyć dopuszczalny
czas jej użytkowania.1-6
W przypadku SARS-CoV-2 dominującą drogą
transmisji jest droga kropelkowa. Powstające w czasie mówienia, kaszlu lub kichania cząstki
są stosunkowo duże, nie przenoszą się na dalsze
odległości i szybko opadają grawitacyjnie. Nie
da się ich również wciągnąć pod maskę chirurgiczną
wraz z powietrzem nabieranym w czasie
wdechu. Podczas niektórych procedur medycznych
może natomiast dojść do powstania aerozolu, a że
cząstki materiału biologicznego są małe (<1 mm) i mogą się przez dłuższy czas unosić w powietrzu,
więc istnieje ryzyko, że podczas wdechu zaciągnie
się je pod maskę (przez nieszczelności) wraz z powietrzem, w którym zawieszony jest aerozol.1-6
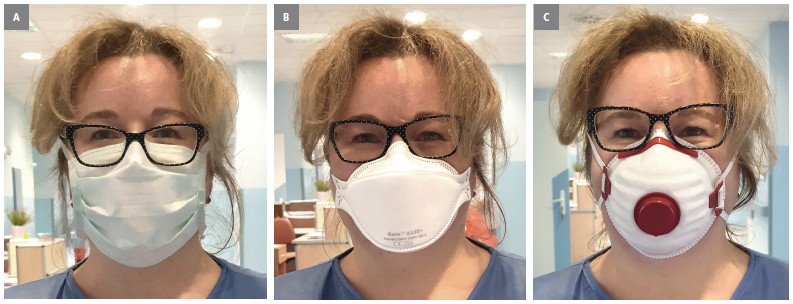
Ryc. Przykłady półmasek medycznych: A – maska chirurgiczna. B – maska filtrująca bez zaworka. C – maska filtrująca z zaworkiem
1. Stosowanie maski przez osobę zakażoną SARS-CoV-2
Maska nałożona na usta i nos osoby zakażonej
znacznie ogranicza wydostawanie się cząstek
zakaźnych na zewnątrz i kontaminację otoczenia
chorego oraz możliwość zakażenia innych
osób. Wydzielina z dróg oddechowych osadza się
na wewnętrznej powierzchni maski (skierowanej
do twarzy). Osoby z podejrzeniem zakażenia
SARS-CoV-2 lub z rozpoznanym COVID-19
powinny nosić maskę chirurgiczną, a nie maskę z zaworkiem. Powietrze wydychane, uchodzące
przez zaworek nie jest filtrowane i cząstki
zakaźne są wydalane na zewnątrz, zamiast się
osadzać na wewnętrznej powierzchni maski.
Maski nie należy nosić dłużej niż czas określony
przez producenta (uzależniony od odporności
na przenikanie płynów – zwykle do godziny). Jeśli
maska przesiąknie, przestaje pełnić swoją funkcję i zatrzymywać zakaźne cząstki; co więcej, sama
staje się źródłem zakażenia, dlatego powinna być
zmieniana w ciągu dnia. W sytuacji niedoboru
masek osoba zakażona powinna nosić maskę w określonych sytuacjach: przy kontakcie z osobą
niezakażoną (np. w czasie badania, rozmowy) i podczas transportu sanitarnego. Chorego należy
też pouczyć o właściwym użytkowaniu maski i higienie rąk.
George Gao – dyrektor generalny chińskiego
Centrum Kontroli Chorób i Prewencji Chorób –
wskazuje, że noszenie masek chirurgicznych w przestrzeni publicznej przez osoby potencjalnie
zakażone istotnie zmniejsza ryzyko szerzenia
się wirusa w populacji. Maska nie chroni osoby,
która ją nosi, tylko inne osoby pozostające w jej
otoczeniu.7 Choć WHO nie zaleca jak dotąd noszenia
masek przez osoby zdrowe, warto rozważyć
uwzględnienie tej zasady w opracowywaniu
procedur zapobiegających szerzeniu się zakażeń w zakładach pracy. W obserwowanych obecnie w Polsce ogniskach epidemii szpitalnych personel
medyczny, u którego rozpoznano zakażenie
SARS-CoV-2, najczęściej zakażał się nawzajem. W opracowaniu procedur zapobiegających szerzeniu
się zakażeń w placówkach medycznych należy
przyjąć zasadę, że każdy pracownik może
być zakażony SARS-CoV-2 (do zakażenia może
dojść od pacjenta, od współpracownika albo poza
pracą). Noszenie masek chirurgicznych powinno
się uwzględnić – oprócz zachowania odpowiedniej
odległości między pracownikami i przestrzegania
innych zaleceń – wśród środków profilaktycznych
zapobiegania transmisji zakażenia.
2. Stosowanie masek przez personel medyczny
Maska chroni drogi oddechowe osoby niezakażonej
przed osadzaniem się na błonie śluzowej
materiału biologicznego potencjalnie zakaźnego. W przypadku bliskiego kontaktu z osobą zakażoną
wydzielina z jej dróg oddechowych osadza się na zewnętrznej
powierzchni maski.8 Maski klasy FFP2 i FFP3 chronią dodatkowo przed zaciągnięciem
skażonego powietrza do dróg oddechowych wraz z wdechem. Ze względu na ograniczenia w dostępie
do masek WHO jasno określiła rodzaje masek
stosowanych do konkretnych procedur medycznych. W większości przypadków
wystarczy stosowanie masek chirurgicznych. W sytuacji wykonywania procedur, podczas których
dochodzi do powstawania aerozolu, należy jednak
stosować maski filtrujące klasy FFP2 i FFP3.
Van Doremalen i wsp. w przeprowadzonym eksperymencie
wykazali, że wirus zdolny do zakażenia
może się utrzymywać w powietrzu co najmniej
przez 3 godziny w przypadku powstania aerozolu
(p. pyt. 5).9 Z tego względu w pomieszczeniach bez
wentylacji utrzymującej ciśnienie ujemne maskę
filtrującą klasy FFP2 lub FFP3 powinny również
nosić osoby, które nie uczestniczą bezpośrednio przy wykonywaniu procedury medycznej, podczas
której doszło do powstania aerozolu.
















