Po wstępnym nastawieniu parametrów wentylacji
postępuj zgodnie z poniższymi wskazówkami.
1. Sprawdź saturację i utrzymuj ją w przedziale
88–95%, postępując zgodnie z diagramem
na rycinie 1.
2. Sprawdź stosunek I:E i utrzymuj go w przedziale od 1:1,5 do 1:2.
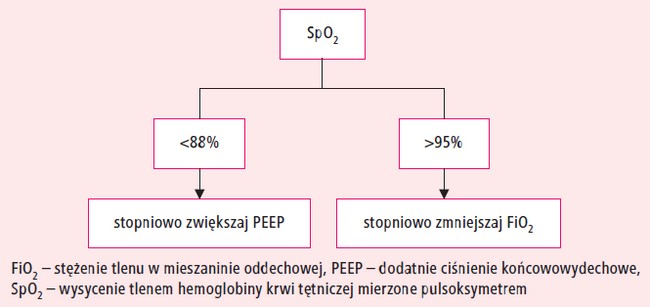
Ryc. 1. Sposób korekcji SpO2
Stosunek I:E to proporcja czasowa wdechu
do wydechu. W większości sytuacji klinicznych
adekwatną wartością jest 1:2 (wdech trwający o połowę krócej niż wydech). W zależności od producenta
respiratora parametr ten:
1) może być ustawiony przez obsługującego respirator
bezpośrednio („na sztywno”)
2) może się zmieniać automatycznie, najczęściej
podczas zmiany częstości oddechów.
Z tego powodu po każdej zmianie częstości oddechów
należy skontrolować stosunek I:E.
Jeżeli I:E nie mieści się w przedziale 1:1,5–1:2,
postępuj według diagramu na rycinie 2.
3. Skontroluj wartość ciśnienia szczytowego
(Ppeak).
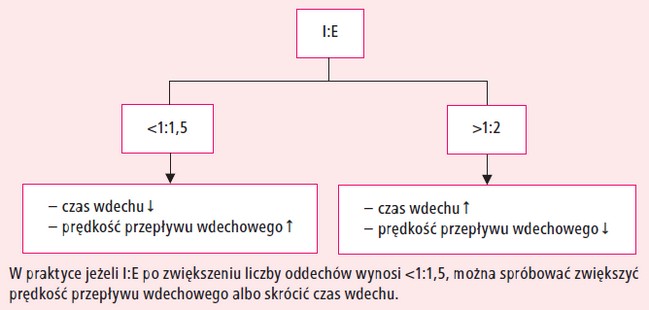
Ryc. 2. Sposób korekcji stosunku I:E
Głównym celem wentylacji oszczędzającej płuca
jest utrzymanie odpowiednich ciśnień w drogach oddechowych, by zminimalizować ryzyko
uszkodzenia płuc. Maksymalna akceptowalna
wartość Ppeak to 35 cm H2O. Jeżeli przekracza
35 cm H2O, zmniejsz objętość oddechową (VT)
do 6–7 ml/kg PBW oraz zwiększ częstość oddechów
(f/min) o 5.
4. Po 30 minutach od rozpoczęcia wentylacji z zadanymi ustawieniami wykonaj gazometrię
krwi tętniczej.
Sprawdź wartość pH i utrzymuj ją w przedziale
7,25–7,45, postępując według diagramu na rycinie
3. Pamiętaj, aby po każdej zmianie f/min skontrolować
stosunek I:E i utrzymywać go w przedziale 1:1,5–1:2.
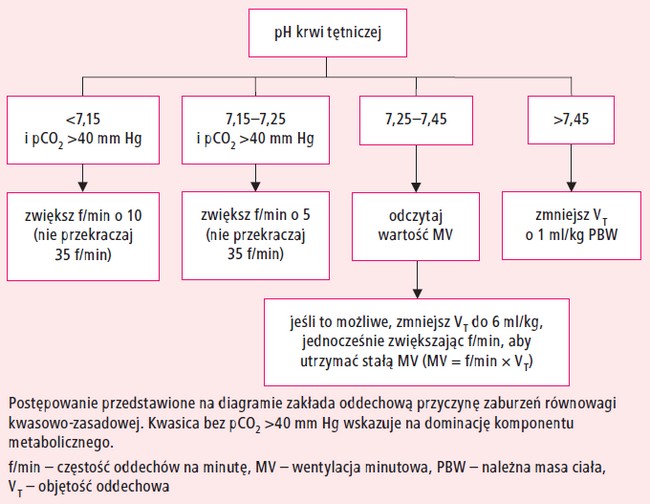
Ryc. 3. Sposób korekcji pH
Sprawdź wartość PaO2 i utrzymuj ją w przedziale 55–80 mm Hg, postępując zgodnie z diagramem na rycinie 4. Pamiętaj, aby po każdej zmianie PEEP skontrolować wartość Ppeak.
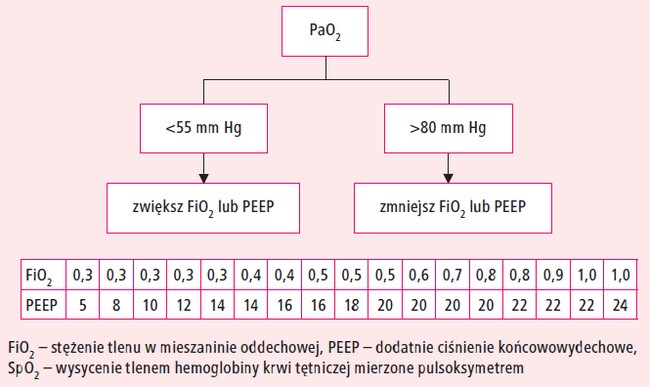
Ryc. 4. Sposób korekcji PaO2
5. Po zrealizowaniu punktów 1–4 zaplanuj
kontrolną gazometrię krwi tętniczej
po 60 minutach i po uzyskaniu wyniku wróć
do punktu 4.
W przypadku osiągnięcia stabilizacji parametrów
wymiany gazowej, tj.:
1) PaO2 55–80 mm Hg
2) pCO2 35–45 mm Hg (dopuszcza się większe
wartości, jeżeli pH nie wynosi <7,25)
3) pH 7,25–7,45
zleć kontrolną gazometrię krwi tętniczej za
6–12 godzin.
Analgosedacja
Praktycznie każdy chory z ARDS wentylowany mechanicznie będzie wymagał analgosedacji, najczęściej za pomocą ciągłego wlewu leku wywołującego sedację (midazolamu lub propofolu) wraz z lekiem przeciwbólowym (opioidem, np. fentanylem lub oksykodonem). Pogłębienie analgosedacji polega na podaniu dodatkowego bolusa i ewentualnym zwiększeniu prędkości wlewu leków.
Rozwiązywanie najczęstszych problemów
Alarm wysokiego ciśnienia szczytowego (Ppeak) w drogach oddechowych
1. Upewnij się, że nie występuje dyssynchronia
między pacjentem a respiratorem (własny oddech
pacjenta może się nakładać na oddech respiratora
– pacjent „kłóci się z respiratorem”) – jeśli tak,
to należy pogłębić analgosedację, a w niektórych
przypadkach konieczne może być zastosowanie
blokady nerwowo-mięśniowej.
2. Sprawdź, czy rurka intubacyjna jest drożna i niezagięta.
3. Jeśli rurka intubacyjna jest zatkana – odessij
wydzielinę z dróg oddechowych.
4. Wyklucz zbyt głębokie położenie rurki intubacyjnej
(intubację jednego z oskrzeli głównych).
5. Wyklucz obturację dolnych dróg oddechowych.
6. Radiogram (RTG) lub badanie ultrasonograficzne
(USG) klatki piersiowej może ujawnić
inną przyczynę wysokiego Ppeak, na przykład odmę
opłucnową.
7. Ze względu na ryzyko zakażenia nie osłuchuj
klatki piersiowej pacjenta z COVID-19 w celu ustalenia
przyczyny wysokiego Ppeak.
Nagły duży spadek saturacji (SpO2)
1. Sprawdź, czy układ respiratora nie uległ rozłączeniu, a pulsoksymetr jest dobrze założony, i zobacz,
jakie alarmy wyświetlają się na respiratorze.
2. Skontroluj położenie rurki intubacyjnej i wyklucz
ekstubację.
3. Sprawdź, czy rurka intubacyjna jest drożna i niezagięta.
4. Jeśli rurka intubacyjna jest zatkana – odessij
wydzielinę z dróg oddechowych.
5. Wykonaj gazometrię krwi tętniczej.
6. Wyklucz odmę opłucnową za pomocą USG
i/lub RTG klatki piersiowej.
7. Sprawdź ciśnienie tętnicze – czy spadek saturacji
nie jest spowodowany głębokim wstrząsem i hipoperfuzją.
8. Ze względu na ryzyko zakażenia nie osłuchuj
klatki piersiowej pacjenta z COVID-19 w celu ustalenia
przyczyny spadku SpO2.
Sytuacje szczególne
W razie braku efektu postępowania przedstawionego
powyżej (narastanie Ppeak, kwasicy lub pCO2,
spadek SpO2 lub pO2) w skrajnych przypadkach
wentylacji oszczędzającej płuca dopuszcza się:
1) zmniejszenie objętości oddechowej nawet
do 4 ml/kg PBW
2) zmniejszenie stosunku I:E nawet do 1:1
3) tolerowanie wartości pCO2 60–70 mm Hg
(tzw. hiperkapnia permisywna).
Prowadzenie wentylacji w ten sposób wymaga
jednak ścisłego nadzoru osoby doświadczonej w obsłudze respiratora.
Przypadek kliniczny
Podczas dyżuru na oddziale chorób wewnętrznych
odbierasz telefon z informacją, że za 15 minut
ze szpitalnego oddziału ratunkowego (SOR)
zostanie przetransportowany pacjent z niewydolnością oddechową w przebiegu COVID-19. Sprawdzasz
gotowość sali jednoosobowej oraz respiratora,
wraz z zespołem zabezpieczacie się zgodnie z procedurami w środki ochrony indywidualnej.
Specjalista medycyny ratunkowej przekazuje ci
zaintubowanego pacjenta poddanego analgosedacji
ciągłym wlewem midazolamu i fentanylu, oraz
krótkie informacje: chory to 65-letni mężczyzna,
leczący się na nadciśnienie tętnicze, bez uczuleń w wywiadzie. Do pogorszenia stanu doszło w czasie
kwarantanny w domu. Otrzymujesz również
wynik gazometrii krwi tętniczej wykonanej
na SOR podczas wentylacji workiem samorozprężalnym
100% tlenem: pH 7,29, pO2 70 mm Hg,
pCO2 52 mm Hg.
Kontynuujesz analgosedację oraz podłączasz
chorego do respiratora – ustawiasz tryb objętościowy
A/C. Początkowe ustawienia: VT 530 ml
(pacjent ma 170 cm wzrostu), f/min 16, FiO2 1,0,
PEEP 10 cm H2O. Kontrolujesz SpO2 – wynosi
100%, wobec czego stopniowo zmniejszasz FiO2
do 0,5 i SpO2 ustala się na poziomie 93%.
Kontrolujesz ciśnienie szczytowe (Ppeak) – wynosi
29 cm H2O. Po 30 minutach wykonujesz kontrolną gazometrię krwi tętniczej i uzyskujesz wynik:
pH 7,35, pO2 50 mm Hg, pCO2 45 mm Hg. Wartość
pH mieści się w przedziale 7,25–7,45, odczytujesz
zatem wartość wentylacji minutowej (MV) – wynosi 8,5 l/min (VT × f/min).
Zmniejszasz VT do 6 ml/kg PBW, ustawiając
na 400 ml, następnie częstość oddechów (f/min)
zwiększasz do 21, tak aby utrzymać MV na stałym
poziomie 8,5 l/min (400 ml × 21/min).
Przechodzisz do następnego kroku: pO2 jest
za mała, dotychczasowe ustawienia to PEEP
10 cm H2O, FiO2 0,5 – posługując się tabelą FiO2/PEEP, stopniowo zwiększasz PEEP do 16 cm H2O.
Kontrolujesz Ppeak – wynosi 32 cm H2O.
Po godzinie wykonujesz kontrolną gazometrię
krwi tętniczej i otrzymujesz wynik: pH 7,33, pO2
79 mm Hg, pCO2 42 mm Hg. Uzyskałeś więc stabilizację
parametrów wymiany gazowej, pacjent
jest nadal ściśle monitorowany, zlecasz kolejną
gazometrię za 8 godzin.