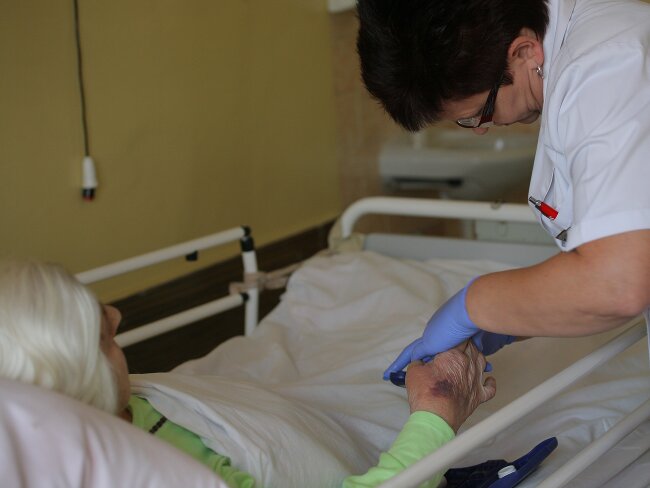
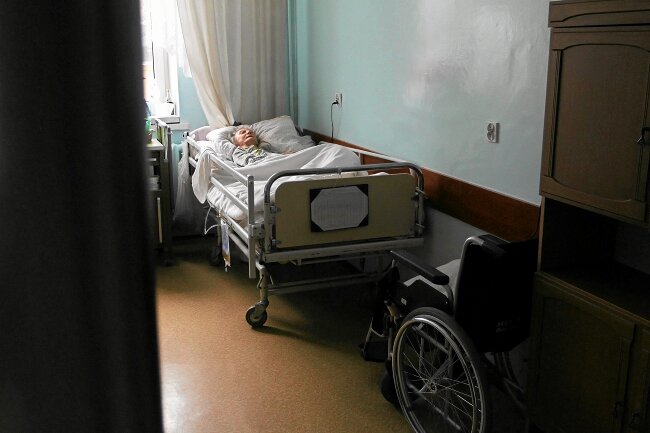
Pandemia paradoksalnie przyniosła skrócenie kolejek do zakładów opiekuńczo-leczniczych. Częściej jednak trafiają tam pacjenci o wiele trudniejsi: pocovidowi, z większymi problemami zdrowotnymi, mniej stabilni. O tym, jak ZOL-e radzą sobie w warunkach epidemicznych, opowiada w rozmowie z MP.PL dr n. o zdr. Mariola Rybka, konsultant krajowy w dziedzinie pielęgniarstwa opieki długoterminowej.
Fot. Mateusz Skwarczek / Agencja Gazeta
Jerzy Dziekoński: W ciągu ostatniego roku sytuacja w ochronie zdrowia zmieniła się diametralnie. Jak wskazują pracownicy ochrony zdrowia, przeszliśmy od stanu permanentnego kryzysu do związanego z pandemią stanu wojny i jeszcze głębszego niedoboru. Napływ pacjentów jest tak duży, że pod SOR-ami ustawiają się kolejki karetek, w szpitalach brakuje miejsc, a w wielu przypadkach trzeba pacjentom szukać łóżek w innych miastach czy nawet województwach. A jak sytuacja wygląda w zakładach opiekuńczo-leczniczych i opiekuńczo-pielęgnacyjnych?
Dr n. o zdr. Mariola Rybka: Czas pandemii jest okresem wytężonej pracy dla wszystkich pracowników medycznych. W ostatnich tygodniach prowadziłam zintensyfikowane rozmowy z konsultantami wojewódzkimi w dziedzinie opieki długoterminowej, które dotyczyły aktualnej sytuacji w opiece długoterminowej związanej z kolejna falą zakażeń SARS-CoV-2. Wszyscy zgodnie twierdzą, że liczba pacjentów zapisanych w kolejce do ZOL/ZPO zdecydowanie się zmniejszyła. Z reguły mieliśmy od 50 do 100 osób oczekujących. Ostatnia aktualizacja pokazała, że część pacjentów odeszła z przyczyn naturalnych i już nie oczekuje na przyjęcie do placówki, ale mamy też drugą grupę osób, które zdecydowały się pozostać w domu pod opieką najbliższych. Taką decyzję podjęli członkowie rodziny oraz sami zainteresowani. Z rozmów z ich opiekunami dowiadujemy się, że świadczą pracę zdalnie, dlatego - pozostając w domu - mogą zapewnić bezpieczeństwo i opiekę wymagającym wsparcia członkom swojej rodziny. Istnieją rejony, gdzie pacjent składający wniosek o przyjęcie do ZOL/ZPO przyjmowany jest niemal na bieżąco, czyli w okresie 2-3 tygodni od złożenia wniosku.
Czy w czasie pandemii zmienił się profil pacjenta?
Tak, przyjmowani są pacjenci w znacznie cięższym stanie. Często po intensywnym leczeniu trafiają do nas bezpośrednio z oddziału covidowego. Są to chorzy z polipragmazją, somatycznie i psychicznie obciążeni, wymagający intensywnej całodobowej opieki i pielęgnacji, kontynuacji płynoterapii oraz antybiotykoterapii. Często zdarza się, że z powodu tak dużego obciążenia chorobowego odchodzą właśnie w naszych placówkach. Nie zawsze jednak jest to zauważalne w statystykach ZOL/ZPO, ponieważ ogniska zakażeń SARS-CoV-2 pojawiają się również w takich ośrodkach. Wtedy część pacjentów przekazywana jest na oddział covidowy i stamtąd już do nas nie wracają. Mamy więc swojego rodzaju niespójność w kwestii śmiertelności pacjentów covidowych w ZOL-ach. Z kolei pacjenci bez objawów, ale z dodatnim wynikiem testu pozostają w izolacji w zakładach opieki długoterminowej i tam są leczeni zgodnie z zaleceniami. Tak jest w zakładzie, gdzie pracuję. Gdy pojawi się ognisko COVID-19, a mamy trzy punkty po czterdziestu pacjentów, nie zawsze chorzy są zabierani na oddziały covidowe. Jeśli pacjenci pozostają w ZOL/ZPO, to zwiększają się koszty, ponieważ zwiększa się zużycie środków służących do ochrony osobistej pracowników oraz ilość zużywanych farmaceutyków. Kiedy stan pacjenta się pogarsza, pojawia się wysoka temperatura, występują zaburzenia oddychania i spada saturacja, dopiero wówczas następuje przeniesienie na oddział covidowy.
A jak przedstawia się sytuacja pacjentów przyjmowanych ze środowiska domowego?
Osoby trafiające do nas z kolejki ze środowiska domowego są w zdecydowanie cięższym stanie niż przed pandemią. Pacjent, trafiając do zakładu opiekuńczo-leczniczego, w skali Barthel może uzyskać do 40 punktów. Wcześniej zdarzali się pacjenci, którzy uzyskiwani 15–20 punktów w zakresie niesamodzielności ze 100 punktów maksymalnych. Dzisiaj pacjenci przyjmowani z domu do ZOL/ZPO uzyskują zaledwie 5-10 punktów, co wskazuje na bardzo duży deficyt w zakresie samoopieki. Do tego dochodzą często rany odleżynowe. Są to osoby, u których z różnych względów doszło do destabilizacji w wydolności organizmu.
Możemy przypuszczać, że wynika to z ograniczonego dostępu do lekarza rodzinnego. POZ w warunkach pandemicznych nie realizuje wizyt domowych lub są one w dużym stopniu ograniczone. Nie kwestionuję tutaj skuteczności teleporady jako świadczenia, chcę tylko powiedzieć, że w pewnych sytuacjach niezbędne jest określenie rzeczywistego stanu pacjenta poprzez bezpośrednie badanie i kontakt z lekarzem.
Większość naszych pacjentów zmaga się z wielochorobowością, wielu korzystało z poradni specjalistycznych, które też ograniczyły przyjęcia. Część oddziałów szpitalnych przekształcono w oddziały covidowe, a to oznacza mniejszy dostęp do oddziałów internistycznych.
Mamy więc kaskadę zdarzeń nakładających się na siebie i owocujących destabilizacją stanu klinicznego pacjenta wymagającego wsparcia. U chorych pozostających w domach nasilają się objawy chorobowe i dopiero w trakcie badania lekarskiego podczas przyjęcia do zakładu – po badaniu fizykalnym, po ocenie stanu wydolnościowego i analizie wyników badań biochemicznych – okazuje się, że pacjent wymaga wdrożenia zmian w dotychczas prowadzonej terapii oraz dalszej diagnostyki. Natomiast zgodnie z założeniami pacjent, który przyjmowany jest do stacjonarnej placówki opieki długoterminowej powinien wymagać jedynie kontynuacji ustalonego procesu leczenia farmakologicznego i dietetycznego, opieki i pielęgnacji.