Skróty: ERAS – protokół kompleksowej opieki okołooperacyjnej dla poprawy wyników leczenia; NLPZ – niesteroidowe leki przeciwzapalne; NRS – analogowa skala numeryczna oceny bólu; TAP-block – blokada płaszczyzny mięśnia poprzecznego brzucha; USG – ultrasonografia
Informacje ogólne
Protokół kompleksowej opieki okołooperacyjnej dla poprawy wyników leczenia (enhanced recovery after surgery – ERAS) opiera się na kilkunastu składowych, które stosowane łącznie umożliwiają zmniejszenie odsetka powikłań okołooperacyjnych oraz skrócenie czasu trwania hospitalizacji (koło ERAS, p. Med. Prakt. Chir., 2014; 4: 70 – przyp. red.). Jednym z jego podstawowych elementów jest właściwe leczenie przeciwbólowe.1Ból to subiektywne, negatywne wrażenie spowodowane uszkodzeniem tkanek i narządów. Obok ciśnienia tętniczego, częstotliwości rytmu serca, częstości oddechu i temperatury ciała może stanowić piąty parametr określający funkcje życiowe chorego. Natężenie bólu jest wprost proporcjonalne do rozległości zabiegu operacyjnego. Pojawia się po ustąpieniu analgezji śródoperacyjnej, a największe jego nasilenie obserwujemy w 1. i 2. dobie pooperacyjnej. Ból jest też powodem przedłużonego unieruchomienia chorego oraz opóźnienia wypisu ze szpitala. Właściwe postępowanie w bólu pooperacyjnym pozwala zmniejszyć ryzyko powikłań okołooperacyjnych, skraca czas hospitalizacji i zmniejsza koszt leczenia.
Do właściwego postępowania przeciwbólowego konieczny jest adekwatny pomiar jego natężenia. Dokonuje się go co 4–8 godzin, w spoczynku i w trakcie aktywności, a zalecaną skalą oceny bólu dla dorosłych jest 11-punktowa skala numeryczna (Numerical Rating Scale – NRS). Oceniając natężenie bólu w NRS, prosimy chorego, żeby określił, jak silny jest ból, który aktualnie odczuwa, poprzez wskazanie odpowiedniej liczby w zakresie 0–10 (p. ryc.), przy czym 0 oznacza całkowity brak bólu, a 10 – najsilniejszy ból.
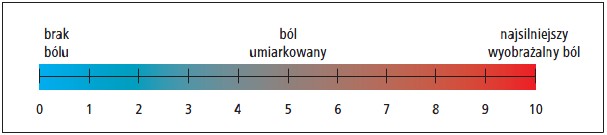
Ryc. NRS
Protokół ERAS zwraca szczególną uwagę na skuteczne
leczenie przeciwbólowe umożliwiające wczesne
rozpoczęcie rehabilitacji ruchowej. Związane
jest to z unikaniem podaży opioidów, multimodalną terapią
przeciwbólową oraz stosowaniem technik znieczuleń
regionalnych. Takie postępowanie zmniejsza
odpowiedź stresową na zabieg, a także przyspiesza
powrót perystaltyki przewodu pokarmowego.2
Opioidy przez wiele lat uważano za podstawowe
leki w opiece pooperacyjnej. Poza bardzo dobrym
efektem przeciwbólowym są one jednak odpowiedzialne
za wiele działań niepożądanych, między
innymi sedację, zaparcia, porażenie błony mięśniowej
żołądka i jelita cienkiego, hamowanie perystaltyki
górnego i dolnego odcinka przewodu pokarmowego. Opioidy mogą nasilać nudności i wymioty
pooperacyjne, a także powodować retencję moczu.3
Udoskonalenie techniki chirurgicznej i rozwój
znieczuleń regionalnych spowodowały, że stosowanie
opioidów w protokole ERAS zarezerwowane
jest tylko dla przypadków nieskuteczności innych
metod leczenia przeciwbólowego.
Farmakoterapia w bólu ostrym i poooperacyjnym
Leki wymienione w ramce należy stosować jako elementy analgezji multimodalnej, aby łącząc substancje o różnym mechanizmie działania, uzyskać efekt addytywny i synergistyczny. W ciągu pierwszych 48–72 godzin leki podaje się o stałych porach, aby zapobiegać nieprawidłowej kontroli nasilenia bólu. (Podawanie leków na żądanie umożliwia powrót dolegliwości bólowych, a przerwy w analgezji mogą się wydłużać, kiedy chory oczekuje na podanie leku).
Dawkowanie nieopioidowych leków przeciwbólowych
W 1. dobie leki podaje się dożylnie, a w kolejnych
dobach – doustnie.
W razie braku odpowiedniej analgezji dodatkowo
podaje się słaby opioid, na przykład tramadol
50–100 mg co 6 godzin (w powolnym kilkugodzinnym
wlewie). Tramadol wykazuje synergistyczne działanie z metamizolem, zwiększając
wzajemną skuteczność analgetyczną. Warto podkreślić,
że zgłaszane objawy niepożądane związane z metamizolem najczęściej spowodowane są
jego szybką podażą dożylną, a nie reakcją anafilaktyczną.
Znieczulenie regionalne w terapii bólu pooperacyjnego
Analgezja regionalna stanowi formę analgezji z wyprzedzeniem, ponieważ zapobiega sensytyzacji
obwodowej i rozwojowi zespołu bólu przewlekłego.
Protokól ERAS nie jest zarezerwowany wyłącznie
dla małoinwazyjnych zabiegów laparoskopowych. W przypadku pacjentów operowanych klasycznie
preferowaną metodą leczenia przeciwbólowego
jest znieczulenie zewnątrzoponowe w odcinku piersiowym.
Należy podkreślić, że wybór dostępu operacyjnego
ma wpływ na nasilenie dolegliwości bólowych.
Przykładowo, liczne metaanalizy potwierdzają,
że u chorych operowanych klasycznie mniejsze
dolegliwości bólowe towarzyszą tym chorym, u których wykonuje się cięcia poprzeczne.
Analgezja zewnątrzoponowa wykazuje znacznie
większą skuteczność niż analgezja systemowa z opioidami. Poza działaniem przeciwbólowym
zmniejsza śmiertelność oraz ryzyko powikłań
zakrzepowo-zatorowych, ogranicza również
powikłania ze strony układu oddechowego i pokarmowego. Redukuje też konieczność przetaczania
preparatów krwiopochodnych (p. metaanaliza Rodgersa4). Istotne jest także to, że analgezja
zewnątrzoponowa nie zwiększa ryzyka zastoju
moczu.
Znieczulenie zewnątrzoponowe – poza potwierdzonym skutecznym działaniem przeciwbólowym – powoduje także niekorzystne działania niepożądane.5 Stosunkowo często prowadzi do hipotensji, osłabienia przepływu narządowego (w tym w okolicy wykonanego operacyjnie zespolenia, a gojenie zespolenia zależy bezpośrednio od ciśnienia tętniczego). Obniżenie ciśnienia tętniczego wymusza nadmierną podaż płynów, powoduje zaburzenia równowagi płynowej, obrzęki i zmniejszenie utlenowania tkanek. Nadmierna podaż płynów skutkuje przedłużoną hospitalizacją. Liczne metaanalizy sugerują, że nawet 50% cewników zewnątrzoponowych może nie działać prawidłowo (najczęstszą podawaną przyczyną jest niewłaściwe położenie końcówki cewnika). Trudności towarzyszą także rehabilitacji ruchowej chorego z cewnikiem zewnątrzoponowym. W zależności od stężenia stosowanej bupiwakainy obserwuje się czasem zaburzenia czucia i blokadę motoryczną w kończynach dolnych.
To wszystko powoduje, że znieczulenie zewnątrzoponowe
jest złotym standardem w przypadku
zabiegów klasycznych, a także tych małoinwazyjnych, w przypadku których ryzyko konwersji
do zabiegu otwartego jest bardzo duże. W pozostałych
przypadkach dysponujemy innymi formami
analgezji.
W razie zastosowania cewnika zewnątrzoponowego
analgezja tego rodzaju prowadzona jest
najczęściej w ciągu pierwszych 48 godzin. Cewnik
usuwa się najpóźniej w 3. dobie.
Alternatywy w przypadku operacji minimalnie inwazyjnych
Badania porównawcze znieczulenia zewnątrzoponowego,
infiltracji miejsc wprowadzenia trokarów i blokad regionalnych (TAP-block) nie wykazują
przewagi żadnej z wymienionych metod, jeśli
chodzi o efekt przeciwbólowy.
Analgezja podpajęczynówkowa, popularna w Wielkiej Brytanii, stosowana jest w przypadku
zabiegów laparoskopowych, kiedy to dolegliwości bólowe najsilniej odczuwane są w 1. dobie. W zależności od dawki diamorfiny (w Polsce niedostępna)
efekt przeciwbólowy utrzymuje się przez
6–24 godzin. Metoda ta wymaga krótkiego czasu
(20–30 min), jaki musi upłynąć od znieczulenia do
jego ustabilizowania, aby nie doszło do tzw. wysokiego
bloku w trakcie zabiegu z nisko opuszczoną
głową.
W razie gdy blokady centralne nie są niezbędne, w leczeniu przeciwbólowym można zastosować blokady
regionalne, wykonywane obecnie pod kontrolą USG.
Informacje szczegółowe – formy postępowania przeciwbólowego
TAP-block
Blokada płaszczyzny mięśnia poprzecznego brzucha może być wykonana techniką ukierunkowaną na punkty anatomiczne w trójkącie Petita (pomiędzy grzebieniem kości biodrowej, tylnym brzegiem mięśnia skośnego zewnętrznego brzucha i przednim brzegiem mięśnia najszerszego grzbietu) metodą dwukrotnego spadku oporu (polega ona w skrócie na wykorzystaniu igły Tuohy’ego, która przy wkłuwaniu umożliwia wyczucie zmniejszenia oporu po przejściu przez strukturę anatomiczną; pierwszy spadek oporu następuje po przebiciu rozcięgna mięśnia skośnego zewnętrznego, drugi – po przebiciu rozcięgna mięśnia skośnego wewnętrznego i wejściu w płaszczyznę mięśnia poprzecznego brzucha – przyp. red.). Gałęzie nerwów międzyżebrowych – podążając w kierunku linii pośrodkowej – przebiegają na przednio-bocznej powierzchni ściany brzucha między mięśniem skośnym brzucha wewnętrznym a poprzecznym. Lek znieczulenia miejscowego (20 ml 0,25%–0,375% bupiwakainy) podaje się pod powięź mięśnia skośnego wewnętrznego. Mimo dobrej wizualizacji w USG rozprzestrzeniania się środka znieczulenia miejscowego wzdłuż mięśnia poprzecznego brzucha TAP-block nie zapewni pełnej blokady sensorycznej ściany brzucha.9 Ten rodzaj blokady wykorzystuje się jako element multimodalnej analgezji, obok innych leków nieopioidowych. Może być także stosowany przez samego operatora, który podaje lek znieczulenia miejscowego pod kontrolą kamery laparoskopu.
Wlewy lidokainy
Dożylne wlewy lidokainy10 odgrywają istotną rolę w odpowiednim efektywnym leczeniu przeciwbólowym. Zmniejszają dolegliwości bólowe i nudności, wywołują efekt przeciwzapalny i zapobiegają bólowi neuropatycznemu. Stosowane są w krajach anglosaskich (protokół przeciwbólowy: 1 mg/kg masy ciała w wolnym wlewie co 6 h).
Ketamina
Antagonista receptorów NMDA w niewielkiej subanestetycznej dawce (0,1–0,2 mg/kg mc.) uwrażliwia receptory NMDA, zmniejsza zapotrzebowanie na leki przeciwbólowe. Podawanie ketaminy w niewielkich dawkach pozwala uniknąć efektów niepożądanych takich jak sedacja, zaburzenia psychotyczne czy koszmary senne.
Gabapentyna/Pregabalina11,12
Leki przeciwdrgawkowe stosowane w leczeniu bólu neuropatycznego podawane jednorazowo przed zabiegiem operacyjnym (600–1200 mg) zmniejszają zapotrzebowanie na środki przeciwbólowe i zapobiegają konwersji bólu ostrego do bólu przewlekłego.
Inne aspekty postępowania przeciwbólowego
Ważnym aspektem prawidłowego leczenia przeciwbólowego jest także utrzymywanie normotermii (stosowanie mat albo koców grzewczych). Stopień nasilenia bólu u chorych jest wtedy mniejszy. Odpowiednie leczenie przeciwbólowe wiąże się także ze zmniejszoną częstotliwością występowania pooperacyjnych nudności i wymiotów. Deksametazon stosowany w profilaktycznej dawce, poza tym że ma działanie przeciwwymiotne, zmniejsza ryzyko rozwoju bólu neuropatycznego oraz zapotrzebowanie na leki w okresie pooperacyjnym.Pacjenta wypisuje się do domu po uzyskaniu dobrej kontroli bólu przy wykorzystaniu leków doustnych.
Podsumowanie
Właściwe leczenie przeciwbólowe jest niezbędnym elementem protokołu ERAS. Należy podkreślić, że odpowiednia multimodalna terapia przeciwbólowa bez udziału opioidów jest nie tylko możliwa do stosowania, ale i pozwala na wczesną rehabilitację, co z kolei prowadzi do szybszego powrotu chorych do pełnej aktywności.
Piśmiennictwo:
1. White P.F., Kehlet H., Neal J.M. i wsp.: The role of the anesthesiologist in fast-track surgery: from multimodal analgesia to perioperative medical care. Anesth. Analg., 2007; 104: 1380–1396
2. Kehlet H.: Fast track colorectal surgery. Lancet, 2008; 371: 791–793
3. Levy B.F., Fawcett W.J., Scott M.J.P., Rockall T.A.: Oxygen delivery in fluid optimised laparoscopic colorectal surgery with different analgesic modalities (ASGBI ASM, Glasgow 2009). Br. J. Surg., 2009; 96 (S4): 2–3
4. Rodgers A., Walker N., Schug S. i wsp.: Reduction of postoperative mortality and morbidity with epidural or spinal anaesthesia: results from overview of randomised trials. BMJ, 2000; 321: 1493
5. Belavy D., Janda M., Baker J., Obermair A.: Epidural analgesia is associated with an increased incidence of postoperative complications. Gyn. Oncol., 2013; 131: 423–429
6. Polglase A.L., McMurrick P., Simpson P.J.B. i wsp.: Continuous wound infusion of local anesthetic for the control of pain after elective abdominal colorectal surgery. Dis. Colon Rectum, 2007; 50: 2158–2167
7. McDonnell J.G., O’Donnell B., Curley G. i wsp.: The analgesic efficacy of transversus abdominis plane block after abdominal surgery: a prospective randomized controlled trial. Anesth. Analg., 2007; 104: 193–197
8. Bhatia N., Arora S., Kaur G.: Comparsion of posterior and subcostal approaches to ultrasound- guided transverse abdominis plane block for postoperative analgesia in laparoscopic cholecystectomy. J. Clin. Anesth., 2014; 26: 294–299
9. Siddiqui M.R., Sajid M.S., Uncles R.D. i wsp: A meta-analysis on the clinical effectiveness of transversus abdominis plane block. J. Clin. Anesth., 2011; 23: 7–14
10. Wongyingsinn M., Baldini G., Charlebois P., Liberman S.: Intravenous lidocaine versus thoracic epidural analgesia: a randomized controlled trial in patients undergoing laparoscopic colorectal surgery using an enhanced recovery programm. Anesth. Pain Med., 2011; 36: 241–248
11. Paech M.J., Goy R., Chua S. i wsp.: A randomized, placebo-controlled trial of preoperative oral pregabalin for postoperative pain relief after minor gynecological surgery. Anesth. Analg. 2007; 105: 1449–1453
12. Agarwal A., Gautam S., Agarwal S. i wsp.: Evaluation of a single preoperative dose of prega balin for attenuation of postoperative pain after lap aroscopic cholecystectomy. Br. J. Anaesth., 2008; 101: 700–704