Leczenie: musi być prowadzone przez okulistę wspólnie z alergologiem/dermatologiem, ponieważ to okulista decyduje o terapii w zależności od stopnia uszkodzenia rogówki i spojówki. W leczeniu zmian ocznych stosuje się:
- szczególną higienę powiek z zastosowaniem ciepłych okładów, emolientów akceptowanych przez skórę chorego, np. maści na podłożu cholesterolowym, eucerynowym lub preparaty gotowe, np. płyn micelarny Blephasol lub chusteczki Blephaclean,
- leczenie klimatyczne, przewlekle preparaty sztucznych łez bez konserwantów,
- lodoksamid, z lekami przeciwhistaminowymi II generacji miejscowo i ogólnie, chociaż część autorów wskazuje na brak efektu tych leków i preferuje krople z NLPZ,
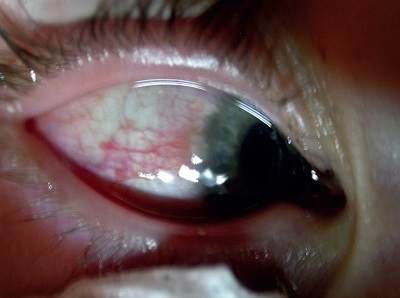
- GKS – systemowo i miejscowo w okresach silnych zaostrzeń (ryc. 6),
- cyklosporynę miejscowo i systemowo, celem uniknięcia kolejnej kortykosteroidoterapii,
- pimekrolimus i takrolimus w maściach na skórę wokół oczu, zarówno w okresie nasilenia zmian, jak i okresowo (np. 1 × na tydz.) w okresie wyciszenia choroby w celu zapobieżenia nawrotom zmian na powiekach; w czasie leczenia nie wolno wystawiać leczonej skóry na słońce,27
- w przypadku nadkażeń powiek i spojówek miejscowe i/lub ogólne antybiotyki,
- rozważenie immunoterapii,
- leczenie zarówno chirurgiczne powikłań rogówkowych i powiekowych oraz typowych późnych powikłań, jak zaćma czy odwarstwienie siatkówki.2
Jeśli chory z AKC ma również uogólnione zmiany skórne, stosuje się ogólne leczenie jak w AZS.
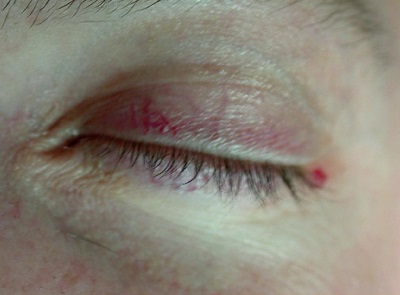
Ryc. 6. Zmiany skóry powiek po przewlekłej miejscowej steroidoterpii
Olbrzymiobrodawkowe zapalenie spojówek
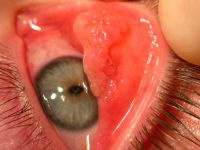
Obraz kliniczny: jest to reakcja na szkła kontaktowe, szwy pooperacyjne, nierówności powierzchni oka oraz kleje używane np. do zaopatrywania ran rogówki. Występuje u 1–5% osób noszących soczewki twarde i u 10–15% noszących miękkie soczewki wielokrotnego użytku.28 Może powstać jako reakcja na płyny konserwujące do soczewek kontaktowych, najrzadziej na płyny utleniające (zawierające nadtlenek wodoru – H2O2). Soczewki jednodniowe wywołują to powikłanie jedynie u około 1,2% osób. Częściej chorują kobiety, atopia jest czynnikiem ryzyka (najczęściej pyłkowica lub uczulenie na leki okulistyczne i/lub ich konserwanty). Wyróżnia się dwie formy kliniczne – uogólnioną i zlokalizowaną (częściej u noszących soczewki hydrożelowe). Często współistnieją zaburzenia filmu łzowego i zaburzenia gruczołów Meiboma. Obecność bakterii, a szczególnie ich lipopolisacharydów (LPS) może wywoływać zespół CLARE (contact lens induced acute red eye).29
Allansmith29 wyróżnia 4 stadia zaawansowania choroby:
I – chory odczuwa podrażnienie spojówek po wyjęciu soczewek, występuje nadmierne wydzielanie śluzowej wydzieliny,
II – soczewka jest odczuwana jako ciało obce, pojawia się nieostre widzenie, biaława wydzielina i niewielkie brodawki,
III – stałe pieczenie oczu i zaburzone widzenie, obfita wydzielina śluzowa, „porywanie” soczewek przez powieki, duże brodawki,
IV – wszystkie powyższe objawy o większym nasileniu i brodawki olbrzymie, o średnicy >1 mm.
Patofizjologia: patomechanizm wynika częściej z nadwrażliwości spojówki niż zapalenia alergicznego, chociaż w większości przypadków stwierdza się podwyższone stężenie IgE we łzach, nacieki z mastocytów i eozynofilów. Odczyn brodawkowy spojówki jest związany z aktywnością mastocytów. Inicjującym czynnikiem są osady z depozytów białkowych na soczewkach, często zanieczyszczonych bakteriami, resztkami kosmetyków. Ponadto opisywano reakcje typu IV na tiomersal lub inne konserwanty płynów do soczewek lub leków dospojówkowych.30
Diagnostyka: powinna być prowadzona przez okulistę kontaktologa (zajmującego się problematyką szkieł kontaktowych).
Leczenie prowadzi okulista kontaktolog. W przypadku zastosowania skutecznego leczenia choroba jest uleczalna w 93,7%.29
Zaleca się:
- zwiększoną higienę spojówek,
- zmianę rodzaju soczewek (głównie zaleca się wtedy soczewki hydrożelowe jednorazowe) lub zaprzestanie ich noszenia, szczególnie jeśli choroba została wywołana noszeniem soczewek hydrożelowych, lub u osób z atopią, ponieważ w około 60% tych przypadków choroba nawraca,
- stosowaniu miejscowo kromonów lub lodoksamidu, ostatnio częściej olopatadyny – leki podaje się przed założeniem soczewek i po ich zdjęciu,
- włączaniu NLPZ miejscowo,
- chirurgicznym opracowywaniu powikłań.
Kontaktowe zapalenie skóry powiek i spojówki
Obraz kliniczny: zmiany powstają wskutek kontaktu z czynnikiem drażniącym (kosmetyki, środki konserwujące leki okulistyczne, środki dezynfekcyjne czy substancje lotne w otoczeniu chorego, kontakt z toksyczną rośliną, np. barszcz, sumak jadowity) lub uczulającą (leki okulistyczne, kosmetyki, metale, sierść zwierząt, roztocza). Według różnych autorów podłoże alergiczne występuje w 10–50% przypadków.2,30 Reakcja alergiczna może pojawić się nawet na lek/substancje wcześniej długotrwale stosowane dospojówkowo lub na okolice oczu. W pozostałych przypadkach jest to reakcja toksyczna lub z podrażnienia. ConBC może być schorzeniem zawodowym (np. stomatologów, farmaceutów, kosmetyczek, malarzy). Główną skargą jest świąd skóry i/lub spojówek. Zmiany chorobowe mogą dotyczyć jedynie skóry wokół oczu, wyłącznie powiek górnych lub dodatkowo zajmować spojówkę i rogówkę. Objawy mogą być jednostronne. Skóra powiek i/lub oczodołu jest nadmiernie sucha, łuszczy się otrębiasto, a nadmiar zmarszczek nadaje „starczy wygląd” oczom. W cięższych przypadkach występuje obrzęk, zaczerwienienie lub owrzodzenie powiek, przekrwienie i/lub odczyn brodawkowy w obrębie spojówek. Mogą się pojawić punktowe ubytki nabłonka rogówki, a w ciężkich postaciach zapalenie rogówki. U połowy chorych z ConBC zmiany skórne występują również na innych częściach ciała.
Patofizjologia: istnieją dwa typy – zapalenie z podrażnienia i zapalenie alergiczne typu I i IV (wg Gella i Coombsa).2
Diagnostyka: specjalistyczna diagnostyka alergologiczna lub dermatologiczna z równoczesną oceną okulistyczną zmian w obrębie narządu wzroku.
Leczenie: do czasu postawienia diagnozy należy zachować wstrzemięźliwość w stosowaniu leczenia miejscowego i:
- wykonywać zimne okłady, stosować sztuczne łzy (bez konserwantów!), nawilżanie i natłuszczanie skóry maściami bez konserwantów,
- eliminować czynniki drażniące z otoczenia chorego (we wszystkich przypadkach),
- jeśli znana jest przyczyna, przerwać kontakt z czynnikiem sprawczym,
- w przypadku reakcji alergicznej zastosować preparat przeciwhistaminowy ogólnie,
- stosować maści immunosupresyjne: pimekrolimus, takrolimus w stężeniach tolerowanych przez chorego, tzn. często mniejszych niż zalecane, skuteczne zarówno w przypadku reakcji zależnej od IgE, jak i wyprysku kontaktowego. Maści immunosupresyjne stosuje się na już natłuszczoną skórę emolientem (Topialyse palpebral lub inne obojętne kremy), aby uniknąć pieczenia lub podrażnienia, jakie zwykle występują po bezpośrednim zaaplikowaniu maści immunosupresyjnej na uszkodzoną skórę. W okresie leczenia należy zalecić choremu, aby unikał nasłonecznienia leczonych okolic,
- stosować krople i maści steroidowe,
- jeśli powyższe metody nie przyniosły efektu, zlecić stabilizatory komórek tucznych i eozynofilów (w postaciach przewlekłych).
Zawodowe alergiczne zapalenie spojówek
Obraz kliniczny: objawy zawodowego AZS i ConBC są tożsame z objawami alergicznych chorób oczu o przyczynie pozazawodowej, czynnik wywołujący alergię zawodową jest specyficzny dla miejsca pracy. Tylko czynnik alergizujący jest specyficzny dla miejsca pracy, jeśli występuje jedynie w środowisku pracy lub ekspozycja na niego jest istotnie większa w środowisku pracy niż poza nią.2 Wiele alergenów zawodowych może równoczasowo wywoływać zawodową astmę oskrzelową czy zawodowy nieżyt nosa (tab. 1).
Tabela 1. Najważniejsze czynniki etiologiczne alergii zawodowej typu natychmiastowego i główne grupy narażonych (wg Pałczyńskiego)2
| czynnik | główne grupy narażonych |
|---|---|
| czynniki o dużej masie cząsteczkowej pochodzenia roślinnego | |
| mąki (np. pszenna, żytnia, owsiana, kukurydziana, sojowa) oraz ich zanieczyszczenia | piekarze, ciastkarze, młynarze, kucharze |
| pyły drewna (np. dąb, buk, sosna) | pracownicy tartaków, przemysłu drzewnego, meblarskiego |
| lateks gumy naturalnej | pracownicy służby zdrowia, przemysłu gumowego |
| kalafonia i inne żywice | pracownicy zakładów elektronicznych, lutownicy |
| enzymy (np. α-amylaza, alkalaza, papaina, pepsyna, proteazy) | pracownicy fabryk proszków do prania i detergentów, pralni i przemysłu spożywczego |
| inne alergeny roolinne (np. bawełna, sizal, pył lśoci tytoniu, kakao) | pracownicy przemysłu włókienniczego, spożywczego, produktów tytoniowych, szwaczki |
| czynniki o dużej masie cząsteczkowej pochodzenia zwierzęcego | |
| alergeny zwierząt laboratoryjnych i hodowlanych (białka pochodzące z sierści, piór, surowicy, moczu) | rolnicy, hodowcy zwierząt, pracownicy zwierzętarni naukowych i ogrodów zoologicznych, weterynarze |
| roztocza magazynowe (np. Tyrophagus putrescentiae, Glycyphagus destructor, Acarus siro) | rolnicy, pracownicy magazynów spożywczych |
| owady hodowlane (np. pszczoła, jedwabnik) | hodowcy owadów |
| alergeny wystepujące w produkcji spożywczej (np. owoce morza, ryby, Anisakis) | pracownicy przemysłu spożywczego, rybacy |
| czynniki o małej masie cząsteczkowej | |
| diizocyjaniany | lakiernicy, pracownicy budownictwa, pracownicy zatrudnieni przy produkcji mas plastycznych i produktów zawierających poliuretany |
| bezwodniki kwasowe | pracownicy przemysłu chemicznego, tworzyw sztucznych, farmaceutycznego |
| sole metali (np. platyny, niklu, chromu, kobaltu) | galwanizerzy, spawacze, pracownicy przemysłu chemicznego |
| aminy | pracownicy przemysłu chemicznego |
| leki (np. penicyliny, spiramycyna) | pracownicy przemysłu farmaceutycznego i ochrony zdrowia |
| składniki tworzyw sztucznych (np. akrylany) | pracownicy przemysłu chemicznego i zatrudnieni przy produkcji tworzyw sztucznych |
| barwniki (np. henna, barwniki do tkanin) | pracownicy przemysłu chemicznego, użytkownicy barwników (przemysł meblowy, tekstylny), fryzjerzy |
| środki odkażające (np. chloraminy, glutaraldehyd, chlorheksydyna) | pracownicy ochrony zdrowia, przemysłu chemicznego |
Patofizjologia: postacie zależne oraz niezależne od IgE. ConBC pochodzenia zawodowego jest najczęściej reakcją alergiczną późną typu wyprysku kontaktowego.
Diagnostyka alergii zawodowej jest trudna i powinna być przeprowadzana wyłącznie w placówkach specjalistycznych.2
Piśmiennictwo:
1. Czajkowski J., Groblewska A.: Etiologiczny podział alergicznych chorób oczu. W: Czajkowski J. (red.): Alergiczne choroby oczu. Górnicki Wydawnictwo Medyczne, Wrocław 20032. Bogacka E., Górski P., Groblewska A. i wsp.: Polski Konsensus Diagnostyki i Leczenia Alergicznych Chorób Narządu Wzroku. Klin. Oczna., 2008; 4–6: 219
3. Johansson S.G., Bieber T., Dahl R. i wsp.: Revised nomenclature for allergy for global use: Report of the Nomenclature Review Committee of Word Allergy Organization, October 2003. J. Allergy Clin. Immunol., 2004; 113: 832–836
4. Bonini S.: Allergic conjunctivitis. The forgotten disease. W: Crameri R. (red.): Allergy and asthma in Modern Society: A scientific Approach. Chemical Immunol. Allergy, 2006; 91: 110–120
5. BenEzra D.: Classification of conjunctivitis and blepharitis. W: BezEzra D. (red.): Blepharitis and Conjunctivitis. Guidelines for Diagnosis and Treatment. Editorial Glosa., Barcelona 2006: 73–76
6. Pisella P.J., Fauquert J.L.: L’allergie oculaire: rapport annuel des Sociétés d’ophtalmologie de France. Bull. Soc. Ophthal. Fr., 2007; CVII: 1–328
7. Austin J.B., Kaur B., Anderson H.R. i wsp.: Hay fever, eczema, and wheeze: a nationwide UK study (ISAAC, international study of asthma and allergies in childhood). Arch. Dis. Child., 1999; 81: 225–230
8. Bousquet J., Khattaev N., Cruz A.A. i wsp.: Allergic Rhinitis and its Impact on Asthma (ARIA) 2008 update (in collaboration with the World Health Organization, GA(2)LEN and AllerGen). Allergy, 2008; 63 (Supl. 86): 8–160
9. Abelson M.B.: Allergic disease of the eye. Saunders Co, Philadelphia 2001; 2: 133–145
10. Berdy G.J., Hedqvist B.: Ocular allergic disorders and dry eye disease: associations, diagnostic dilemmas and management. Acta Ophthalmol. Scand. Suppl., 2000; (230): 32–37
11. Bielory L.: Allergic and immunologic disorders of the eye. Part II: Ocular allergy. J. Allergy Clin. Immunol., 2000; 106: 1019–1032
12. Bogacka E.: Epidemiologia alergicznych chorób oczu. Pol. Merk. Lek., 2003; 84: 714–715
13. Nathan R.A., Meltzer E.O., Selner J.C., Storms W.: Prevalence of allergic rhinitis in the United States. J. Allergy Clin. Immunol., 1997; 6: 808–814
14. Cipriandi G., Cirillo I., Vizzaccaro A. i wsp.: Seasonal and perennial allergic rhinitis: is this classification adherent to real life? Allergy, 2005; 60: 882–887
15. Demoly P., Bousquet J.: Rhinite allerique. W: Vervolet D., Magnan A. (red.): Traité d’allergologie. Flammarion Médecine Sciences, 2003; 563–578
16. Riedi C.A., Rosário N.A., Ribas L.F. i wsp.: Increase in prevalence of rhinoconjunctivitis but not asthma and atopic eczema in teenagers. J. Investig. Allergol. Clin. Immunol., 2005; 15: 183–188
17. Napoli G., Allegri P., Callegarini L. i wsp.: Allergic conjunctivitis in young patients: diagnostic and therapeutic perspectives. Allergy, 2002; 57 (Supl. 73): 737
18. Gradman J., Wolthers O.D.: Allergic conjunctivitis in children with asthma, rhinitis and eczema in a secondary outpatient clinic. Pediatr. Allergy Immunol., 2006; 17: 524–526
19. Leonardi A.: In vivo diagnostic measurements of ocular inflammation. Curr. Opin. Allergy Clin. Immunol., 2005; 5: 464–472
20. Anderson D.F.: Management of seasonal allergic conjunctivitis (SAC): current therapeutic strategies. Clin. Exp. Allergy, 2001; 31: 823–826
21. Bourrier T.: L’immunotherapie specifique des allergens. W: Pisella P.J., Fauquert J.L. i wsp. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 292–297
22. Leonardi A., Motterle L., Bortolotti M.: Allergy and the eye. Clin. Exp. Immunol., 2008; 153 (Supl. 1): 17–21
23. Bogacka E., Groblewska A.: Miejscowa reakcja alergiczna w spojówce implikacje terapeutyczne. Post. Dermat. Alergol., 2009; XXVI: 1–4
24. Doan S., Hourvitz D., Voigt M., Hoang Xuan T.: Keratokonjoctivite Vernale. W: Pisella P.J., Fauquert J.L. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 198–220
25. Offiah I., Calder V.L.: Immune mechanisms in allergic eye diseases: what is new? Curr. Opin. Allergy Clin. Immunol., 2009; 9: 477–481
26. Chiambaretta F., Fauquert J.L.: Keratoconjonctivite Atopique. W: Pisella P.J., Fauquert J.L. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 221–227
27. Leonardi A.: Emerging drugs for ocular allergy. Expert Opin. Emerg. Drugs, 2005; 10: 505–520
28. Creuzot Garcher C., Malet F.: La Conjonctivite Gigantopapillare. W: Pisella P.J., Fauquert J.L. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 228–241
29. Pisella P.J.: Allergie et Lentilles de Contact. W: Pisella P.J., Fauquert J.L. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 242–243
30. Collet E., Castelain M., Creuzot Garcher C.: Formes cliniques des allergies de contact oculaires et palpebrales. W: Pisella P.J., Fauquert J.L. (red.): L’Allergie Oculaire. Bull. Soc. Ophtham. Fr., 2007; CVII: 244–247
31. De Blay F., Lieutier Colas F., Lefevre Baloleydier A.: Allergies et environnement interieur. Risques et prevention. T. 1, Ed Margauxorange, Paris 2005
32. Origlieri C., Bielory L.: Intranasal corticosteroids: do they improve ocular allergy? Curr. Allergy Asthma Rep., 2009; 9: 304–310