Od redakcji: ze względu na długość oryginalnego dokumentu podzielono go na części. W przedstawionej drugiej części omówiono obraz kliniczny, patofizjologię, diagnostykę i leczenie poszczególnych alergicznych chorób oczu. Zobacz także część pierwszą.
Ostre alergiczne zapalenie spojówek
Obraz kliniczny: gwałtowny świąd z szybko narastającym obrzękiem powiek i spojówek, aż do całkowitego zniesienia szpary powiekowej.
Patofizjologia: głównie reakcja natychmiastowa IgE zależna u osób z pyłkowicą, po nadmiernej ekspozycji na uczulające pyłki lub wskutek jednorazowego dostania się do worka spojówkowego dużej ich ilości. Klasycznym przykładem jest jazda na rowerze bez okularów ochronnych lub pozostawienie dużej ilości pyłków we włosach i niespłukanie ich przed snem: przez noc pyłki wysypują się na poduszkę i wchodzą w bezpośredni i długotrwały kontakt z oczyma. AAC może pojawić się również po użądleniu przez owady i miejscowym podaniu niektórych leków, szczególnie: cefalosporyn, bacytracyny, tetracykliny i środków znieczulających (nowokaina, tetrakaina).
Diagnostyka: przy właściwym zebraniu wywiadu dalsza diagnostyka jest zbędna. W przypadku nawracania objawów należy rozważyć diagnostykę alergologiczną celem rozpoczęcia immunoterapii swoistej.
Leczenie: pomimo dramatycznego przebiegu choroba nie wymaga intensywnego leczenia. Należy przerwać kontakt z alergenem, stosować zimne okłady i przemywać spojówki sztucznymi łzami. W przypadku braku pełnego efektu zaleca się podanie silnego leku przeciwhistaminowego miejscowo i/lub systemowo.
Sezonowe (okresowe) alergiczne zapalenie spojówek
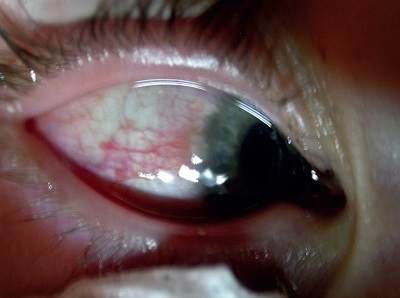
Obraz kliniczny: sezonowe pojawianie się objawów, takich jak: świąd, łzawienie, wodnista a czasami śluzowa wydzielina. W badaniu przedmiotowym oka stwierdza się małe brodawki umiejscowione w obrębie spojówki tarczkowej, przekrwienie i obrzęk spojówek. Częste są tzw. cienie alergiczne – sinoróżowe przebarwienia skóry poniżej powieki dolnej (ryc. 1A i B). SAC może być jedyną manifestacją narządową alergii lub poprzedzać pełnoobjawową pyłkowicę. Szczyt zachorowań notuje się pomiędzy 7. a 14. rokiem życia, choć może występować już u kilkumiesięcznych niemowląt.20
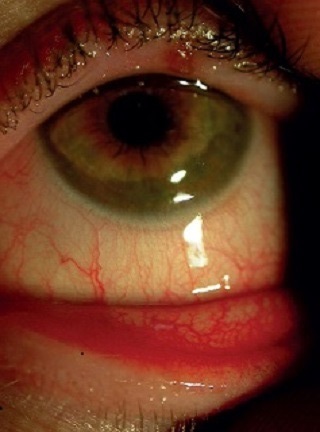
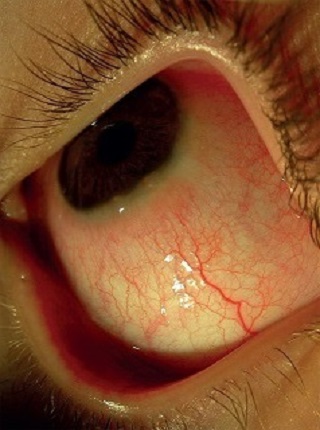
Ryc. 1. A i B. Sezonowe (okresowe) alergiczne zapalenie spojówek – zmiany powierzchni gałki ocznej
Patofizjologia: powstaje w wyniku IgE zależnego uczulenia na pyłki roślin wiatropylnych, rzadziej zarodników grzybów pleśniowych.
Diagnostyka: obraz kliniczny jest tak charakterystyczny, że zwykle do potwierdzenia diagnozy wystarcza wywiad alergologiczny i testy skórne. Trzeba jednak pamiętać, że u części pacjentów z SAC wypadają one ujemnie.19 W tych przypadkach należy zalecić oznaczenie swoistych IgE (sIgE) we krwi, ewentualnie wykonać testy prowokacyjne dospojówkowe.
Leczenie: jest uzależnione od ciężkości objawów i czasu ich trwania. Zaleca się:
- unikanie lub ograniczanie kontaktu z alergenem (zalecenia profilaktyczne),
- zimne okłady, preparaty sztucznych łez do wymywania alergenów z worka spojówkowego,
- leki przeciwhistaminowe II generacji (głównie miejscowe, czasami ogólne), ewentualnie kromony dospojówkowo (coraz rzadziej stosowane),
- immunoterapię swoistą (SIT) w ARC w przypadku uczulenia na pyłki roślin. Nie ma natomiast zgodności co do celowości i skuteczności immunoterapii z izolowanym SAC.21
Przewlekłe (przetrwałe) alergiczne zapalenie spojówek
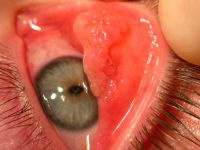
Obraz kliniczny: łagodne, o zmiennym nasileniu przekrwienie, rzadziej łzawienie i swędzenie oczu, utrzymujące się przez cały rok, nasilające się szczególnie jesienią i zimą oraz po kontakcie z niespecyficznymi czynnikami drażniącymi (patrz poniżej). Jest najczęściej spotykaną postacią zawodowych alergii ocznych (ryc. 2). Zawodowe uczulenie na sierść zwierząt laboratoryjnych jest schorzeniem źle rokującym – zapalenie spojówek zwykle poprzedza wystąpienie astmy oskrzelowej z pominięciem błony śluzowej nosa.8 Pod postacią PAC może przebiegać łagodne VKC i AKC oraz zespół suchego oka. Z tego powodu osoby z przewlekłym podrażnieniem spojówek powinny zawsze skonsultować się z okulistą!
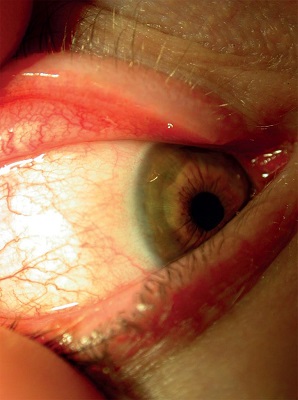
Ryc. 2. Przewlekłe (przetrwałe) alergiczne zapalenie spojówek
Patofizjologia: alergia IgE zależna powstaje w wyniku uczulenia na roztocza kurzu domowego, sierść zwierząt domowych (chomik, świnka morska, kot), grzyby pleśniowe oraz czynniki zawodowe (tab. 1).
Diagnostyka: opiera się przede wszystkim na profesjonalnie zebranym wywiadzie alergologicznym z wykonaniem podstawowych testów skórnych. Jeśli ich wynik nie daje pewnego rozpoznania, zaleca się wykonanie oznaczenia sIgE w surowicy i/lub testów prowokacyjnych dospojówkowych (conjunctival provocation test – CPT). CPT należy wykonać po okresie podleczenia objawów ocznych – w przeciwnym razie można otrzymać fałszywie dodatni wynik prób prowokacyjnych. Należy pamiętać również, że w około 30% PAC jest wynikiem lokalnej alergii spojówkowej – wówczas sIgE występują jedynie miejscowo.22,23 Diagnostyka lokalnej alergii nie jest jeszcze w Polsce ogólnie dostępna, stąd można wykonać próbę ex juvantibus – tzn. zalecając miejscowo krople z lekiem przeciwhistaminowym. Wyraźna poprawa stanu spojówek sugeruje tło histaminowe i jest wskazaniem do dalszego podawania preparatów przeciwhistaminowych dospojówkowo oraz sztucznych łez bez konserwantów. We wszystkich wątpliwych przypadkach konieczna jest konsultacja okulistyczna w celu wykluczenia innych przyczyn przekrwienia oczu (patrz rozdz. Badania diagnostyczne w alergicznych chorobach oczu). Przy podejrzeniu alergii zawodowej chory powinien być skierowany do specjalisty z zakresu medycyny pracy.
Leczenie:
- Istotne są zalecenia prewencyjne, o ile są realne (przeciwroztoczowe, przeciwpleśniowe, ograniczenie kontaktu z uczulającym zwierzęciem). W przypadku uczulenia na kota należy pamiętać o narażeniu na ten alergen w każdym zbiorowisku ludzkim. Przy uczuleniu na roztocza szczególnie ważne jest edukowanie pacjenta, aby wietrzył wszelkie ubrania po okresowym ich nieużywaniu (szaliki, czapki, swetry) oraz używał pościeli, którą można prać w gorącej wodzie lub wymrażać.
- Leczenie farmakologiczne polega na podawaniu leków o najlepszym indeksie terapeutycznym z powodu konieczności długotrwałego stosowania. Lekiem z wyboru jest preparat przeciwhistaminowy II generacji podawany miejscowo, jeśli objawy dotyczą głównie spojówek, lub systemowo, jeśli współistnieją z ANN i/lub AZS. Dawkę leków zwiększa się lub stosuje łącznie (miejscowe + doustne) w okresie ekspozycji na alergen.2,9 11
- Ze względu na zwiększone ryzyko współistnienia zespołu suchego oka wskazana jest okresowa kontrola okulistyczna, szczególnie u osób przyjmujących równocześnie inne leki zaburzające film łzowy, takie jak: ß adrenolityki, leki przeciwhistaminowe i antykoncepcyjne, oraz u osób pracujących przy komputerze lub w pomieszczeniu klimatyzowanym.2,11
- Należy zawsze rozważyć SIT w przypadkach uczulenia zależnego od IgE na roztocza. Natomiast w uczuleniu na alergeny grzybów pleśniowych czy zwierząt nie ma udowodnionej skuteczności SIT.21
Wiosenne zapalenie spojówek i rogówki
Obraz kliniczny: stanowi około 0,5–1% wszystkich chorób alergicznych oczu w regionach o umiarkowanym klimacie. Natomiast występuje częściej w rejonie Morza Śródziemnego, w klimacie tropikalnym, w Japonii. W Izraelu, Indiach i Afryce jest najczęstszą postacią alergii oczu, tam też obserwuje się częściej cięższe i całoroczne postacie kliniczne. Jest to wieloletnia, nawrotowa choroba, głównie młodych chłopców w wieku 5–12 lat. Rzadko pojawia się <3. rokiem życia i zwykle ustępuje wraz z dojrzewaniem.24 Formy przetrwałe spotykamy równie często u obu płci. Przetrwałe VKC w 10% w wieku 30–40 lat przechodzi w AKC.2 W okresach zaostrzeń dominuje silny świąd, czasami ból gałki ocznej, łzawienie, śluz, tak gęsty, że tworzy „sznurki” z lepkiej ciągnącej się wydzieliny. U 40–75% chorych z VKC współistnieją inne formy choroby alergicznej: najczęściej astma, następnie ANN, AZS, rzadko pokrzywka.4,22
Wyróżnia się 3 formy kliniczne:
- spojówkową (najłagodniejsza, najczęstsza, typowa dla klimatu umiarkowanego, z typowymi dużymi brodawkami na spojówce),
- rąbkową (najcięższa, z częstymi uszkodzeniami rogówki i jej neowaskularyzacją), typową dla klimatu tropikalnego i Japonii (ryc. 3),
- mieszaną.
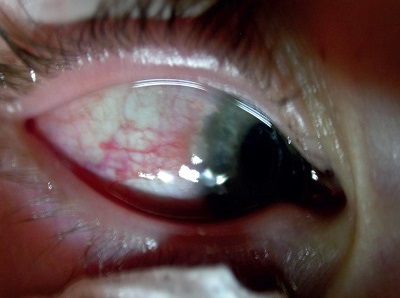
Ryc. 3. Postać rąbkowa wiosennego zapalenia spojówek i rogówki
W badaniu przedmiotowym stwierdza się: przekrwienie spojówek, brodawki na tarczce spojówki powieki górnej, czasami tak duże i ciężkie, że powodują opadnięcie powieki górnej, a wokół rąbka rogówki powstają plamki Trantasa i Hornera (skupienia złuszczonych komórek i eozynofilów). Często zajęta jest rogówka, co manifestuje się światłowstrętem, bólem oka i zaburzeniami widzenia. Lżejszą formą uszkodzenia rogówki jest keratopatia punktowa, a ciężką – owrzodzenia rogówki. W przypadku opóźnionego lub niewłaściwego leczenia zmian rogówkowych może dojść do perforacji gałki ocznej lub do powstania płytki rogówkowej, którą można usunąć już tylko chirurgiczne. U około 30% osób chorujących na łagodną postać VKC dochodzi do zmniejszenia ostrości wzroku, natomiast w postaciach rąbkowych i mieszanych – u co drugiego chorego. Zwiększa się też u tych chorych ryzyko powstania jaskry i zaćmy. Zwykle choroba jest obuoczna, postacie jednostronne to najczęściej postać powiekowa (ryc. 4).2,24 Jeśli istnieje podłoże atopowe, zwiększa się ryzyko powikłań miejscowych, takich jak opryszczka czy stożek rogówki.
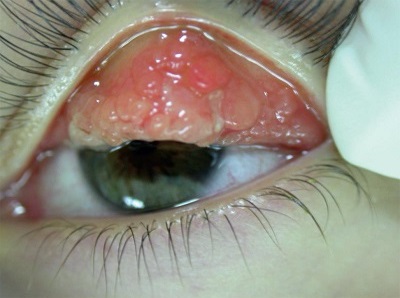
Ryc. 4. Postać powiekowa wiosennego zapalenia spojówek i rogówki
Patofizjologia: w około 40–60% VKC jest wywołane alergią IgE zależną na roztocza i pyłki, a dominującym typem zapalenia jest odpowiedź typu Th2. W pozostałych przypadkach, szczególnie postaci rąbkowych, patomechanizm jest złożony – wykazano zależność od podłoża genetycznego oraz hormonów płciowych.25 U tych chorych stwierdza się zwiększenie liczby receptorów estrogenowych i progesteronowych w spojówce, nasilających zapalenie eozynofilowe, którego intensywność koreluje z agresywnością choroby. Z kolei odczyn brodawkowy związany jest głównie z pobudzeniem mastocytów i nadmiarem histaminy. Histamina jest znanym stymulatorem proliferacji fibroblastów i wzmożonej syntezy kolagenu, co prowadzi do tworzenia form brodawkowych w spojówce, aż do włóknienia spojówki w postaciach przetrwałych. Wszystkie te objawy można określić jako przebudowę tkankową (remodeling).23 W krajach tropikalnych przyczyną choroby mogą być infekcje pasożytnicze. Drażniące czynniki fizyczne, takie jak wysoka temperatura czy promienie słoneczne, nasilają aktywność komórek zapalnych i pogarszają przebieg kliniczny.
Diagnostyka: typowa diagnostyka alergologiczna nie zawsze wystarcza do ustalenia rozpoznania. Niezbędna jest ocena zmian przez okulistę, ponieważ to on decyduje o rozpoznaniu, rodzaju preparatów leczniczych, agresywności leczenia i częstości kontroli.
Leczenie:
- zmiana klimatu na chłodniejszy oraz zalecenia profilaktyczne, jeśli znany jest alergen,
- zakaz tarcia oczu,
- preparaty sztucznych łez, praktycznie stale, a zimne okłady w okresie zaostrzeń,
- lodoksamid,
- miejscowo silne leki przeciwhistaminowe II generacji: emedastyna, olopatadyna, azelastyna, rzadziej doustnie,
- glikokortykosteroidy (GKS) systemowo i miejscowo, zarówno w postaci kropli, jak i iniekcji dotarczkowych w przypadkach braku reakcji na leczenie zachowawcze,
- niesteroidowe leki przeciwzapalne (NLPZ), szczególnie w celu ograniczenia dawki GKS. Stosuje się je zarówno systemowo (kwas acetylosalicylowy – 50 mg/kg/dobę), jak i dospojówkowo, np. diklofenak lub indometacynę,
- leki mukolityczne miejscowo,
- leki antyleukotrienowe w przypadku współistnienia z astmą oskrzelową,
- leki immunosupresyjne w celu zmniejszenia zapotrzebowania na GKS i ograniczenia procesu zapalnego – cyklosporyna w stężeniach od 0,5–2% w roztworach oleistych, przygotowywanych ex tempore lub w postaci gotowego preparatu (niedostępnego w Polsce), mitomycyna C podawana dospojówkowo,
- próbuje się również stosować probiotyki, np. Lactobacillus acidophilus w postaci kropli do oczu,25
- leczenie chirurgiczne powikłań, krioterapia brodawek.
Podejmowane są próby immunoterapii w przypadkach VKC, wywołanych uczuleniem na pyłki lub roztocza. Wyniki tych prób zachęcają do dalszych badań.2,10,21
Atopowe zapalenie rogówki i spojówek
Obraz kliniczny: manifestacja oczna AZS. Zmiany oczne pojawiają się zwykle po latach trwania choroby, najczęściej u mężczyzn w wieku 30–50 lat, szczególnie jeśli w przeszłości występowało u nich VKC. AKC stwierdza się u około 1% osób z atopią, ale już u 25–42% osób z AZS. Jest najpoważniejszą chorobą alergiczną oczu. W aktywnym okresie AKC AZS występuje u 95% chorych, a astma oskrzelowa u 87%.2,26 Charakterystyczny jest wybitny świąd powiek i spojówek, pieczenie, łzawienie i światłowstręt. Choroba z reguły dotyczy obu oczu.
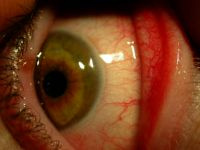
W badaniu przedmiotowym stwierdza się wydzielinę, często sklejającą szparę powiekową i zasychającą na rzęsach, zmiany skórne wokół oczu i/lub w innych miejscach ciała, charakterystyczne dla AZS, ponadto zapalenie brzegów powiek, prowadzące do ich pogrubienia i obrzęku, przerzedzenie zewnętrznych części brwi, zaburzenia we wzroście rzęs. Skóra wokół oczu i na powiekach może wykazywać lichenifikację z pogłębieniem fałdów skóry, co daje „starczy wygląd oczu”. Pojawiają się brodawki na spojówce powiekowej, rozszerzone naczynia spojówki i nadtwardówki. O ciężkości choroby decydują zmiany rogówkowe: owrzodzenia, blizny, nowotworzenie naczyń, punktowa keratopatia, pseudogerontoxon, płytki oraz stożek rogówki. W przebiegu AKC często powstaje ciężki astygmatyzm, zaćma i odwarstwienie siatkówki. Powikłaniom sprzyja nadmierne tarcie oczu, stąd walka ze świądem oczu ma również wpływ na dalszy rozwój choroby. Występuje zwiększona podatność na infekcje bakteryjne i grzybicze brzegów powiek i spojówek. Zaburzenia filmu łzowego są typowe dla tej jednostki chorobowej (ryc. 5A i B).26
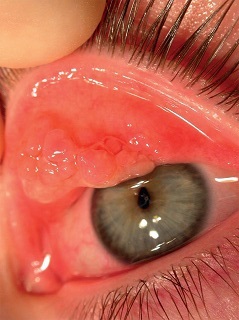
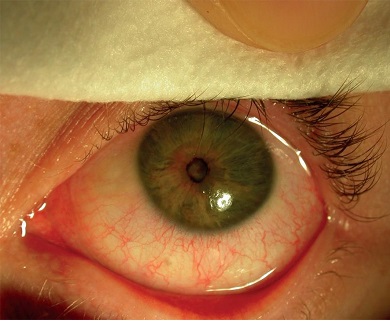
Ryc. 5. A i B. Zmiany okulistyczne u pacjenta w przebiegu atopowego zapalenia rogówki i spojówek
Patofizjologia: nie jest do końca poznana. Choroba wykazuje cechy zarówno odpowiedzi zależnej od IgE, jak i komórkowej (wzmożona aktywizacja układu limfocytów Th1 i Th2).
Diagnostyka: rozpoznanie AZS zwykle nie stwarza problemów, natomiast do postawienia rozpoznania AKC potrzebna jest współpraca z okulistą. Zwykle występuje systemowa eozynofilia, ale jej wielkość nie koreluje z ciężkością choroby.