W przypadku wątpliwości lub dalszej niezgodności objawów z wynikami badań podstawowych, przedstawionych powyżej, zleca się diagnostykę specjalistyczną. W jej zakresie są następujące możliwości:5
- testy prowokacji dospojówkowej (conjunctival provocation test – CPT),
- badanie płynu łzowego,
- diagnostyka cytologiczna,
- badanie w mikroskopie konfokalnym.
Test prowokacji dospojówkowej
Służy do wykrywania alergii miejscowej w obszarze spojówek lub potwierdzenia podłoża IgE zależnego zmian i dolegliwości ARC, w przypadku niecharakterystycznych i/lub ujemnych wyników SPT i sIgE. CPT charakteryzuje się wysoką swoistością i czułością, wyższą niż SPT, ale wymaga oceny okulistycznej w lampie szczelinowej i współpracy alergologa w interpretacji wyników. Jest doskonałą metodą kwalifikacji ARC do immunoterapii swoistej w przypadkach wątpliwych i oceny skuteczności odczulania.10,11 Obecnie CPT jest w Polsce używany głównie w badaniach naukowych.
Badanie płynu łzowego
Obecnie większość metod badania składu płynu łzowego jest zarezerwowana do badań naukowych. Jedynie oznaczenie IgE jest możliwe do przeprowadzenia w warunkach ambulatoryjnych w wyspecjalizowanych ośrodkach diagnostycznych.
Pomiar IgE w łzach
Obecność IgE w płynie łzowym oznaczyć można jakościowo i ilościowo. Fizjologicznie IgE występuje w śladowych ilościach w płynie łzowym. Jej ilość się zwiększa wraz ze wzrostem stężenia całkowitego IgE w surowicy, co w przypadku cięższych chorób alergicznych oka, jak VKC czy AKC oznacza gorsze rokowanie. Pomiar ilościowy IgE w łzach ma znaczenie głównie w wykrywaniu alergii miejscowej, przebiegającej jedynie w obrębie narządu wzroku z zajęciem lokalnych węzłów chłonnych.12 Jakościowe, półilościowe oznaczenie sIgE można wykonać za pomocą metody Lacrytest (Adiatec). Umieszcza się papierowe paski (podobne do tych używanych w teście Schirmera) w dolnym załamku, a intensywność zabarwienia czerwonych linii umożliwia półilościową ocenę IgE w płynie łzowym.13
Ponadto w płynie łzowym można oznaczać:14
- rozkład elektroforetyczny białek, osmolarność i aktywność lizozymu – w diagnostyce suchego oka i stanów zapalnych,
- stężenie IgG jako markera wysięku,
- obecność eozynofilów, białka kationowego (ECP) czy neurotoksyny eozynofilowej (EDN) – patognomonicznych dla zapalenia alergicznego,
- aktywność tryptazy i stężenie histaminy – markerów degranulacji mastocytów,
- stężenie cytokin, chemokin, prostaglandyn czy leukotrienów.
Diagnostyka cytologiczna spojówek obejmuje:
- cytologię łez pobranych z zewnętrznego kąta oka – obecność nawet jednego eozynofila to duże prawdopodobieństwo alergii oka,
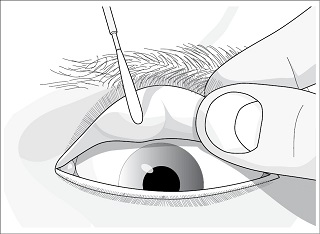
- zeskrobiny spojówkowe (ze spojówki tarczkowej), w celu uzyskania większej liczby komórek do ilościowego i jakościowego oszacowania krwinek białych (ryc. 3),
- cytologię impresyjną służącą do oceny elementów komórkowych nabłonka spojówki i diagnostyki zaburzeń filmu łzowego,
- biopsję spojówki – istotna przy podejrzeniu procesu nowotworowego, chorób autoimmunologicznych, ale również – do oceny komórek zapalenia alergicznego (ryc. 4).5
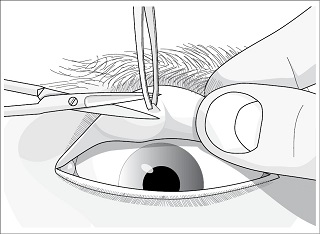
Ryc. 3. Pobieranie zeskrobin spojówkowych za pomocą szpatułki Kimury
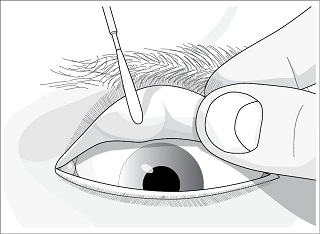
Ryc. 4. Pobieranie wycinka ze spojówki powiekowej powieki górnej
Badanie w mikroskopie konfokalnym
Jest to metoda przydatna w ocenie anatomii i patologii centralnej części rogówki. Modyfikacja badania umożliwia ilościową, przyżyciową ocenę procesów zapalnych spojówki – dlatego niektórzy autorzy nazywają ją nieinwazyjną wideobiopsją.9
Diagnostyka różnicowa
W przypadkach niejasnych należy zawsze rozważyć jednostki chorobowe, które mogą naśladować lub współistnieć z alergią oczu (tab. 4).5
| Tabela 4. Jednostki chorobowe, które mogą naśladować lub współistnieć z alergią oczu |
|---|
|
Piśmiennictwo:
1. Bousquet J., Khatlaev N., Cruz A.A. i wsp.: ARIA – 2008 update. Allergy, 2008; 63: 6–162. Berger W.E., Abelson M.B., Gomes P.J.: Effects of adjuvant therapy with 0,1% olopatadine hydrochloride ophthalmic solution on quality of life of patients with allergic rhinitis using systemic or nasal therapy. Ann. Allergy Asthma Immunol., 2005; 95: 361–371
3. Petricek I., Prost M., Popova A.: The differential diagnosis of red eye. A survey of medical practitioners from Eastern Europe and the Middle East. Ophthalmologica, 2006; 220: 229–237
4. Granet D.: Allergic rhinoconjunctivitis and differential diagnosis of the red eye. Allergy Asthma Proc., 2008; 29: 565–574
5. Polski Konsensus Diagnostyki i Leczenia Alergicznych Chorób Narządu Wzroku. Klin. Oczna., 2008; 4–6: 219–227
6. Martin A., Gomez Demel E., Gagliardi J.: Clinical signs and symptoms are not enough for the correct diagnosis of allergic conjunctivitis. J. Investig. Allergol. Clin. Immunol., 2003; 13: 232–237
7. Montan P.G., Ekstrom K. i wsp.: Vernal keratoconjunctivitis in a Stockholm Ophthalmic Centre – epidemiological, functional and immunological investigations. Acta Ophthalm. Scand., 1999; 77 (5): 559–563
8. Bonini S., Lambiase A., Juhas T., Bonini S.: Allergic conjunctivitis. Dev. Ophthalmol.,1999; 30: 54–61
9. Leonardi A.: In – vivo diagnostic measurements of ocular inflammation. Curr. Opin. Allergy Clin. Immunol., 2005; 5: 464–472
10. Bertel F., Mortemousque B., Sicard H., Andre C.: Conjunctival provocation test with Dermatophagoides pteronyssinus in the diagnosis of allergic conjunctivitis from house mites. J. Fr. Ophtalmol., 2001; 24 (6): 581–589
11. Mortemousque B., Chiambaretta F., Fauquert J.L.: Les tests de provocation conjoctivaux. Bull. Soc. Ophtalmol. Fr., 2007; CVII: 151–163
12. Aghayan Ugurluoglu R., Ball T., Vrtala S., Schweiger C. i wsp.: Dissociation of allergen specific IgE and IgA responses in sera and tears of pollen allergic patients. J. Allergy Clin. Immunol., 2000; 105 (4): 803–813
13. Leonardi A., Motterle L., Bortolotti A.: Allergy and the eye. Clin. Exp. Immunol., 2008; 153 (Supl. 1): 17–21
14. Chatron P.: Prelevement de larmes. Bull. Soc. Ophtalmol. Fr., 2007; CVII: 166–167
15. Report of the Dry Eye Workshop. Ocul. Surf., 2007; 5 (2): 65–204
16. Eiseman A.S.: The ocular manifestations of atopic dermatitis and rosacea. Curr. Allergy Asthma Rep., 2006; 6: 292–298
17. Dróbecka E., Śwituła M., Plodziszewska M.: Zmiany w narządzie wzroku w przebiegu sarkoidozy. Terapia, 2002; 10: 35–36