Tłumaczyła lek. Iwona Rywczak
Konsultowała dr hab. med. Anna Kubatko-Zielińska, Katedra Okulistyki, Klinika Okulistyki i Onkologii Okulistycznej Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
Skróty: PEDIG – Pediatric Eye Disease Investigator Group
Reprinted with permission of Slack, Inc., www.slack.com from David B. Granet, Salma Khayali (2011). Amblyopia and strabismus. Pediatric Annals, 40 (2): 89–94.
Niedowidzenie i zez to dwa pojęcia okulistyczne, które zna prawdopodobnie każdy pediatra. U dzieci zaburzenia te można dość skutecznie leczyć. Jeśli jednak nie wychwyci się ich dostatecznie wcześnie, mogą być przyczyną poważnych zaburzeń widzenia w wieku dorosłym.1
Zadaniem pediatry jest przeprowadzenie badań przesiewowych w kierunku tych zaburzeń, ponieważ rodzice mogą nie rozpoznać wielu dysfunkcji narządu wzroku. Oczekiwanie od pediatry biegłej znajomości chorób okulistycznych jest jednak nierealne. Pediatra powinien natomiast umieć odróżnić stan prawidłowy od nieprawidłowego oraz rozpoznać istotne czynniki ryzyka choroby. Ważna jest również znajomość ogólnych zagadnień dotyczących niedowidzenia i zeza w celu poprawy współpracy z pacjentem oraz ułatwienia rodzicom zrozumienia stosowanego leczenia.2
W niniejszym artykule omówiono niedowidzenie i zez. Ogólne badanie wzroku opisano w oddzielnym artykule (Hered i wsp., Pediatric Annals, 2011; 40 (2): 76–82, zostanie opublikowany w kolejnym numerze "Medycyny Praktycznej – Pediatrii" – przyp. red.). Oba artykuły należy traktować jako pewną całość, zaburzenia opisane w niniejszym artykule to te same jednostki, które omówiono w ramach badań przesiewowych.
Niedowidzenie
Niedowidzenie wydaje się należeć do kategorii "rozpoznam, gdy zobaczę". Jednak zgodnie z oficjalną definicją jest to ogólnie osłabione widzenie w zakresie jednego lub obu oczu związane ze zmienionymi bodźcami wzrokowymi lub z zaburzeniem widzenia obuocznego.
Zwykle ostrość wzroku mierzy się za pomocą czarnych znaków (liter lub obrazków) umieszczonych na białym tle. Jednak w oku niedowidzącym upośledzona jest zdolność widzenia kontrastów i zdolność ogniskowania (akomodacji). Chociaż ze względu na różnice w definicjach i metodologii trudno jest podać dokładną częstość występowania niedowidzenia, u dzieci w wieku przedszkolnym wynosi ona około 1–4%.
Zaburzenia widzenia wynikające z wad refrakcji, niedowidzenia, zeza i astygmatyzmu dotyczą 5–10% wszystkich dzieci w wieku przedszkolnym.3 Niedowidzenie jest najczęstszą przyczyną jednoocznego upośledzenia widzenia u dzieci i młodych dorosłych.4
Wyróżnia się pięć głównych kategorii zaburzeń będących przyczyną niedowidzenia. Każde z tych zaburzeń wpływa w jakiś sposób na rozwój widzenia. Programy badań przesiewowych pozwalają wychwycić osłabienie widzenia lub obecność co najmniej jednego czynnika ryzyka.
Zez
Zez (nieprawidłowe ustawienie gałek ocznych) prowadzi do czynnego zahamowania rozwoju drogi nerwowej. Pacjent nie może użyć w tym samym czasie obu oczu, a przystosowując się do tego stanu, "wyłącza" jedno oko.
Niedowidzenie z nieużywania oka
Niedowidzenie z nieużywania oka polega na zablokowaniu lub przesłonięciu drogi, jaką pokonuje światło w gałce ocznej. Obserwuje się to między innymi w chorobach powiek, takich jak ptoza (opadanie górnej lub dolnej powieki [ryc. 1.]), chorobach rogówki (np. blizny, malformacje) oraz w chorobach soczewki (najczęściej zaćma) i ciała szklistego.

Ryc. 1. Opadanie lewej górnej powieki z częściowym przesłonięciem źrenicy (dzięki uprzejmości dr. Davida B. Graneta)
W przypadku zablokowania ośrodków optycznych droga nerwowa przestaje się rozwijać. Ponieważ ma to miejsce we wczesnych okresach życia, jest niezwykle szkodliwe dla narządu wzroku. Wiele z tych zaburzeń można rozpoznać w trakcie dokładnego badania powiek i rogówki oraz na podstawie oceny symetrii położenia i jasności refleksów świetlnych na rogówkach.
Przyczyny organiczne
Niedowidzenie w wyniku zmian organicznych ma miejsce w przypadku uszkodzenia struktury gałki ocznej, jak w bliznowaceniu siatkówki wywołanym toksoplazmozą lub w hipoplazji nerwu wzrokowego. W tym przypadku to nieprawidłowa budowa gałki ocznej jest przyczyną zaburzeń widzenia, jednak niedowidzenie dodatkowo je pogłębia, ponieważ mózg ogranicza połączenia nerwowe z gorzej widzącym okiem. Trudno jest ocenić, co bardziej upośledza proces widzenia, niedowidzenie czy nieprawidłowa budowa oka, dlatego dzieci leczy się do momentu, gdy nie uzyskuje się już dalszej poprawy widzenia.
Anizometropia (różnowzroczność)
Niedowidzenie z powodu różnowzroczności rozwija się, gdy na siatkówce obu oczu w tym samym czasie nie udaje się uzyskać jednakowo ostrego obrazu. Najczęstszą przyczyną tego stanu jest nierówna nadwzroczność (hypermetropia). W oku o większej wadzie refrakcji uzyskuje się mniej ostry obraz, który mózg ostatecznie ignoruje. Przyczyną tego zaburzenia może być również krótkowzroczność (myopia), ale zwykle tylko, gdy wada wymaga noszenia mocnych szkieł.
Obustronna ametropia (wada refrakcji)
Do obustronnego niedowidzenia dochodzi w przypadku obecności dużej wady refrakcji w obu oczach, najczęściej astygmatyzmu i nadwzroczności. Jest to jedna z najrzadszych przyczyn niedowidzenia.
Badania przesiewowe i leczenie
Najważniejszym zadaniem dla pediatry jest zwykle rozpoznanie niedowidzenia lub czynnika będącego jego przyczyną. W badaniach wykazano, że rokowanie poprawia wczesne przeprowadzenie badań przesiewowych.5,6 Znajomość przyczyn niedowidzenia ułatwia zrozumienie planowania i wyboru różnych badań przesiewowych, które opisano w artykule Hereda i wsp.
Leczenie niedowidzenia podejmuje się od wielu lat, a informacje o zasłanianiu oka pochodzą sprzed niemal 2000 lat. W ostatnim czasie osiągnięto postęp w takim leczeniu dzięki pracy Pediatric Eye Disease Investigator Group (PEDIG), finansowanej przez amerykański Narodowy Instytut Zdrowia (NIH).
Leczenie niedowidzenia z nieużywania oka polega na usunięciu przeszkody w osi widzenia, dlatego kluczowe jest właściwe przeprowadzenie badań przesiewowych w kierunku zaćmy wrodzonej. Nawet w przypadku wczesnego rozpoznania trudno przewidzieć wyniki leczenia, ponieważ są one różne.
Niezależnie od przyczyny, odblokowanie osi widzenia nie jest zakończeniem terapii niedowidzenia, lecz raczej jej początkiem. W zależności od czasu utrzymywania się niedowidzenia z nieużywania oka, w drodze nerwowej mógł się rozpocząć proces "ignorowania" bodźców wzrokowych z zajętego oka. Należy zawsze wymuszać patrzenie okiem niedowidzącym.
Pacjentom z niedowidzeniem z różnowzrocznością można zalecić noszenie okularów w celu poprawy ostrości obrazu w oku niedowidzącym oraz zrównoważenia wady refrakcji w obu oczach. U niektórych dzieci samo noszenie okularów może być wystarczające, lecz niektóre z nich będą wymagały interwencji zmuszającej do patrzenia niedowidzącym okiem.
Od niedawna dysponujemy doświadczalną metodą leczenia dzieci za pomocą laserowej chirurgicznej korekcji refrakcji.7 Zastosowanie tej technologii w leczeniu różnowzroczności jest bardzo rozsądne, jednak ze względu na nieznane jego odległe następstwa u dzieci na razie ma ono charakter doświadczalny.
Aby zmusić dziecko do używania niedowidzącego oka, można między innymi zasłonić zdrowe oko, osłabić ostrość widzenia za pomocą leków lub zastosować penalizację optyczną. Zasłanianie zdrowego oka polega na noszeniu nieprzejrzystego opatrunku/opaski lub nakładaniu zasłony na okulary. Czas leczenia może być różny, lecz według ostatnich doniesień PEDIG skrócenie czasu zasłaniania oka może być skuteczne.8 Ponieważ w tym procesie kluczową rolę odgrywa współpraca pacjenta, należy bezwzględnie poinformować rodziców dziecka o konieczności przestrzegania zaleceń terapeutycznych. Niedawno PEDIG potwierdziła skuteczność farmakologicznego osłabiania ostrości widzenia zdrowego oka za pomocą atropiny.9 Aby to osiągnąć, wystarczy podawać te krople przez 2 kolejne dni w tygodniu.
Lekarze rzadziej decydują się na penalizację optyczną, która polega na zastosowaniu w okularach przed zdrowym okiem soczewki zamazującej widzenie lub usunięciu wcześniej stosowanej soczewki korekcyjnej. Wybór metody leczenia, czas jego trwania i moment przerwania jest stosunkowo trudny, ale w procesie tym należy uwzględnić dynamikę funkcjonowania rodziny oraz osobowość dziecka.
Niedawno opublikowano wyniki badań przeprowadzonych przez PEDIG, które z pewnością będą pomocne w podejmowaniu decyzji o zakończeniu leczenia lub jego odroczeniu u starszych dzieci. Potwierdzono w nich skuteczność terapii rozpoczętej u dzieci w wieku 8–17 lat.10 Do czasu konsultacji okulistycznej nie należy zatem mówić, że leczenie u starszego dziecka jest nieuzasadnione. Pacjentów, którym zlecono zasłanianie zdrowego oka, należy objąć ciągłą obserwacją. Niemal u jednej czwartej dzieci skutecznie leczonych z powodu niedowidzenia w ciągu pierwszego roku po zakończeniu terapii obserwuje się nawrót objawów.11
Leczenie osłabionego widzenia w niedowidzeniu wywołanym zezem skutkuje prostym ustawieniem oczu oraz zabezpiecza trwałość ich równoległego ustawienia i poprawy widzenia. Niedowidzenie w przebiegu zeza szczegółowo omówiono we wspomnianym na wstępie artykule Hereda i wsp.
Zez
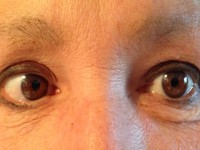
Każde nieprawidłowe ustawienie gałek ocznych mieści się w ogólnej kategorii zeza (strabismus). Czytelnik powinien się zapoznać z kilkoma swoistymi określeniami. Zez zbieżny (ezotropia) polega na nieprawidłowym ustawieniu w płaszczyźnie poziomej, ze zwróceniem gałek ocznych do wewnątrz, natomiast w zezie rozbieżnym (egzotropii) gałki oczne odchylają się na zewnątrz (ryc. 2.). Nieprawidłowe ustawienie w płaszczyźnie pionowej określa się jako zez ku górze (hypertropia) lub ku dołowi (hypotropia) (ryc. 3.).
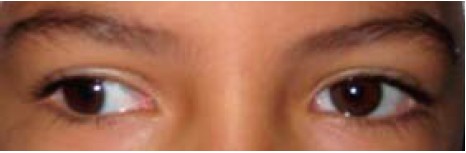
Ryc. 2. Zez rozbieżny. Zauważalne przesunięcie refleksu świetlnego donosowo
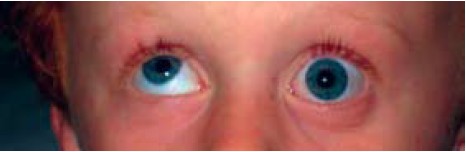
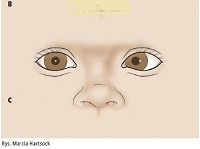
Ryc. 3. Zez ku górze oka prawego (odchylenie oka prawego ku górze)
Niektóre zaburzenia ustawienia gałek ocznych są widoczne już w okresie niemowlęcym (postacie wrodzone), a niektóre pojawiają się później. W większości przypadków mają one związek z zaburzeniem widzenia obuocznego pochodzenia ośrodkowego. Możliwe są także zaburzenia połączeń nerwowych (tj. zespół Duane'a charakteryzujący się brakiem odwodzenia gałki ocznej) oraz zaburzenia organiczne (np. zespół Browna powodujący nieprawidłowe ruchy oka [zmiany w obrębie ścięgna mięśnia skośnego górnego – przyp. red.]) jednoznacznie związane z dysfunkcją nerwowo-mięśniową. Zbaczanie gałek ocznych nie zawsze jest zjawiskiem utrwalonym. Zez może występować okresowo, a niekiedy przyjmuje postać utajoną. Jeżeli występuje stale, to w określeniach pochodzenia łacińskiego używamy końcówek -tropia, a w przypadku zeza utajonego stosujemy końcówki -phoria. Taka klasyfikacja wiąże się z istotnymi różnicami w postępowaniu.
Rozpoznanie zeza jest ważne dla rozwoju obuocznego widzenia. W przebiegu zeza może wystąpić niedowidzenie, ponieważ mózg próbuje hamować odbieranie nieprawidłowo odwzorowanego obrazu. Leczenie niedowidzenia u dzieci wymaga korekty zeza w celu maksymalnego zwiększenia szansy na obuoczne widzenie i zminimalizowania psychospołecznych skutków odmiennego wyglądu w porównaniu z rówieśnikami.12
Początkowo dzieci te mają trudności z równoległym ustawieniem gałek ocznych. Po urodzeniu widzenie nadal się rozwija, a zbaczanie oka w pierwszych miesiącach życia po osiągnięciu dojrzałości procesu widzenia przestaje być widoczne. W okresie niemowlęcym gałki oczne są w niewielkim stopniu zwrócone na zewnątrz (rozbieżnie). Ten najczęstszy typ zeza szybko przyjmuje postać zbieżną. Chociaż jest to zjawisko niepokojące dla świeżo upieczonych rodziców, te "zabawne ruchy" u dzieci mieszczą się w granicach normy. Jednak stałe odchylenie gałek ocznych o większym kącie może być przyczyną szybkiego skierowania dziecka na konsultację. Zbaczanie oczu do wewnątrz rozpoznane po ukończeniu 2.–3. miesiąca życia wskazuje na możliwość rozwoju jawnego wrodzonego zeza zbieżnego.13 Jeżeli zez utrzymuje się po ukończeniu 3. miesiąca życia, konieczne jest skierowanie dziecka do okulisty dziecięcego.
Badanie
Jednym z częstych błędów w ocenie niemowlęcia jest stwierdzenie odchylenia gałki ocznej, które w rzeczywistości nie występuje i jest nazywane zezem pozornym. Najczęściej obserwuje się to u dzieci z wydatną zmarszczką nakątną (fałdem nakątnym). Obserwowany u niemowląt szeroki grzbiet nosa zasłania przyśrodkową część gałki ocznej. Zwykle oczekuje się, że obszar twardówki widoczny po obu stronach tęczówki będzie równy, w przeciwnym razie wydaje się, że oczy zwrócone są do środka. Jest to szczególnie widoczne u dzieci pochodzenia azjatyckiego.
Na szczęście badanie dziecka z zezem pozornym jest dość proste. Test odblasków rogówkowych, czyli test Hirschberga, polega na ocenie położenia refleksu świetlnego przy oświetleniu obu oczu latarką kieszonkową i skupieniu wzroku na źródle światła. Refleks zlokalizowany równo w środkowych punktach obu źrenic wskazuje na prawidłowe ustawienie gałek ocznych. Pomocne jest przeprowadzenie dodatkowego, potwierdzającego badania, czyli testu naprzemiennego zasłaniania (zakrywania) oczu. Jeżeli zasłonięcie jednego oka (w czasie, gdy pacjent skupia wzrok na danym punkcie) nie powoduje ruchu nastawczego oka odsłoniętego, ustawienie gałek ocznych jest prawidłowe.
Jeżeli kąt odchylenia nieprawidłowo ustawionej gałki ocznej jest zawsze taki sam, to mówimy o zezie towarzyszącym. Natomiast przy zmieniającym się kącie odchylenia mamy do czynienia z zezem porażennym (nietowarzyszącym, przykładem może być porażenie nerwu odwodzącego [n. VI], w przypadku którego kąt jest większy przy patrzeniu w stronę, po której doszło do porażenia). Ponieważ u dzieci zwykle występuje zez towarzyszący, ta druga postać może wskazywać na zaburzenia neurologiczne, inne zaburzenia unerwienia lub być jednym z objawów zespołu chorobowego. Istnieją rodzinne predyspozycje do występowania zeza. Wśród innych czynników ryzyka wymienia się między innymi przedwczesny poród, mózgowe porażenie dziecięce, drgawki, opóźnienie rozwoju, zaburzenia widzenia i inne nieprawidłowości narządu wzroku.
Zez zbieżny niemowlęcy
Zez zbieżny rozpoznany w ciągu pierwszych 3 miesięcy życia określa się jako "niemowlęcy" lub "wrodzony" (ryc. 4.). Zwykle kąt odchylenia oka u tych dzieci jest duży. Może występować okresowa zmiana oka prowadzącego, skrzyżowana fiksacja (czyli prawe oko patrzy w lewo, a lewe w prawo) lub wyraźna preferencja jednego oka prowadzącego. Istnieje większe prawdopodobieństwo, że do 3.–6. miesiąca życia uzyskiwane wyniki będą spójne i powtarzalne (ryc. 5.). W badaniu Congenital Esotropia Observation Study (CEOS) wykazano, że prawdopodobieństwo ustąpienia zeza o dużym kącie odchylenia jest bardzo małe, w przeciwieństwie do zeza o mniejszym kącie.14 W rozpoznaniu różnicowym zeza zbieżnego okulista uwzględnia zespół Duane'a, porażenie nerwu odwodzącego i wczesny zez zbieżny akomodacyjny. Po ustaleniu rozpoznania i rozpoczęciu leczenia niedowidzenia należy dążyć do przeprowadzenia korekcji chirurgicznej. Dane z piśmiennictwa przemawiają za wykonaniem zabiegu między 6. miesiącem życia a 1. rokiem życia.15
Zez zbieżny akomodacyjny
Zez zbieżny akomodacyjny to częsta postać zeza o późnym początku, której przyczyną jest zaburzenie mechanizmów ogniskowania obrazu i zbieżności. U takich dzieci stwierdza się średnią lub znaczną nadwzroczność (hyperopia). Mechanizm ogniskowania obrazu współdziała z układem odpowiedzialnym za zbieżność. Gdy dziecko skupia wzrok na punkcie znajdującym się w bliskiej odległości, soczewka zwiększa swoją zdolność ogniskowania w celu uzyskania ostrego obrazu, co pogłębia zbieżne ustawienie gałek ocznych.
U dzieci z zezem zbieżnym akomodacyjnym interakcja tych mechanizmów jest nieprawidłowa, w wyniku czego dochodzi do nadmiernie zbieżnego ustawienia oczu. W wieku 2–5 lat zwykle obserwuje się nagłą zmianę ustawienia gałek ocznych. W tym czasie bowiem dzieci zaczynają częściej wykonywać precyzyjne czynności, do czego konieczna jest funkcja akomodacji.
Takie zjawisko może sugerować zaburzenia neurologiczne. Jeżeli jednak pediatra nie obserwuje u dziecka innych objawów neurologicznych, należy jak najszybciej przeprowadzić badanie okulistyczne, aby nie niepokoić siebie i pacjenta. W większości przypadków prawidłowe ustawienie gałek ocznych powraca po zastosowaniu okularów (czasami dwuogniskowych).16 U niektórych dzieci zaburzenia tych mechanizmów są jednak bardziej złożone, dlatego nadal może być konieczna interwencja chirurgiczna. Większość dzieci z zezem zbieżnym akomodacyjnym często wymaga tylko noszenia okularów. Dzieci te, tak jak każdy pacjent z zezem, należą do grupy ryzyka rozwoju niedowidzenia, dlatego koniecznie należy je kierować na badania kontrolne.
Inne przyczyny
Rzadką przyczyną zeza jest wrodzone lub nabyte porażenie nerwów czaszkowych (III, IV lub VI). Wśród innych przyczyn wymienia się niewłaściwe unerwienie mięśni zewnętrznych gałki ocznej, jak w zespole Duane'a lub zespole Moebiusa polegającym na porażeniu mięśni twarzy i braku zdolności do ruchu gałek ocznych (odwodzenia) w płaszczyźnie poziomej. Rzadziej zez może być spowodowany anatomicznym ograniczeniem ruchów mięśni okoruchowych, jak w chorobie Gravesa i Basedowa powodującej wytrzeszcz, oraz w zespole Browna. U niektórych dzieci przyczyną zeza mogą być przewlekłe zaburzenia widzenia lub zez sensoryczny. Zez może być również objawem poważnych chorób oczu lub układu nerwowego. Nieprawidłowe ustawienie gałek ocznych może być pierwszym objawem siatkówczaka, odwarstwienia siatkówki, guza mózgu oraz innych nieprawidłowości ze strony oczu. Na podstawie pełnego badania okulistycznego lekarz może zidentyfikować łagodne i bardziej niepokojące przyczyny zeza. Rzadko istnieją wskazania do wykonania badań obrazowych.
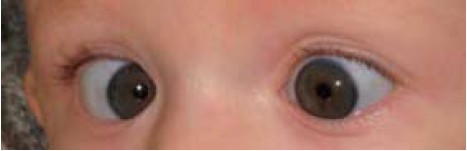
Ryc. 4. Zez zbieżny niemowlęcy

Ryc. 5. Zez zbieżny u niemowlęcia w wieku <3 miesięcy. W późniejszym okresie życia motoryka gałek ocznych była prawidłowa
Leczenie
Zasłanianie zdrowego oka zwykle zleca się w leczeniu niedowidzenia, ale może być również pomocne w przypadku łagodnego zeza. Niekiedy może poprawić ustawienie gałek ocznych nawet bez zabiegu chirurgicznego i polepsza rokowanie, jeżeli konieczne jest leczenie operacyjne. Zasłanianie oka zdrowego oraz inne metody leczenia niedowidzenia zwykle nie wystarczą w leczeniu samego zeza (z wyjątkiem zeza zbieżnego akomodacyjnego, który można korygować okularami). U niektórych pacjentów z zaburzonym mechanizmem konwergencji i łagodnymi przemijającymi nieprawidłowościami przydatne są ćwiczenia ortoptyczne.
Na ogół nie są one jednak użyteczne w typowym dziecięcym zezie zbieżnym i rozbieżnym. Często dopiero zabieg chirurgiczny pozwala ostatecznie wyleczyć utrwalony zez. W celu zmiany ustawienia gałek ocznych przesuwa się przyczepy mięśni lub usuwa ich fragmenty. Taki zabieg przeprowadza się zwykle w trybie ambulatoryjnym, uważając go za procedurę o małym ryzyku. Jednak często konieczny jest drugi zabieg, ponieważ zez ma tendencję do nawracania, a po wstępnej korekcji mogą się ujawnić inne zaburzenia ustawienia gałek ocznych.
Leczenie zeza nie kończy się po opuszczeniu przez pacjenta sali operacyjnej. Konieczna może być ciągła obserwacja, ewentualne leczenie utrzymującego się niedowidzenia oraz noszenie okularów. W wieku dorosłym, po wielu latach stabilizacji, może dojść do nawrotu zeza.
Zagadnienia powiązane
Ponieważ oczy tworzą obrazy przetwarzane następnie w mózgu, wydaje się w pewien sposób logiczne, że są one bezpośrednio związane z procesem wzrokowego uczenia się. Jednak brak jest dowodów, że niedowidzenie lub zez wpływają niekorzystnie na umiejętność czytania ze zrozumieniem. Poza tym rodziców może niepokoić fakt, że dziecko nie potrafi wodzić wzrokiem po linii tekstu. Czytanie jest czynnością wymagającą przeskakiwania ze słowa na słowo, a od czasu do czasu wstecz (przeskoki kontrolne będące zjawiskiem prawidłowym).
Te ruchy skokowe (sakady) znacznie się różnią od płynnego wodzenia wzrokiem i nie mają związku z ruchami śledzenia. Działania zmierzające do usprawnienia ruchów skokowych nie wpływają na poprawę umiejętności czytania. Dysleksja również nie jest zaburzeniem narządu wzroku i nie zmienia się pod wpływem leczenia poprawiającego widzenie.17,18 Czasami na fizyczny proces czytania, lecz nie na zrozumienie czytanego tekstu, wpływają przeszkody mechaniczne w ruchach i koordynacji gałek ocznych oraz w skupianiu wzroku. Leczenie tych rzadszych zaburzeń zwykle nie jest skomplikowane.
Podsumowanie
Pediatrzy odgrywają istotną rolę w rozpoznawaniu u dzieci niedowidzenia i zeza oraz we wczesnym wdrażaniu leczenia. Pediatra powinien się dobrze orientować w rozpoznawaniu tych ważnych i częstych w wieku rozwojowym problemach okulistycznych. Rozpoznanie tych zaburzeń, leczenie i ostateczne powodzenie terapii zależy od ich szybkiego wykrycia i skierowania do specjalisty oraz stałej współpracy pomiędzy członkami zespołu opiekującego się dzieckiem.
Zapamiętaj!*
___________________________
* Od Redakcji
Konflikt interesów: Dr Granet – konsultant w Alcon Laboratories.
Dr Khayali – brak.
Piśmiennictwo
1. Williams C., Northstone K., Harrad R.A., et al.; ALSPAC Study 1. Team: Amblyopia treatment outcomes after screening before or at age 3 years: follow up from randomized trial. BMJ, 2002; 324 (7353): 1549
2. Newsham D.: A randomised controlled trial of written information: the 2. effect on parental non-concordance with occlusion therapy. Br. J. Ophthalmol., 2002; 86 (7): 787–791
3. Nelson H.D., Nygren P., Huffman L., et al.: Screening for visual impairment in children younger than age 5 years. Update of the evidence from randomized controlled trials, 1999–2003. Rockville, MD.: Agency for Healthcare Research and Quality, 2004
4. Pediatric Eye Disease Investigator Group: The course of moderate amblyopia treated with atropine in children: experience of the amblyopia treatment study. Am. J. Ophthalmol., 2003; 136 (4): 630–639
5. Eibschitz-Tsimhoni M., Friedman T., Naor J., et al.: Early screening for amblyogenic risk factors lowers the prevalence and severity of amblyopia. J. AAPOS, 2000; 4 (4): 194–199
6. Williams C., Northstone K., Harrad R.A., et al.; ALSPAC Study Team: Amblyopia treatment outcomes after screening before or at age 3 years: follow up from randomized trial. BMJ, 2002; 324 (7353): 1549
7. Daoud Y.J., Hutchinson A., Wallace D.K., et al.: Refractive surgery in children: treatment options, outcomes, and controversies. Am. J. Ophthalmol., 2009; 147 (4): 573–582.e2
8. Repka M.X., Beck R.W., Holmes J.M., et al.; Pediatric Eye Disease Investigator Group: A randomized trial of patching regimens for treatment of moderate amblyopia in children. Arch. Ophthalmol., 2003; 121 (5): 603–611
9. Scheiman M.M., Hertle R.W., Kraker R.T., et al.; Pediatric Eye Disease Investigator Group: Patching vs atropine to treat amblyopia in children aged 7 to 12 years: a randomized trial. Arch. Ophthalmol., 2008; 126 (12): 1634–1642
10. Scheiman M.M., Hertle R.W., Beck R.W., et al.; Pediatric Eye Disease Investigator Group: Randomized trial of treatment of amblyopia in children aged 7 to 17 years. Arch. Ophthalmol., 2005; 123 (4): 437–447
11. Holmes J.M., Beck R.W., Kraker R.T., et al.; Pediatric Eye Disease Investigator Group: Risk of amblyopia recurrence after cessation of treatment. J. AAPOS, 2004; 8 (5): 420–428
12. Lukman H., Kiat J.E., Ganesan A., et al.: Strabismus-related prejudice in 5-6-year-old children. Br. J. Ophthalmol., 2010; 94 (10): 1348–1351
13. Sondhi N ., Archer S.M., Helveston E.M.: Development of normal ocular alignment. J. Pediatr. Ophthalmol. Strabismus, 1988; 25 (5): 210–211
14. Pediatric Eye Disease Investigator Group: Spontaneous resolution of early-onset esotropia: experience of the Congenital Esotropia Observational Study. Am. J. Ophthalmol., 2002; 133 (1): 109–118
15. Ing M.R.: The timing of surgical alignment for congenital (infantile) esotropia. J. Pediatr. Ophthalmol. Strabismus, 1999; 36 (2): 61–68; quiz 85–86
16. Berk A.T., Koçak N., Ellidokuz H.: Treatment outcomes in refractive accommodative esotropia. J. AAPOS, 2004; 8 (4): 384–388
17. Handler S.: Evidence shows vision therapy does not benefit children with dyslexia. AAP News, 2010, 31 (5): 19
18. Shainberg M.J.: Vision therapy and orthoptics. Am. Orthopt. J., 2010; 60: 28–32
KOMENTARZ
dr hab. med. Anna Kubatko-ZielińskaKatedra Okulistyki, Klinika Okulistyki i Onkologii Okulistycznej Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
Niedowidzenie (amblyopia) jest szczególnym rodzajem pogorszenia ostrości wzroku i stanowi istotny problem okulistyczny nie tylko u dzieci, ale również u dorosłych. Poszukiwanie czynników predysponujących do rozwoju niedowidzenia w jak najwcześniejszym wieku dziecka ma duże znaczenie, ponieważ leczenie rozpoczęte w okresie rozwoju narządu wzroku, czyli w okresie kształtowania się i rozwoju zdolności widzenia, dołeczkowej fiksacji siatkówkowej oraz obuocznego widzenia, jest skuteczne. Każdej z tych funkcji odpowiada w pierwszych latach życia tzw. okres krytyczny. Po tym okresie osiągnięcie pełnego powodzenia leczenia będzie niemożliwe. Niedowidzenie dotyczy 2–5% dzieci i jednocześnie jest jedną z głównych przyczyn jednoocznej ślepoty u dorosłych.1
Niedowidzeniem nazywa się pogorszenie ostrości wzroku jednego lub – rzadziej – obu oczu bez organicznej przyczyny.2 Stan ten najczęściej spowodowany jest zezem, różnowzrocznością lub deprywacją sensoryczną. Patomechanizm niedowidzenia nie został szczegółowo poznany. Wiadomo, że w chorobie zezowej w mózgu tłumiony jest obraz z oka zezującego w celu uniknięcia podwójnego widzenia i zamieszania obrazów, które są następstwem padania obrazów na niekorespondujące ze sobą miejsca w siatkówkach. Ponadto w oku zezującym obraz może padać na niecentralną część siatkówki, której zdolność rozdzielcza jest mniejsza niż w dołeczku plamki siatkówki. W różnowzroczności obrazy z prawego i lewego oka różnią się głównie wielkością (anizeikonia), co prowadzi do tłumienia obrazu z oka z bardziej nasiloną wadą. Obuoczne niedowidzenie może się rozwinąć u dzieci ze znaczną obustronną nadwzrocznością. Deprywacja sensoryczna powoduje niedowidzenie na skutek nieużywania oka z opadającą górną powieką, z przymgleniem rogówki, z zaćmą. Wiadomo również, że w niedowidzeniu powstają zmiany w neuronach układu wzrokowego, w neuronach ciała kolankowatego bocznego. Konsekwencją jednostronnego niedowidzenia jest zahamowanie kształtowania się prawidłowego obuocznego widzenia stereoskopowego. Nieprawidłowe widzenie przestrzenne dotyczy też osób z zezem naprzemiennym, który nie ma wprawdzie związku z niedowidzeniem, ale również może być przyczyną praktycznej jednooczności.1 Niezdolność do obuocznego widzenia uniemożliwia wykonywanie wielu zawodów. Trzeba też dodać, że zez może być związany z wieloma chorobami narządu wzroku i neurologicznymi, które przyczyniają się do pogorszenia ostrości wzroku (np. zmiany rozwojowe oka, siatkówczak), dlatego każde dziecko z zezem należy natychmiast skierować na badane okulistyczne.
U dzieci z zezem jednostronnym i niedowidzeniem należy pilnie rozpocząć leczenie, zlecając zasłanianie zdrowego oka.3 Często w miarę poprawy ostrości wzroku zmniejsza się wielkość zeza. U takich dzieci decyzję o operacji mięśni gałkoruchowych można podjąć po uzyskaniu lepszej ostrości w niedowidzącym oku. Natomiast u niektórych chorych z zezem wrodzonym niemowlęcym, z zezem o dużym kącie i z zezem pionowym operacja bywa niezbędna już w 1. roku życia, aby stworzyć odpowiednie warunki do kształtowania się obuocznego widzenia. W różnowzroczności wadę refrakcji oczu należy korygować za pomocą soczewek kontaktowych, dzięki którym różnica w wielkości obrazów na tyle się zmniejsza, że nie stanowi już przeszkody dla obuocznego widzenia. Niekiedy u dzieci wykonuje się operacje refrakcyjne w celu usunięcia różnowzroczności. Równocześnie zwykle konieczne jest leczenie niedowidzenia poprzez zasłanianie oka wiodącego. Leczenie niedowidzenia z nieużywania polega na usunięciu przeszkody ograniczającej prawidłowy dostęp bodźców wzrokowych do oka (operacja opadania powieki górnej, operacja zaćmy ze wszczepem sztucznej soczewki lub z korygowaniem bezsoczewkowości soczewką nagałkową).4 Określenie przyczyny niedowidzenia, badanie wady refrakcji oczu, zastosowanie odpowiednich okularów lub soczewek kontaktowych i zasłanianie oka zdrowego (lub stosowanie penalizacji) należą do podstawowych działań w leczeniu niedowidzenia.5 W zależności od wieku dziecka i stopnia niedowidzenia można zlecać zasłanianie oka przez cały dzień (całkowite) lub przez jedną do kilku godzin dziennie (częściowe). Konieczne są odpowiednio częste kontrole, aby uniknąć wtórnego niedowidzenia zasłanianego oka.
Wyniki leczenia niedowidzenia zależą od wieku dziecka w momencie rozpoczęcia leczenia, rodzaju niedowidzenia, stosowania się do zalecanego noszenia okularów, codziennego zasłaniania zdrowego oka i terminowego zgłaszania się na kontrolne badania okulistyczne. Brak zrozumienia i niedocenianie znaczenia powyższych zasad postępowania leczniczego przez rodziców małych pacjentów jest jedną z najczęstszych przyczyn nieskuteczności leczenia. U około 25% dzieci leczonych z powodu niedowidzenia, po uzyskaniu poprawy i zaprzestaniu zasłaniania zdrowego oka obserwuje się ponowne pogorszenie ostrości wzroku.6 W takim przypadku należy ponownie zasłaniać oko. Nawrotom nie zapobiega ani prawidłowe ustawienie gałek ocznych, ani prawidłowe obuoczne widzenie.
Zapobieganie rozwojowi niedowidzenia lub jego wczesne leczenie mają podstawowe znaczenie dla zmniejszenia liczby osób z jednooczną ślepotą. Przesiewowe badanie ostrości wzroku i ocena ustawienia gałek ocznych podczas badań bilansowych w wyznaczonych latach życia dzieci powinny być bardzo ważnym elementem tych badań. Na przykład w Szwecji u wszystkich dzieci w wieku 4 lat sprawdza się ostrość wzroku i położenie refleksów rogówkowych, a w Finlandii w wieku 6–8 miesięcy, a następnie w między 3. a 4. rokiem życia i w 6. roku życia.7
Piśmiennictwo do komentarza
1. Krzystkowa K., Kubatko-Zielińska A., Pająkowa J., Nowak-Brygowa 1. H.: Choroba zezowa, rozpoznawanie i leczenie. Warszawa, PZWL, 1997
2. Ohlsson J.: Defining amblyopia: the need for a joint classification. Strabismus, 2005; 13: 15–20
3. Weidlich R.: Screening of pre-school children. Strabismus, 1993; 1 (3): 121–124
4. Lackner B., Pieh S., Schmiclinger G. i wsp.: Outcome after treatment of ametropia with implantable contact lenses. Ophthalmology, 2003; 110: 2153–2161
5. The Pediatric Eye Disease Investigator Group: A randomized trial of prescribed patching regimens for treatment of severe amblyopia in children. Ophthalmology, 2003; 110: 2075–2087
6. The Pediatric Eye Disease Investigator Group: Risk of amblyopia recurrence after cessation of treatment. AAPOS, 2004; 8: 420–428
7. Latvala M., Paloheimo M., Karma A.: Screening children and long-term follow-up. Acta Ophthalmol. Scand., 1996; 74: 488–492