Obostrzenia w ruchu statków wycieczkowych zostały także wprowadzone przez rządy innych krajów, m.in. Kanady, Australii, Grecji, Hiszpanii i Republiki Dominikany.
Pytanie 7. Jak zapobiegać zakażeniom SARS-CoV-2 w podróży?
Niefarmakologiczne środki ochrony przed zakażeniem SARS-CoV-2 stanowią główne narzędzie kontroli rozprzestrzeniania się COVID-19 w każdych okolicznościach, także w podróży.
W przeglądzie systematycznym badań z lat 2003–2020 dotyczących skuteczności metod zapobiegania zakażeniom koronawirusami (SARS-CoV-1, SARS-CoV-2 i MERS-CoV) wykazano, że zachowanie dystansu fizycznego ≥1 m, w porównaniu z dystansem <1 m, zmniejsza około 5-krotnie prawdopodobieństwo zakażenia, a efekt ochronny wzrasta 2-krotnie z każdym dodatkowym metrem dystansu między zakażonym a osobą zdrową (szczegółowe omówienie – p. Med. Prakt. 6/2020, s. 129). Potwierdzono także skuteczność stosowania masek medycznych, które kilkakrotnie zmniejszało prawdopodobieństwo zakażenia zarówno w placówkach opieki zdrowotnej, jak i poza nimi.
ECDC opublikowało zalecenia dotyczące stosowania środków ochrony przed zakażeniem SARS-CoV-2 dla organizatorów publicznego transportu lądowego, wodnego i lotniczego, przedstawiając m.in. rozwiązania ułatwiające zachowanie dystansu wśród pasażerów i pracowników jako zasadniczy środek zapobiegawczy. Zgodnie z wytycznymi ECDC/EASA dla przewoźników lotniczych zmiany organizacyjne mają służyć utrzymywaniu odległości 1,5 m między osobami przebywającymi na lotnisku, o ile tylko jest to możliwe.
WHO zaleca obecnie stosowanie masek niemedycznych
(z tkaniny) w przestrzeni publicznej,
jeśli warunki nie pozwalają na efektywne
utrzymywanie dystansu fizycznego. Dotyczy to
zarówno wszystkich środków transportu publicznego,
jak i innych zamkniętych pomieszczeń publicznych
(np. sklepów lub kościołów), zwłaszcza w regionach, w których występuje powszechna
transmisja COVID-19, a pozostałe sposoby kontroli
zakażeń nie są dostatecznie wykorzystywane. U osób należących do grup zwiększonego ryzyka
zachorowania na COVID-19 ze względu na wiek
lub występowanie chorób przewlekłych bądź zaburzeń
odporności WHO zaleca stosowanie masek
medycznych w każdych okolicznościach, w których
zachowanie dystansu jest utrudnione, a ryzyko
zakażenia może być zwiększone. Zgodnie z wytycznymi
ECDC/EASA masek medycznych (trójwarstwowych
masek chirurgicznych, zgodnych z normą EN 14 683) powinny używać wszystkie
osoby – zarówno pasażerowie, jak i pracownicy –
na lotniskach i w samolotach: od wejścia do budynku
terminala przed odlotem do czasu opuszczenia
lotniska docelowego, z wyjątkiem punktów
kontroli bezpieczeństwa lub kontroli granicznej
oraz z wyłączeniem osób, które nie mogą nosić
masek z przyczyn medycznych i dzieci do lat 6. W podróży lotniczej maskę należy zmieniać co 4 godziny, o ile producent nie zaleca inaczej. Maska
wymaga natychmiastowej zmiany również w przypadku
jej zanieczyszczenia materiałem zakaźnym
(np. przez osobę kaszlącą), przemoczenia lub
uszkodzenia (p. MP 4/2020, s. 24–30). Podróżny
powinien zabrać zapas masek odpowiedni do czasu
trwania planowanego lotu i pobytu na lotnisku
lub korzystania z innych środków transportu publicznego
oraz zamkniętych przestrzeni, takich
jak porty, dworce itp. Stosowanie masek należy
traktować jako środek uzupełniający w odniesieniu
do pozostałych metod profilaktyki zakażeń
SARS-CoV-2 w podróży. Zasady bezpieczeństwa
pasażerów w podróży lotniczej podsumowują zalecenia
IATA, zgodnie z którymi należy:
1) zachować odpowiedni dystans od innych pasażerów
2) unikać skupisk ludzi, kolejek, sklepów, restauracji,
korzystać z automatów sprzedających
3) unikać dotykania powierzchni (np. odprawić się
online, nadawać bagaż w punktach drop-off)
4) stosować maski medyczne zgodnie z zasadami
podanymi powyżej
5) jak najczęściej myć ręce wodą z mydłem i używać
środków dezynfekujących do rąk na bazie
alkoholu
6) w przypadku kaszlu lub kichania zasłaniać usta i nos zgiętym łokciem lub chusteczką jednorazową,
którą następnie trzeba wyrzucić do odpowiednich
pojemników
7) po odbiorze bagażu w miejscu docelowym jak
najszybciej opuścić port lotniczy.
Podczas konsultacji medycznej przed podróżą w trakcie pandemii COVID-19 należy poinformować pacjenta o zaleceniach dotyczących profilaktyki zakażenia SARS-CoV-2, w tym o prawidłowym używaniu masek. Podróżnego warto zachęcić do weryfikacji sposobów dystansowania fizycznego wdrożonych przez biuro podróży lub linie lotnicze jeszcze na etapie planowania wyjazdu. W składzie apteczki podróżnej należy uwzględnić środek do dezynfekcji rąk na bazie alkoholu oraz zapas masek, przewidując czas transportu, a także ryzyko ekspozycji, planowane aktywności oraz zalecenia instytucji zdrowia publicznego w miejscu docelowym. Pacjenta należy poinformować o tym, że opisane sposoby zapobiegania COVID-19 w podróży skutecznie zmniejszają prawdopodobieństwo zakażenia SARS-CoV-2 w podróży, lecz nie eliminują całkowicie takiego ryzyka. Trzeba także zalecić bezwzględne unikanie podróżowania w razie wystąpienia objawów, które mogą wskazywać na COVID-19, a jeżeli taka sytuacja wydarzy się podczas wyjazdu zagranicznego – zalecić podróżnemu izolację oraz postępowanie zgodnie ze wskazówkami miejscowych służb sanitarnych.
Wszystkie opisywane środki ochrony przed zakażeniem SARS-CoV-2 nie są ani skomplikowane, ani obciążone ryzykiem skutków niepożądanych, wymagają jednak od podróżnego modyfikacji zachowań. Dane dotyczące zapobiegania innym chorobom infekcyjnym w podróżach międzynarodowych wskazują, że zasady nieswoistej profilaktyki infekcji bywają lekceważone przez podróżnych. Przykładowo: w badaniu, którym objęto dorosłych Polaków po powrocie z tropiku w latach 2012–2013, 21–63% ankietowanych potwierdziło stosowanie zalecanych środków ochrony przed komarami w krajach zagrożonych malarią. Skuteczna edukacja pacjenta planującego podróż podczas obecnej pandemii wydaje się zatem szczególnie istotnym aspektem minimalizacji ryzyka COVID-19.
Pytanie 8. Czy podczas pandemii COVID-19 należy zmodyfikować pozostałe zasady profilaktyki przed podróżą zagraniczną?
Podczas pandemii COVID-19 niezależnie od profilaktyki zakażenia SARS-CoV-2 należy zwrócić szczególną uwagę na pozostałe elementy przygotowania medycznego zalecane przed podróżą, zwłaszcza w przypadku wyjazdu do tropiku i regionów o złych warunkach sanitarnych. Szczepienia ochronne, chemioprofilaktyka malarii oraz metody profilaktyki nieswoistej minimalizują ryzyko zachorowania w podróży i w obecnej sytuacji chronią podróżnego nie tylko przed bezpośrednimi konsekwencjami klinicznymi infekcji, ale także przed ryzykiem kontaktu z osobami zakażonymi SARS-CoV-2 w razie konieczności korzystania z placówek opieki zdrowotnej za granicą oraz z problemami formalnymi podczas transportu i przekraczania granic, takimi jak bezwzględny zakaz wstępu na lotnisko dla osób z gorączką i wynikające z tego uniemożliwienie wylotu lub powrotu do kraju.
W marcu br. WHO wydała stanowisko, zgodnie z którym szczepienia ochronne są jednym z priorytetowych działań opieki zdrowotnej w czasie pandemii COVID-19. Szczególną uwagę WHO zwraca na rutynowe szczepienia przeciwko pneumokokom i grypie sezonowej w grupach podatnych na zachorowanie. W przygotowaniu medycznym do wyjazdów zagranicznych trzeba uwzględnić to, że grypa stanowi obecnie najczęstszą chorobę osób podróżujących, spośród tych, którym można zapobiegać poprzez szczepienia ochronne (ryc. 2). WHO dotychczas zalecała uodpornienie przeciwko grypie podróżnych należących do grup zwiększonego ryzyka powikłań i ciężkiego przebiegu tej choroby, jednak biorąc pod uwagę aktualną sytuację epidemiologiczną oraz podobieństwo objawów grypy i COVID-19, szczepienie powinno się proponować wszystkim osobom planującym podróż, u których nie występują przeciwwskazania do szczepienia. W odniesieniu do podróży na półkulę południową należy zwrócić uwagę na różnice w sezonowości grypy w tej części świata oraz skład szczepionki zalecanej przez WHO w tym regionie.
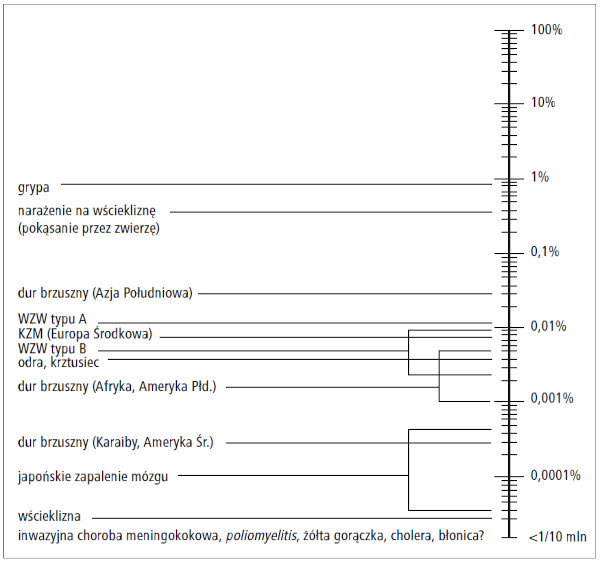
Ryc. 2. Ryzyko chorób, którym można zapobiegać poprzez szczepienia ochronne – wartości
pokazują orientacyjne ryzyko zachorowania dla osoby dorosłej w ciągu miesiąca podróży
zagranicznej (na podstawie 27. poz. piśmiennictwa, zmodyfikowane)
Wybór pozostałych szczepień powinno się uzależniać od analizy ryzyka związanego z sytuacją epidemiologiczną w regionie docelowym, charakteru i długości wyjazdu oraz wskazań wynikających ze stanu zdrowia podróżnego. Pacjentowi należy także zaproponować szczepienia wymagane od przybywających do danego państwa, zgodnie z Międzynarodowymi Przepisami Zdrowotnymi WHO (p. Med. Prakt. Szczepienia 4/2019, s. 103–110). Ustalając indywidualny kalendarz szczepień dla osoby planującej obecnie podróż do tropiku, trzeba zwrócić uwagę na możliwość zwiększonego zagrożenia endemicznymi chorobami infekcyjnymi w związku z utrudnieniami w prowadzeniu programów zwalczania chorób tropikalnych podczas pandemii COVID-19 (p. niżej).
Pytanie 9. Jak postępować w razie przerwania schematu szczepień przed podróżą z powodu ograniczeń w działalności placówek opieki zdrowotnej w trakcie pandemii?
Szczepienia przerwane z powodu ograniczenia działalności placówki medycznej u pacjenta, który zgłosił się na konsultację, planując podróż przed pandemią, należy dokończyć w ramach indywidualnie ustalonego kalendarza szczepień. Optymalnym rozwiązaniem jest kontynuowanie szczepienia zgodnie ze schematem zalecanym przez producenta. Jeżeli doszło do opóźnienia w jego realizacji, w większości sytuacji nie jest potrzebne powtarzanie podanych wcześniej dawek szczepionki. Należy kontynuować podawanie kolejnych dawek w zalecanej zwykle liczbie i odstępach czasowych, a opóźnienie w przeprowadzeniu całego procesu nie wpływa ostatecznie na uzyskaną odporność u osoby immunokompetentnej. Skuteczność takiego postępowania nie jest pewna w odniesieniu do doustnych szczepionek przeciwko durowi brzusznemu i przeciwko cholerze. U pacjentów, u których przerwano podstawowy schemat uodpornienia tymi szczepionkami, zasadne jest więc powtórzenie całego cyklu szczepienia przed podróżą.
Pytanie 10. Jaki jest wpływ pandemii COVID-19 na zagrożenie innymi chorobami infekcyjnymi w tropiku?
Jeszcze przed pandemią COVID- 19 sytuacja zdrowotna w wielu krajach tropikalnych była niezadowalająca. Dużą część chorób tropikalnych określa się jako zaniedbane z uwagi na małe zainteresowanie w krajach rozwiniętych chorobami szerzącymi się w strefie klimatu gorącego. W ostatnich latach udało się wypracować schemat pomocy w zakresie poprawy sytuacji epidemiologicznej związanej z niektórymi chorobami występującymi w tropiku (np. malarią, AIDS i gruźlicą) dzięki mobilizacji ogromnych środków finansowych pozyskiwanych przez organizacje państwowe i instytucje pozarządowe. Obecna pandemia COVID-19 istotnie zagroziła trwałości tych osiągnięć.
Możliwe oraz już zaistniałe negatywne skutki wpływu pandemii COVID-19 na walkę z chorobami tropikalnymi to: przerwanie programów pomocowych, zahamowanie wsparcia kadrowego i sprzętowego, przeciążenie służby zdrowia napływem pacjentów zakażonych SARS-CoV-2, uszczuplenie zasobów materiałowych i bazy łóżkowej, zajęcie miejsc intensywnej terapii (jeśli istnieją) oraz zatrzymanie programów leczniczych indywidualnych pacjentów. W wielu krajach pomoc medyczna jest możliwa dzięki kadrze, sprzętowi medycznemu i lekom pozyskanym z zewnątrz w ramach projektów pomocowych, ich przerwanie spowoduje więc istotne ograniczenie możliwości dalszego odpowiedniego funkcjonowania służby zdrowia.
W ostatnich miesiącach już zanotowano zwiększenie liczby zgonów z powodu malarii w Zimbabwe i Kamerunie, spowodowane niedostatecznym zaopatrzeniem w leki przeciwmalaryczne oraz brakiem dostępu do opieki medycznej na skutek izolacji i zamknięcia granic z powodu pandemii COVID-19. WHO ostrzega obecnie przed możliwością zaistnienia podobnej sytuacji w krajach o dużej transmisji malarii, szczególnie w Afryce Subsaharyjskiej, gdzie liczba zgonów z powodu tej choroby może się podwoić. Z kolei w krajach Ameryki Południowej (m.in. w Peru i Boliwii) wystąpienie i szybkie zwiększenie liczby zakażeń SARS-CoV-2 zbiegło się w czasie z trwającą od października 2019 roku epidemią dengi, co się przyczyniło do znacznego przeciążenia systemów opieki zdrowotnej w tej części świata.
Pytanie 11. Jakie jest znaczenie telemedycyny oraz narzędzi cyfrowych w podróżach międzynarodowych podczas pandemii COVID-19?
Podczas obecnej pandemii znacznie zwiększyło się wykorzystanie narzędzi telemedycyny w wielu dziedzinach opieki zdrowotnej. W celu minimalizacji ekspozycji na COVID-19 WHO zaleca w swoim stanowisku dotyczącym szczepień ochronnych wykorzystanie dostępnych technologii komunikacji (np. teleporad) do przekazywania informacji na temat szczepień oraz organizacji wizyt w placówce medycznej. Porady profilaktyczne w zakresie medycyny podróży oraz edukacja prozdrowotna wyjeżdżających za granicę również mogą się odbywać w podobnej formie bez utraty jakości takich świadczeń. W niektórych krajach europejskich (m.in. w Szwajcarii i Hiszpanii) od kilku lat prowadzone są pilotażowe badania z wykorzystaniem specjalnych aplikacji na smartfony, które umożliwiają przekazywanie w czasie rzeczywistym informacji o zdrowiu podróżnego do ośrodka w kraju zamieszkania oraz bieżący kontakt z lekarzem medycyny podróży. Uzyskane w ten sposób dane epidemiologiczne mają nie tylko wartość poznawczą, rozwiązania telemedyczne mogłyby bowiem również wspierać podróżujących podczas pandemii COVID-19 – w razie problemów zdrowotnych w podróży pacjent mógłby na przykład uniknąć osobistej wizyty w lokalnej placówce medycznej i w ten sposób zmniejszyć ryzyko ekspozycji na zakażenie SARS-CoV-2, mógłby także uzyskać tą drogą informację o właściwym postępowaniu w razie wystąpienia objawów COVID-19. Tego typu narzędzia cyfrowe mogłyby ponadto znaleźć zastosowanie w przesyłaniu na bieżąco ostrzeżeń epidemiologicznych dotyczących ognisk zakażeń SARS-CoV-2 na trasie podróży, optymalnie w powiązaniu z już funkcjonującymi w poszczególnych krajach aplikacjami służb sanitarnych, stworzonymi na potrzeby ograniczania epidemii COVID-19, w tym z funkcją wykrywania kontaktów z osobami zakażonymi. Wszelkie tego typu rozwiązania dotyczą danych wrażliwych, jest zatem niezwykle ważne, aby ewentualne ich stosowanie było zgodne z zasadami ochrony danych osobowych i z poszanowaniem praw człowieka.
Podsumowanie
Podróże zagraniczne podczas pandemii COVID-19 są obecnie możliwe w ograniczonym zakresie i stanowią wyzwanie zarówno w perspektywie bezpieczeństwa indywidualnego, jak i zdrowia publicznego. Niniejszy artykuł nie powinien być traktowany jako „zielone światło” dla powszechnego podróżowania. Ma on na celu podsumowanie dostępnych danych na temat oceny ryzyka oraz skuteczności prewencji zakażeń SARS-CoV-2 w podróży (stan na 27 lipca br.), a także wyjaśnienie błędnych przekonań dotyczących tej tematyki zauważalnych wśród podróżnych oraz w mediach. Informacje te mogą ułatwić podejmowanie decyzji co do wyjazdu zagranicznego, wyboru środków transportu i metod profilaktyki w podróży podczas pandemii. Sytuacja epidemiologiczna zmienia się jednak bardzo dynamicznie, a dane dotyczące znaczenia COVID-19 w podróżach międzynarodowych są nadal ograniczone i nie pozwalają na ostateczną ocenę wszystkich aspektów istotnych dla zdrowia podróżnych oraz przebiegu epidemii. Prognozy, analiza ryzyka i zalecenia mogą się zmienić w przyszłości.
Piśmiennictwo:
- European Centre for Disease Prevention and Control: Considerations for travel-related measures to reduce spread of COVID-19 in the EU/EEA. ECDC, Stockholm, 2020. https:// www.ecdc.europa.eu/en/publications-data/considerations-travel-related-measures-reduce-spread-covid-19-eueea (dostęp: 23.07.2020)
- International Air Transport Association: Restarting aviation following COVID-19 medical evidence for various strategies being discussed as at 09 June 2020 IATA Medical Advisory Group. https://www.iata.org/contentassets/f1163430bba94512a583eb6d6b24aa56/ covid-medical-evidence-for-strategies-200 609.pdf (dostęp: 23.07.2020)
- Centers for Disease Control and Prevention: Global COVID-19 pandemic notice. https:// wwwnc.cdc.gov/travel/notices/warning/coronavirus-global (dostęp: 05.06.2020)
- World Health Organization: Updated WHO recommendations for international traffic in relation to COVID-19 outbreak. https://www.who.int/news-room/articles-detail/ updated-who-recommendations-for-international-traffic-in-relation-to-covid-19-outbreak (dostęp: 29.02.2020)
- Vaidya R., Herten-Crabb A., Spencer J. i wsp.: Travel restrictions and infectious disease outbreaks. J. Travel Med., 2020; doi: 10.1093/jtm/taaa050
- European Centre for Disease Prevention and Control: Resurgence of reported cases of COVID-19 in the EU/EEA, the UK and EU candidate and potential candidates – 2 July 2020. ECDC, Stockholm, 2020
- European Centre for Disease Prevention and Control: Considerations for infection prevention and control measures on public transport in the context of COVID-19. Stockholm, ECDC, 29.04.2020. https://www.ecdc.europa.eu/en/publications-data/covid-19-prevention-and-control-measures-public-transport (dostęp: 23.07.2020)
- World Health Organization: Advice on the use of masks in the context of COVID-19. Interim guidance. 05.06.2020. https://apps.who.int/iris/handle/10 665/331 693 (dostęp: 23.07.2020)
- Chiodini J.: COVID-19 and the impact on malaria. Travel Med. Infect. Dis., 2020; 35: 101 758; doi: 10.1016/j.tmaid.2020.101 758
- Nghochuzie N.N., Olwai Ch.O., Udoakang A.J. i wsp.: Pausing the fight against malaria to combat the COVID-19 pandemic in Africa: is the future of malaria bleak? Front Microbiol., 2020; 11: 1476; doi: 10.3389/fmicb.2020.01 476
- Vasquez-Chavesta A., Morán-Marinos C., Rodrigo-Gallardo P.K. i wsp.: COVID-19 and dengue: pushing the peruvian health care system over the edge. Travel Med. Infect. Dis., 2020; 36: 101 808; doi: 10.1016/j.tmaid.2020.101 808
- Junfang C., Hanqing H., Wei C. i wsp.: Potential transmission of SARS-CoV-2 on a flight from Singapore to Hanghzou, China: an epidemiological investigation. Travel. Med. Infect. Dis., 2020; 36: 101 816; doi: 10.1016/j.tmaid.2020.101 816
- Nir-Paz R., Grotto I., Strolov I. i wsp.: Absence of in-flight transmission of SARS-CoV-2 likely due to use of face masks on board. J. Travel Med., 2020; https://doi.org/10.1093/ jtm/taaa117
- Eldin C., Lagier J.C., Mailhe M., Philippe Gautret P.: Probable aircraft transmission of Covid-19 in-flight from the Central African Republic to France. Travel Med. Infect. Dis., 2020; 35: 101 643; doi: 10.1016/j.tmaid.2020.101 643
- Bourns L., Meghani H., Finkelstein M. i wsp.: Lack of COVID-19 transmission on an international flight. CMAJ, 2020; 192: E410; doi: 10.1503/cmaj.75 015
- European Union Aviation Safety Agency, European Centre for Disease Prevention and Control: COVID-19 Aviation Health Safety Protocol. Operational guidelines for the management of air passengers and aviation personnel in relation to the COVID-19 pandemic. Issue No: 02 – Issue date: 30/06/2020 (https://www.ecdc.europa.eu/en/publications-data/ covid-19-aviation-health-safety-protocol)
- Kuna A., Gajewski M., Stańczak J. i wsp.: Evaluation of knowledge and use of the malaria prevention measures among the patients of the Department of Tropical and Parasitic Diseases University Center of Maritime and Tropical Medicine, Gdynia, based on a questionnaire performed in the years 2012–20. Przegl. Epidemiol., 2017; 71: 33–44
- World Health Organization: Regional Office for Europe: Guidance on routine immunization services during COVID-19 pandemic in the WHO European Region. 20.03.2020. https:// www.euro.who.int/en/health-topics/communicable-diseases/hepatitis/publications/2020/ guidance-on-routine-immunization-services-during-covid-19-pandemic-in-the-who-european-region, -20-march-2020 (dostęp: 23.07.2020)
- Rocklöv J., Sjödin H., Wilder-Smith A.: COVID-19 outbreak on the Diamond Princess cruise ship: estimating the epidemic potential and effectiveness of public health countermeasures. J. Travel Med., 2020; 27: taaa030; doi: 10.1093/jtm/taaa030
- Hogan A., Jewell B., Sherrard-Smith E. i wsp.: The Lancet Global Health Potential impact of the COVID-19 pandemic on HIV, tuberculosis, and malaria in low-income and middle-income countries: a modelling study. https://doi.org/10.1016/S2214-109X(20)30 288–6
- Goeijenbier M., van Genderen P., Ward B.J. i wsp.: Travellers and influenza: risks and prevention. J. Travel Med., 2017; 24: taw078. https://doi.org/10.1093/jtm/taw078
- Wroczyńska A., Rymer W.: COVID-19 – co nowego. Med. Prakt., 2020; 5: 112–133
- Matkowska-Kocjan A., Wroczyńska A.: Szczepienia ochronne przeciwko chorobom związanym z podróżami zagranicznymi w codziennej praktyce lekarza POZ. Med. Prakt. Szczepienia, 2020, 2 (w druku)
- U.S. Department of Health and Human Services, Centers for Disease Control and Prevention. Order Under Sections 361 & 365 of the Public Health Service Act (42 U.S.C. 264, 268) and 42 Code of Federal Regulations Part 70 (Interstate) and Part 71 (Foreign): No Sail Order and Other Measures Related to Operations https://www.cdc.gov/quarantine/pdf/ No-Sail-Order-Cruise-Ships-Second-Extension_07_16_2020-p.pdf (dostęp: 19.07.2020)
- Farnham A., Röösli M., Blanke U. i wsp.: Streaming data from a smartphone application: A new approach to mapping health during travel. Travel Med. Infect. Dis., 2018; 21: 36–42; doi: 10.1016/j.tmaid.2017.11.005
- Chu D., Akl E., Duda S. i wsp. Physical distancing, face masks, and eye protection to prevent person-to-person transmission of SARS-CoV-2 and COVID-19: a systematic review and meta-analysis. Lancet, 2020; https://doi.org/10.1016/S0140-6736(20)31 142–9
- Steffen R.: Travel vaccine preventable diseases—updated logarithmic scale with monthly incidence rates. J. Travel Med., 2018; 25. https://doi.org/10.1093/jtm/tay046
















