Konsultował dr hab. n. med. Ernest Kuchar, Klinika Pediatrii z Oddziałem Obserwacyjnym Warszawskiego Uniwersytetu Medycznego
Skróty: ECDC – European Centre for Disease Prevention and Control, IChP – inwazyjna choroba pneumokokowa, OIT – oddział intensywnej
terapii, OZUŚ – ostre zapalenie ucha środkowego, PCV-10 – 10-walentna skoniugowana szczepionka przeciwko pneumokokom,
PCV-13 – 13-walentna skoniugowana szczepionka przeciwko pneumokokom, PZP – pozaszpitalne zapalenie płuc, ZOMR – zapalenie opon
mózgowo-rdzeniowych
Streptococcus pneumoniae
Streptococcus pneumoniae (S. pneumoniae, dwoinka zapalenia płuc, pneumokok) to Gram-dodatnia bakteria z rodzaju paciorkowców. Większość pneumokoków posiada otoczkę zbudowaną z polisacharydów, które stanowią podstawę klasyfikacji tych bakterii oraz są jednym z czynników ich zjadliwości. Na podstawie różnic w budowie otoczki polisacharydowej (obecność różnych antygenów) opisano >90 typów serologicznych pneumokoków, z których 23 odpowiadają za przeważającą większość zakażeń inwazyjnych na świecie. Przyczyną zakażeń inwazyjnych są niemal wyłącznie szczepy otoczkowe. Jedynym znanym rezerwuarem S. pneumoniae jest człowiek, a miejscem bytowania bakterii jest nosowa część gardła. Osiedlając się na błonie śluzowej nosa lub gardła, pneumokoki często nie wywołują objawów choroby u ogólnie zdrowych osób i prowadzą do rozwoju nosicielstwa. Częstość nosicielstwa pneumokoków jest bardzo różna (5–90%) i zależy od wielu czynników, m.in. od wieku – szacuje się, że dotyczy około 20–60% dzieci w wieku szkolnym oraz około 5–10% dorosłych. Czas utrzymywania się nosicielstwa jest również dłuższy u dzieci niż u dorosłych.1,2 Pneumokoki przenoszą się z człowieka (chorego lub nosiciela) na człowieka drogą kropelkową lub przez kontakt bezpośredni z osobą chorą lub nosicielem. Okres wylęgania nie jest dokładnie znany, choć wiadomo, że zależy od postaci zakażenia. Szacuje się, że wynosi on około 1–3 dni. Nie jest również znany dokładny okres zakaźności, ale zakłada się, że trwa do momentu, w którym wydzielina z jamy ustnej i nosa nie zawiera pneumokoków w znamiennej liczbie. Po rozpoczęciu skutecznego leczenia przeciwbakteryjnego pacjent pozostaje zakaźny przez <24 godzin.2,3
Różnorodność przebiegu klinicznego
Obraz kliniczny zakażeń pneumokokowych jest bardzo zróżnicowany. W wyniku kontaktu z pneumokokiem może się rozwinąć wspomniane powyżej bezobjawowe nosicielstwo, zakażenie nieinwazyjne, tj. błon śluzowych (np. zapalenie ucha środkowego lub zapalenie zatok) lub zakażenie inwazyjne, tj. krwi (bakteriemia utajona, posocznica), ośrodkowego układu nerwowego (zapalenie opon mózgowo-rdzeniowych [ZOMR]) lub tkanek (np. zapalenie płuc, ropne zapalenie stawów). Zdecydowanie rzadziej pneumokoki są przyczyną zapalenia wsierdzia, osierdzia, otrzewnej, skóry, kości, tkanek miękkich lub spojówek.1,2 Charakterystykę inwazyjnej choroby pneumokokowej (IChP) oraz czynniki ryzyka zachorowania przedstawiono odpowiednio w tabeli 1 oraz ramce.
| Tabela 1. Charakterystyka inwazyjnych zakażeń S. pneumoniaea | ||
|---|---|---|
| epidemiologia | – przed wprowadzeniem szczepień przeciwko pneumokokom
w Stanach Zjednoczonych roczna zapadalność na IChP w populacji dzieci w wieku 6–11 miesięcy oraz 2–4 lat wynosiła odpowiednio 235 oraz 35,2/100 000 w Europie, w Anglii i Walii roczna zapadalność na IChP w populacji dzieci w wieku 6–11 miesięcy wynosiła 35,8/100 000, a w Finlandii 43,5/100 000 – po wprowadzeniu szczepień przeciwko pneumokokom w Stanach Zjednoczonych w 2016 r. zapadalność na IChP wyniosła ogółem 9,5/100 000 osób, największa dotyczyła dzieci do ukończenia 12. mż. – 13,6/100 000 w Europie, w 2016 r. zapadalność na IChP wyniosła ogółem 5,5/100 000, największa dotyczyła populacji dzieci do ukończenia 12. mż. – 11,9/100 000 |
|
| okres wylęgania | nie jest dokładnie poznany, zależy m.in. od postaci zakażenia, zakłada się, że wynosi 1–3 dni | |
| zaraźliwość | jest trudna do oszacowania; przyjmuje się, że trwa do momentu, w którym wydzielina z jamy ustnej i nosa nie zawiera pneumokoków w znamiennej ilości; po rozpoczęciu skutecznego leczenia przeciwbakteryjnego pacjent pozostaje zakaźny przez <24 h | |
| odporność | przechorowanie prowadzi do wytworzenia częściowej odporności
na zachorowanie wywołane konkretnym typem serologicznym, ale nie
wyklucza zachorowania wywołanego przez inny typ pneumokoka
u dzieci prawdopodobnie wieloletnia ochrona po szczepieniu preparatami skoniugowanymi wobec serotypów uwzględnionych w szczepionce |
|
| skuteczność szczepienia | dzieci do 5. rż. | 60–93% w zapobieganiu IChP, niezależnie od typu
pneumokoka (skuteczność rzeczywista); większe
wartości w odniesieniu do typów uwzględnionych w szczepionkach (p. www.mp.pl/73064)
22–48% w zapobieganiu PZPb,c (p. www.mp.pl/161613) 56–67% w zapobieganiu OZUŚb (p. www.mp.pl/73064) |
| dorośli w wieku ≥65 lat | 75% w zapobieganiu IChP i 22,4% w zapobieganiu PZP o etiologii pneumokokowej (p. www.mp.pl/161613) | |
| a Na podstawie 1.–9., 52.–54., 58. i 70. pozycji piśmiennictwa.
b Dane dla szczepionki 10-walentnej. c W krajach prowadzących powszechne szczepienia PCV-13 obserwowano zmniejszenie wskaźników hospitalizacji z powodu zapalenia płuc o ok. 20–50% (p. 52. pozycja piśmiennictwa). IChP – inwazyjna choroba pneumokokowa, OZUŚ – ostre zapalenie ucha środkowego, PCV-13 – 13-walentna skoniugowana szczepionka przeciwko pneumokokom, PZP – pozaszpitalne zapalenie płuc |
||
Czynniki ryzyka zachorowania na IChP
• wiek <2 lat lub ≥65 lat• przewlekłe choroby układu sercowo-naczyniowego, oddechowego (przewlekła obturacyjna choroba płuc, astma), wątroby (np. marskość wątroby)
• przewlekła niewydolność nerek lub zespół nerczycowy
• cukrzyca
• uzależnienie od alkoholu i/lub narkotyków
• palenie tytoniu
• anatomiczny lub czynnościowy brak śledziony
• niedobory odporności pierwotne i wtórne, w tym:
– leczenie przeciwnowotworowe
– przewlekłe przyjmowanie ogólnoustrojowych glikokortykosteroidów
• wyciek płynu mózgowo-rdzeniowego
• wszczepienie implantu ślimakowego
• nieswoiste zapalenia jelit
Epidemiologia zakażeń pneumokokowych
Przed rozpoczęciem powszechnych szczepień
przeciwko
pneumokokom w populacji dzieci do 5. roku życia w Stanach Zjednoczonych rocznie notowano
niemal 17 000 przypadków IChP, w tym 700 przypadków ZOMR ze śmiertelnością sięgającą 30%. W populacji dzieci w wieku 6–11 miesięcy oraz 2–4 lat zapadalność na IChP wynosiła odpowiednio 235 i 35,2/100 000. W Europie największą zapadalność na IChP również obserwowano u dzieci do 2. roku życia, choć była ona mniejsza
niż w Stanach Zjednoczonych. W latach 90. XX wieku w Anglii i Walii roczna zapadalność na IChP w populacji dzieci w wieku 6–11 miesięcy wynosiła
35,8/100 000, a w Finlandii 43,5/100 000.4
Dane ze Stanów Zjednoczonych zbierane w ramach nadzoru epidemiologicznego nad zakażeniami
bakteryjnymi prowadzonego przez Centers
for Disease Control and Prevention wskazują,
że w 2016 roku zapadalność na IChP w populacji
dzieci przed ukończeniem 1. roku życia wyniosła 13,6/100 000, w populacji dzieci przed ukończeniem 2. roku życia 13,3/100 000, u dorosłych w wieku 65–74 lat 20,1/100 000, w wieku 75–84 lat 26,4/100 000, a u dorosłych wieku ≥85 lat aż 37,9/100 000. Zauważono, że umieralność z powodu IChP zwiększała się wraz z wiekiem i wynosiła 0,48/100 000 wśród niemowląt oraz 8,56/100 000
wśród dorosłych w wieku ≥85 lat. Najczęstszą postacią
kliniczną IChP było zapalenie płuc (65%),
bakteriemia uogólniona (19%) oraz ZOMR (6,3%).5 W 2016 roku w 29 krajach Europy zarejestrowano
łącznie 21 986 potwierdzonych przypadków IChP,
co dało zapadalność ogólną 5,4/100 000. Podobnie
jak w Stanach Zjednoczonych, zachorowania dotyczyły
głównie niemowląt (do ukończenia 12. mż.;
zapadalność 11,9/100 000) oraz dorosłych w wieku >65 lat (zapadalność 15,9/100 000).6 Według danych Narodowego Instytutu Zdrowia Publicznego–Państwowego Zakładu Higieny w 2017 roku,
w Polsce zarejestrowano 1155 przypadków IChP,
co daje zapadalność ogólną 3,01/100 000 mieszkańców.
Neuroinfekcje rozpoznano w 173 przypadkach
(zapadalność ogólna: 0,45/100 000), posocznicę w 797 (zapadalność ogólna: 2,07/100 000), a inne określone i nieokreślone zakażenia inwazyjne w 450 (1,17/100 000).7 W Krajowym
Ośrodku Referencyjnym ds. Diagnostyki
Bakteryjnych Zakażeń Ośrodkowego Układu Nerwowego
(KOROUN) potwierdzono laboratoryjnie 870 zachorowań na IChP (ogólna wykrywalność 2,26/100 000 mieszkańców). W 2017 roku wykrywalność w tych grupach wiekowych wyniosła odpowiednio 4,69 oraz 6,55/100 000 mieszkańców (p. www.mp.pl/197424).8 Zachorowania na pozaszpitalne
zapalenie płuc (PZP) nie podlegają rejestracji,
dlatego nie ma dokładnych wskaźników
epidemiologicznych dotyczących tej choroby. Szacuje
się, że w populacji europejskiej ogółem zapadalność
na PZP (niezależnie od etiologii) wynosi 5–12/1000 osób rocznie, ale jest zdecydowanie
większa u osób w wieku ≥75 lat, u których może
osiągać wartość >30/1000 osób.9
Skuteczność szczepienia
Skuteczność szczepienia przeciwko pneumokokom przedstawiono w tabeli 1.
Konsekwencje zakażenia S. pneumoniae
Zakażenia nieinwazyjne
S. pneumoniae jest najczęstszym czynnikiem etiologicznym
bakteryjnego ostrego zapalenia ucha
środkowego (OZUŚ) zarówno u dzieci, jak i dorosłych.2,10 Szacuje się, że odpowiada za 30–50% zachorowań na OZUŚ,11 przy czym ich częstość
zmniejsza się wraz z wiekiem. Dotyczy głównie
dzieci w wieku przedszkolnym, jednocześnie stanowiąc
najczęstsze bakteryjne zakażenie w tej
grupie wiekowej. Dostępne dane wskazują, że u dzieci do ukończenia 2. roku życia zapadalność
na pneumokokowe OZUŚ wynosi 80/1000. Ryzyko
hospitalizacji z powodu OZUŚ wynosi 5/1000 przypadków.12,13 Dostępne dane wskazują, że OZUŚ o etiologii pneumokokowej charakteryzuje się
cięższym przebiegiem (wyższa gorączka), bardziej
nasilonym bólem ucha oraz większym ryzykiem
wystąpienia powikłań, bakteriemii i zapalenia
wyrostka sutkowatego.14 Obustronne zapalenie
obserwuje się w >50% przypadków pneumokokowego
OZUŚ.15
W przebiegu OZUŚ może dojść do przeniesienia
procesu zapalnego z przestrzeni ucha środkowego
na sąsiadujące struktury anatomiczne, prowadząc
do rozwoju powikłań. W krajach rozwiniętych
ryzyko rozwoju powikłań OZUŚ jest bardzo małe i wynosi <1% (występują one głównie u dzieci).
Zdecydowaną większość powikłań OZUŚ stanowią
tzw. powikłania wewnątrzskroniowe (ostre
zapalenie wyrostka sutkowatego, niedowład lub
porażenie nerwu twarzowego, zapalenie błędnika,
upośledzenie słuchu), które obserwuje się w przebiegu około 4–10/1000 zachorowań. Obecnie
jedynie w pojedynczych przypadkach występują
tzw. powikłania wewnątrzczaszkowe (ZOMR,
ropień nadtwardówkowy, ropniak podtwardówkowy,
zakrzepowe zapalenie zatoki esowatej, ropnie
mózgu [płata skroniowego lub móżdżku]). W krajach
rozwiniętych śmiertelność z powodu OZUŚ
jest bardzo mała i według obliczeń wynosi ona <1/100 000 przypadków OZUŚ.14,16-18 Najczęstszym
powikłaniem OZUŚ jest ostre zapalenie
wyrostka sutkowatego. Szacuje się, że w krajach
rozwiniętych występuje ono u 1,2–6/100 000 dzieci
do 2. roku życia.19 W retrospektywnej analizie
obejmującej >60 000 dzieci w wieku około 2 lat
wymagających hospitalizacji powikłania w przebiegu
OZUŚ stwierdzono ogólnie u około 3% z nich, w tym u około 2% rozpoznano ostre zapalenie wyrostka
sutkowatego. Ciężkie powikłania, takie jak
ZOMR i ropnie wewnątrzczaszkowe, obserwowano odpowiednio u 0,3 oraz 0,1% chorych.20 W krajach
rozwiniętych OZUŚ jest rzadką przyczyną trwałego
upośledzenia słuchu (2/10 000 przypadków).21
Zakażenia inwazyjne
Obraz kliniczny IChP jest zróżnicowany i zależy
m.in. od wieku chorego. Dane europejskie wskazują,
że najczęstszą postacią kliniczną IChP jest
posocznica (37%), zapalenie płuc (37%) oraz
ZOMR (22%). ZOMR z równoczesną posocznicą
występuje tylko u 1% chorych na IChP. U dzieci w wieku 1–4 lat chorych na IChP najczęściej
występuje posocznica, u dzieci w wieku <12 miesięcy
oraz 5–14 lat dominuje ZOMR, a w grupie
wiekowej >15 lat najczęstszą postacią IChP jest
zapalenie płuc.6
W przeprowadzonej w Szwecji analizie 2977
dzieci i dorosłych hospitalizowanych z powodu
IChP najczęstszą postacią kliniczną zakażenia
było zapalenie płuc (76%), natomiast posocznicę i ZOMR rozpoznano odpowiednio u 11 i 7% chorych.
Posocznica oraz ZOMR dotyczyły głównie
dzieci do 2. roku życia i odpowiadały za odpowiednio
32 oraz 31% przypadków IChP w tej grupie
wiekowej. Z kolei zapalenie płuc było najczęstszą
postacią IChP u dorosłych w wieku >50 lat (76%).
Wśród innych postaci klinicznych IChP obserwowano
ropne zapalenie stawów (2%), zapalenie
tkanek miękkich (1%), zapalenie kości (0,5%), zakażenia
wewnątrzbrzuszne (0,9%), w tym zapalenie
otrzewnej (0,4%) oraz zapalenie wsierdzia
(0,5%) i osierdzia (0,2%).22
Bakteriemia utajona, posocznica
Posocznica pneumokokowa rozwija się u około 40% chorych na IChP6 i objawia się podobnie jak inne posocznice bakteryjne. Zazwyczaj nie przebiega tak gwałtowanie jak posocznica meningokokowa, cechuje się też mniejszą śmiertelnością, ale większą zapadalnością. Ryzyko rozwoju ciężkiej, piorunującej posocznicy pneumokokowej u ogólnie zdrowych osób, bez niedoborów odporności, jest bardzo małe (w piśmiennictwie dostępne są tylko opisy przypadków), ale istotnie się zwiększa u osób z upośledzeniem odporności, zwłaszcza w przypadku braku śledziony lub upośledzenia jej funkcji. Szacuje się, że w tej grupie ryzyko posocznicy piorunującej może być 600-krotnie większe niż w populacji ogólnej i wynosić nawet 5%.23 Według obliczeń śmiertelność z powodu posocznicy pneumokokowej w Europie i Stanach Zjednoczonych sięga 11–30%.24-27 Posocznica pneumokokowa może mieć szczególnie ciężki przebieg u osób starszych. W analizie przeprowadzonej w Norwegii, którą objęto starsze osoby (śr. wieku 67 lat) hospitalizowane z powodu posocznicy pneumokokowej, wykazano, że prawie u 30% chorych rozwinęła się niewydolność wielonarządowa, a u 9% wstrząs septyczny. Śmiertelność w zależności od ciężkości przebiegu wyniosła 5–38%.28
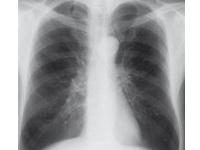
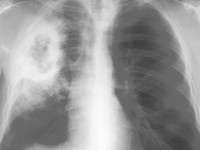
Zapalenie płuc
S. pneumoniae jest główną przyczyną bakteryjnego
PZP zarówno u dzieci, jak i dorosłych.3,29 Jest
też najczęstszą postacią kliniczną IChP u dorosłych.22 W populacji europejskiej S. pneumoniae
odpowiada za 12–68% zachorowań na bakteryjne
PZP leczonych zarówno w warunkach ambulatoryjnych,
jak i szpitalnych, w tym na oddziale intensywnej
terapii (OIT).30
Szacuje się, że w ciągu roku na pneumokokowe
zapalenie płuc choruje 1/1000 osób.1 Większość z nich wymaga hospitalizacji, a u 10% z nich konieczne
jest leczenie na OIT. U 25–30% chorych z tej grupy stwierdza się obecność pneumokoka
we krwi (bakteriemię).1,31
S. pneumoniae najczęściej jest odpowiedzialny
za klasyczne płatowe zapalenie płuc i przebieg
kliniczny pneumokokowego zapalenia płuc zwykle
odpowiada jego obrazowi. Początek choroby
jest nagły, objawia się wysoką gorączką, dreszczami i potami, silnym bólem w klatce piersiowej
oraz kaszlem, często z wykrztuszaniem rdzawej, a następnie ropnej plwociny. W ciężkich przypadkach
pojawia się duszność, a nawet sinica oraz
tachykardia. Objawom przedmiotowym towarzyszy
ogólne osłabienie i złe samopoczucie.1,2,9 W retrospektywnej analizie 254 dzieci i młodych
dorosłych w wieku ≤26 lat chorych na pneumokokowe
zapalenie płuc najczęściej obserwowano
takie objawy, jak gorączka (90%), kaszel (70%), w tym z wykrztuszaniem plwociny (10%), zwiększenie
częstotliwości oddechów (50%), złe samopoczucie i osłabienie (45%), wymioty (43%), ból
brzucha (20%) oraz ból w klatce piersiowej (10%). Większość pacjentów wymagała hospitalizacji
(74%), a jedynie co czwarty chory był leczony ambulatoryjnie.32
U ogólnie zdrowych dzieci i dorosłych, bez
czynników ryzyka (p. ramka), pneumokokowe zapalenie
płuc wymagające leczenia w warunkach
opieki ambulatoryjnej zazwyczaj przebiega bez
powikłań, z całkowitym powrotem prawidłowej
budowy i funkcji płuc. Szacuje się, że powikłania
rozwijają się u 5% chorych leczonych ambulatoryjnie, a śmiertelność nie przekracza 0,5%.33,34
Powikłania mogą się natomiast rozwinąć nawet u 40–50% chorych na pneumokokowe zapalenie
płuc wymagające hospitalizacji.35-37 Wśród powikłań
pneumokokowego zapalenia płuc obserwuje
się wysięk w jamie opłucnej, ropniak opłucnej, ropień
płuca, martwicze zapalenie płuc, niedodmę,
odmę opłucnową, rzadziej zapalenie osierdzia oraz
wsierdzia. Najczęstszym powikłaniem jest wysięk w jamie opłucnej (20–60%).1,9,33 W retrospektywnej
analizie obejmującej >100 dzieci hospitalizowanych z powodu pneumokokowego zapalenia płuc u 39% z nich rozwinęło się co najmniej jedno powikłanie.
Najczęściej obserwowano wysięk w jamie
opłucnej (83%), ropniak opłucnej (52%), niedodmę
(26%) oraz odmę opłucnową (10%).36 W podobnej
analizie dotyczącej dzieci w wieku <16 lat powikłania
rozwinęły się u 45% z nich, w tym u 44%
stwierdzono wysięk w jamie opłucnej, a u 24% z towarzyszącym ropniakiem opłucnej. U 4% dzieci
rozwinęło się natomiast martwicze zapalenie
płuc.37
Pneumokokowe zapalenie płuc może mieć szczególnie
ciężki przebieg u osób starszych, obciążonych
dodatkowymi (poza wiekiem) czynnikami
ryzyka. U większości z 626 osób, których wiek
wynosił średnio 63 lat (prawie połowa w wieku >65 lat), przy przyjęciu do szpitala z powodu pneumokokowego
zapalenia płuc stwierdzono gorączkę
(88%), duszność (73%) i ból w klatce piersiowej
(58%). U 15% pacjentów rozpoznano ostrą niewydolność
nerek, a u 10% wstrząs. Co najmniej
jedno powikłanie rozwinęło się u 38% badanych, w tym u 52% wysięk w jamie opłucnej, u 8% ropniak
opłucnej, a u 64% pacjentów stwierdzono
zmiany naciekowe co najmniej w 2 płatach. 21% pacjentów wymagało leczenia na OIT, a niemal 10% zastosowania mechanicznego wspomagania wentylacji. Śmiertelność wyniosła prawie 9%.38 W podobnej analizie obejmującej >200 dorosłych w wieku 49–75 lat (śr. 60 lat) w momencie przyjęcia
na OIT z powodu pneumokokowego zapalenia
płuc u 70% pacjentów stwierdzono ostrą niewydolność
oddechową, u 24% wstrząs septyczny, a niemal u 3% śpiączkę. W trakcie hospitalizacji u 70% pacjentów rozwinęła się niewydolność
wielonarządowa i wstrząs septyczny, a u 30%
rozpoznano wielopłatowe zapalenie płuc. Inwazyjnego
mechanicznego wspomagania oddychania
wymagało >80% hospitalizowanych, a prawie u połowy pacjentów (45%) rozpoznano zespół ostrej
niewydolności oddechowej (ARDS). Śmiertelność
wyniosła blisko 29%.39
Śmiertelność z powodu pneumokokowego zapalenia
płuc jest bardzo zróżnicowana, ponieważ
zależy od wieku chorego i obecności innych czynników
ryzyka. W populacji europejskiej może wynosić <1% u pacjentów leczonych ambulatoryjnie
oraz nawet 48% u osób starszych i obciążonych
dodatkowymi (poza wiekiem) czynnikami ryzyka.
30 Przyjmuje się, że ogółem śmiertelność u chorych
leczonych ambulatoryjnie nie przekracza 1%, a u chorych hospitalizowanych wynosi 5–20%.1,9 W populacji dzieci w wieku <5 lat śmiertelność z powodu pneumokokowego zapalenia płuc szacuje
się na około 5% (zakres 4–9%).40
Zapalenie opon mózgowo-rdzeniowych
S. pneumoniae jest jedną z głównych przyczyn bakteryjnego ZOMR u dorosłych, dzieci >5. roku życia oraz dzieci w wieku 1–5 lat (na drugim miejscu po N. meningitidis). U noworodków etiologia ZOMR jest zazwyczaj inna.2,9 ZOMR jest najcięższą postacią kliniczną IChP i charakteryzuje się najgorszym rokowaniem, ponieważ w jego przebiegu obserwuje się dużą śmiertelność i częste powikłania, głównie neurologiczne. Trwałe następstwa neurologiczne odnotowano u 9% chorych na pneumokokowe ZOMR, ale częstość ich występowania jest większa w grupach ryzyka. Śmiertelność w przebiegu pneumokokowego ZOMR, nawet w przypadku zastosowania odpowiedniego leczenia, wynosi 20–30%.1,9,24 Objawy kliniczne pneumokokowego ZOMR oraz powikłania neurologiczne są podobne do obserwowanych w przebiegu ZOMR o innej etiologii bakteryjnej. U większości osób z rozwijającym się pneumokokowym ZOMR obserwuje się gorączkę oraz objawy przedmiotowe i podmiotowe zajęcia opon mózgowo-rdzeniowych, takie jak sztywność karku, drażliwość, dezorientacja lub zmieniony stan psychiczny, ból głowy, światłowstręt, nudności, wymioty, które często poprzedzone są objawami typowymi dla zakażeń górnych dróg oddechowych. U niemowląt typowe objawy bakteryjnego ZOMR mogą nie występować. Częściej obserwuje się u nich izolowaną gorączkę, hipotermię, niewydolność oddechową, wymioty, biegunkę, drgawki, rozdrażnienie oraz tętnienie ciemiączka. W zaawansowanej postaci choroby obserwuje się zaburzenia świadomości, odwodnienie oraz objawy wstrząsu septycznego.41,42 W przebiegu ZOMR u około 20% dzieci występują drgawki, w większości przypadków uogólnione (76%). U dzieci chorych na ZOMR o etiologii pneumokokowej częściej obserwuje się również ogniskowe objawy neurologiczne (niedowład połowiczy, niedowład czterokończynowy, porażenie nerwu twarzowego, zaburzenia widzenia).43 W przebiegu pneumokokowego ZOMR, w porównaniu z ZOMR o innej etiologii, 2–3 razy częściej następuje też utrata słuchu. Szacuje się, że w krajach rozwiniętych śmiertelność z powodu pneumokokowego ZOMR wśród dzieci wynosi około 8%.43-46 U >30% dzieci po przechorowaniu pneumokokowego ZOMR w momencie wypisu ze szpitala stwierdza się umiarkowane do ciężkiego jedno- lub obustronne uszkodzenie słuchu, a u 25% z nich deficyty ruchowe.43,47
Objawy typowe dla ZOMR (sztywność karku, tętnienie ciemiączka lub objaw Kerniga) obserwowano u większości (82%) dzieci w wieku do 16 lat (>70% w wieku do 2 lat) hospitalizowanych z powodu pneumokokowego ZOMR. Dodatkowo objawom tym towarzyszyła senność, zaburzenia świadomości, apatia, rozdrażnienie (70%), wysoka gorączka ≥38,5C (62%), światłowstręt (20%) oraz wymioty (67%). U co trzeciego dziecka wystąpił epizod drgawek (33%), a u 11% stwierdzono ogniskowe objawy neurologiczne. Trwałe następstwa neurologiczne odnotowano u 28% dzieci, w tym u 19% ciężkie.48 U większości z 352 dorosłych (śr. wiek 58 lat) z pneumokokowym ZOMR w momencie przyjęcia do szpitala obserwowano sztywność karku (81%) oraz gorączkę ≥38°C (84%). Wielu z nich zgłaszało także ból głowy (84%). U 85% pacjentów stwierdzono zaburzenia świadomości (<14 pkt w skali Glasgow), w tym u 5% z nich były one ciężkie (<8 pkt w skali Glasgow). Klasyczne objawy ZOMR, tzw. triadę (gorączka, sztywność karku, zmiana stanu psychicznego), stwierdzono u 59% chorych. Ogniskowe objawy neurologiczne rozpoznano u 40% pacjentów. Obejmowały one afazję (34%), porażenie nerwu twarzowego (12%), niedowład połowiczy (11%) i utratę słuchu (9%). Epizod drgawek wystąpił u 7% pacjentów. Powikłania, w tym udar niedokrwienny (17%), obrzęk mózgu (12%), zapalenie mózgu (8%), wodogłowie (5%), ropniak lub ropień mózgu (2%) oraz krwotok wewnątrzczaszkowy (1%), rozwinęły się u ponad połowy chorych (56%). Śmiertelność ogółem wyniosła 30%, ale u pacjentów w wieku ?60 lat osiągnęła ona wartość 39%, a w wieku <60 lat 22%.49 W retrospektywnej analizie przeprowadzonej w Stanach Zjednoczonych w populacji dzieci w wieku do 17 lat (80% w wieku <2 lat) chorych na pneumokokowe ZOMR wykazano, że co najmniej jedno powikłanie neurologiczne (niezależnie od ciężkości) rozwinęło się u ponad połowy z nich (58%). Najczęściej obserwowano ciężkie opóźnienie rozwoju (39%) oraz niedosłuch odbiorczy (29%). U co piątego dziecka obserwowano objawy porażenia nerwów czaszkowych (20%). Rzadziej występowało wodogłowie (14%), niedowład czterokończynowy (12%), zaburzenia widzenia (12%), niedowład połowiczy (8%), ataksja (7%), nadpobudliwość (7%) oraz małogłowie (3%). W trakcie hospitalizacji co najmniej jeden epizod drgawek odnotowano u 70% z nich. Śmiertelność wyniosła 13%.50
Inne postacie inwazyjnych zakażeń S. pneumoniae
Do rzadszych inwazyjnych zakażeń pneumokokowych należą: ropne zapalenie stawów (najczęściej dotyczy dużych, pojedynczych stawów, np. biodrowego, kolanowego), tkanek miękkich, zakażenia wewnątrzbrzuszne (np. zapalenie otrzewnej), zapalenie kości, szpiku, wsierdzia oraz osierdzia.22,51 Konsekwencje zakażenia S. pneumoniae i częstość ich występowania podsumowano w tabeli 2.
| Tabela 2. Konsekwencje zakażenia S. pneumoniae i częstość ich występowaniaa | |
|---|---|
| zakażenia nieinwazyjne | |
| OZUŚ | 80/1000 dzieci do ukończenia 2. rż. |
| powikłania ogółem | <10/1000b |
| powikłania wewnątrzskroniowe | 4–10/1000b |
| zapalenie wyrostka sutkowatego | 2/100 dzieci do 2. rż. hospitalizowanych z powodu OZUŚ |
| 1,2–6/100 000 dzieci | |
| trwałe upośledzenie słuchu | 20/100 000b |
| powikłania wewnątrzczaszkowe | bardzo rzadko |
| hospitalizacja | 5/1000 dzieci do ukończenia 2. rż. |
| zgon | <1/100 000b |
| zakażenia inwazyjne | |
| ogółem | 5,4/100 000 osób |
| 12/100 000 dzieci <2. rż. | |
| 16/100 000 dorosłych ≥65. rż. | |
| zgon | 17/100 chorych na IChP |
| posocznica | 2/100 000 osób |
| 37/100 chorych na IChP | |
| zgon | 11–30/100 chorych na IChP |
| zapalenie płuc | 1–5/1000 osób |
| do >30/1000 osób w wieku ≥75 lat | |
| 37/100 chorych na IChP | |
| hospitalizacja | do 70/100 osób |
| powikłania ogółem | do ok. 40–50/100c |
| do ok. 5/100 chorych na PZP leczonych ambulatoryjnie | |
| wysięk w jamie opłucnej | 20–60/100c |
| niedodma | 26/100c |
| ropniak opłucnej | 24/100c |
| odma opłucnowa | 10/100c |
| martwicze zapalenie płuc | 4/100c |
| ostra niewydolność oddechowa | ok. 70/100d |
| ARDS | ok. 45/100d |
| zgon | 5–20/100a |
| <1/100 chorych na PZP leczonych ambulatoryjnie | |
| ZOMR | 2/100 000 osób |
| ok. 20/100 osób chorych na IChP | |
| zgon | do 30/100e |
| powikłania neurologiczne (ogółem) | do 30/100e |
| trwałe następstwa neurologiczne | do 10/100e |
| ogniskowe objawy neurologiczne | do 30/100e |
| niedowład połowiczy | 8–11/100e |
| afazja | do ok. 30/100e |
| ataksja | ok. 7/100e |
| Tabela 2. Konsekwencje zakażenia S. pneumoniae i częstość ich występowaniaa - cd. | |
|---|---|
| zakażenia nieinwazyjne - c.d. | |
| drgawki (najczęściej uogólnione) | do 30/100e |
| jedno- lub obustronne uszkodzenie słuchu | 7–20/100e |
| urata słuchu | 9/100e |
| objawy porażenia nerwów czaszkowych | ok. 20/100e |
| porażenie nerwu twarzowego | 12/100e |
| zaburzenia widzenia | 12/100e |
| inne (udar niedokrwienny mózgu, obrzęk mózgu, ropniak lub ropień mózgu, krwotok wewnątrzczaszkowy) | bardzo rzadko |
| inne postacie zakażeń inwazyjnych | |
| ropne zapalenie stawów | 20/1000f |
| zapalenie tkanek miękkich | 10/1000f |
| zakażenia wewnątrzbrzuszne ogółem | 9/1000f |
| zapalenie otrzewnej | 4/1000f |
| zapalenie kości | 5/1000f |
| zapalenie wsierdzia | 5/1000f |
| zapalenie osierdzia | 2/1000f |
| ZOMR + posocznica | 1/100f |
| a Na podstawie 1., 2., 5., 6., 9.–50. pozycji piśmiennictwa.
b Dotyczy chorych na OZUŚ. c Dotyczy chorych na PZP. d Dotyczy osób ≥65 lat chorych na PZP leczonych na OIT. e Dotyczy chorych na ZOMR. f Dotyczy chorych na IChP. IChP – inwazyjna choroba pneumokokowa, OIT – oddział intensywnej terapii, OZUŚ – ostre zapalenie ucha środkowego, PZP – pozaszpitalne zapalenie płuc, ZOMR – zapalenie opon mózgowo-rdzeniowych |
|
Zdarzenia i reakcje niepożądane po podaniu skoniugowanych szczepionek przeciwko pneumokokom
Aktualnie dostępne skoniugowane szczepionki przeciwko pneumokokom (PCV) charakteryzują się dobrym profilem bezpieczeństwa i są skuteczne w zapobieganiu IChP.52-68 Niepożądane odczyny poszczepienne (NOP) mają zwykle łagodny i przemijający charakter, nie wymagają porady lekarskiej i nie różnią się istotnie od objawów obserwowanych po innych szczepionkach stosowanych w ramach programów szczepień. U zaszczepionych osób mogą wystąpić typowe reakcje miejscowe, takie jak ból, zaczerwienie i obrzęk w miejscu wkłucia. Z objawów ogólnych obserwuje się gorączkę, osłabienie, ból mięśni i stawów, a u niemowląt drażliwość, niepokój oraz brak łaknienia. Aktualnie dostępne dane nie wskazują na związek przyczynowy pomiędzy skoniugowanymi szczepionkami przeciwko pneumokokom a ciężkimi NOP o trwałych następstwach (tab. 3–5).53-61 W amerykańskim badaniu przeprowadzonym po wprowadzeniu do obrotu 13-walentnej skoniugowanej szczepionki przeciwko pneumokokom (PCV-13) oceniono ryzyko wystąpienia różnych zdarzeń niepożądanych u dzieci do 2. roku życia zaszczepionych PCV-13, objętych świadczeniami zdrowotnymi przez placówki uczestniczące w projekcie Vaccine Safety Datalink (VSD).62 W ramach tego projektu prowadzone są badania nad bezpieczeństwem szczepień. W porównaniu z historyczną grupą kontrolną zaszczepioną szczepionką 7-walentną, u dzieci zaszczepionych PCV-13 nie stwierdzono większego ryzyka drgawek gorączkowych, pokrzywki lub obrzęku naczynioruchowego, objawów astmy oskrzelowej/ zapalenia oskrzelików, małopłytkowości, reakcji anafilaktycznej ani encefalopatii. W zależności od zdarzenia wyróżniono 3 okresy ryzyka: 0–1, 0–7 i 0–28 dni po szczepieniu. Zaobserwowano zwiększone ryzyko wystąpienia choroby Kawasakiego w ciągu 0–28 dni po szczepieniu, ale uzyskany wynik nie był statystycznie istotny (RR: 1,94 [95% CI: 0,79–4,86]). Analizą objęto okres od kwietnia 2010 roku do stycznia 2012 roku. W tym czasie podano 599 229 dawek PCV-13.
Podobne badanie przeprowadzono u dorosłych >65. roku życia, również w ramach projektu VSD.63 Osoby zaszczepione PCV-13 (łącznie podano 313 136 dawek) porównano z osobami zaszczepionymi 23-walentną szczepionką polisacharydową (232 591 dawek). Szczepienie PCV-13 nie zwiększyło ryzyka wystąpienia zdarzeń niepożądanych, takich jak zaburzenia ze strony układu krążenia (m.in. migotanie przedsionków, zawał serca), porażenie Bella, zespół Guillaina i Barrégo, omdlenie, rumień wielopostaciowy, zespół Stevensa i Johnsona oraz toksyczna nekroliza naskórka, małopłytkowość, zapalenie tkanki podskórnej, reakcja alergiczna i reakcja anafilaktyczna (p. www.mp.pl/206498). Szczepienie przeciwko pneumokokom zaleca się dzieciom i dorosłym z grupy ryzyka IChP, m.in. z pierwotnymi i wtórnymi niedoborami odporności. W badaniu przeprowadzonym w Australii oceniono immunogenność i bezpieczeństwo pojedynczej dawki PCV-13 u dzieci w wieku 1–18 lat leczonych z powodu choroby rozrostowej układu krwiotwórczego i guzów litych (46 dzieci) oraz po zakończeniu takiego leczenia (36 dzieci).64 Najczęściej obserwowano reakcje miejscowe o łagodnym przebiegu, które ustępowały w ciągu 48 godzin. Odnotowano 3 ciężkie zdarzenia niepożądane. U 2 dzieci pozostających jeszcze w trakcie chemioterapii wystąpiła gorączka >38,5°C, co wymagało przyjęcia do szpitala i zastosowania empirycznej antybiotykoterapii drogą dożylną (w ogólnej populacji gorączka >38,5°C nie jest kwalifikowana jako ciężkie zdarzenie niepożądane, natomiast u dzieci w trakcie leczenia onkologicznego każdy epizod gorączki jest traktowany jako potencjalne zakażenie inwazyjne i zazwyczaj wiąże się z koniecznością hospitalizacji oraz antybiotykoterapii). Po wykluczeniu posocznicy dzieci wypisano do domu. Jedno dziecko 25 dni po szczepieniu zachorowało na IChP wywołaną typem serologicznym pneumokoka nieuwzględnionym w szczepionce. W innym badaniu australijskim pojedynczą dawkę PCV-13 podano dorosłym biorcom przeszczepu nerki.65 Szczepionka była dobrze tolerowana, u 1 pacjenta w ciągu pierwszej doby po szczepieniu wystąpił ból stawów, który utrzymywał się przez 48 godzin. Nie odnotowano żadnego przypadku odrzucenia nerki potwierdzonego badaniem biopsyjnym w ciągu 12 miesięcy po szczepieniu.
W badaniu przeprowadzonym w Finlandii (analiza ekologiczna) po wprowadzeniu powszechnych szczepień skoniugowaną szczepionką 10-walentną (PCV-10) nie zaobserwowano większej zapadalności na drgawki gorączkowe, zaburzenia oddychania (kod R06.8 wg ICD-10), ostre zapalenie oskrzeli, astmę oskrzelową i chorobę Kawasakiego.67 W badaniu tym dzieci objęte programem szczepień przeciwko pneumokokom (urodzone w latach 2010–2014) porównano z dziećmi urodzonymi w latach 2004–2008, przed wprowadzeniem szczepień PCV-10. W populacji uprawnionej do szczepień PCV-10 stwierdzono częstsze występowanie pokrzywki – ryzyko względne (RR) wyrażone jako iloraz współczynników zapadalności wyniosło 1,54 (95% CI: 1,42–1,67). Częstsze rozpoznawanie pokrzywki po wprowadzeniu szczepień stwierdzono również w starszych grupach wiekowych, których nie objęto programem szczepień. W wieloośrodkowym badaniu z 6-letnim okresem obserwacji przeprowadzonym w Korei Południowej odnotowano 489 zdarzeń niepożądanych u 274 dzieci zaszczepionych PCV-10 (badaniem objęto łącznie 646 dzieci).68 Większość (97,8%) zdarzeń zaklasyfikowano jako niezwiązane przyczynowo ze szczepieniem (najczęściej było to zapalenie infekcyjne górnych lub dolnych dróg oddechowych). 86% zdarzeń uznano za łagodne. Stwierdzono tylko 3 ciężkie zdarzenia, które jednak nie miały związku przyczynowego ze szczepieniem (zapalenie płuc, rumień wielopostaciowy i zakażenie układu moczowego). W Polsce w 2016 roku po szczepieniu PCV-13 zarejestrowano 56 miejscowych NOP i 83 reakcje ogólne – w większości przypadków (44) była to gorączka, a poza tym m.in. reakcje alergiczne (18), drgawki gorączkowe lub bez gorączki (3), nieukojony płacz (14) oraz epizod hipotoniczno-hiporeaktywny (1). Po podaniu PCV-10 zgłoszono 17 przypadków reakcji miejscowej i 17 przypadków reakcji ogólnej. Wśród objawów ogólnoustrojowych, podobnie jak po PCV-13, dominowała gorączka (10); poza tym odnotowano pojedyncze przypadki drgawek, reakcji alergicznej, nieukojonego płaczu i epizodu hipotoniczno-hiporeaktywnego. Według danych Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny w 2016 roku w Polsce przeciwko pneumokokom zaszczepiono 240 472 osoby we wszystkich grupach wiekowych (łącznie z osobami zaszczepionymi szczepionką polisacharydową).69
| Tabela 3. Zdarzenia i reakcje niepożądane po szczepieniu PCV-10 | |
|---|---|
| odczyny miejscowe | |
| ból | 30–90/100a |
| obrzęk | 35–55/100 |
| zaczerwienienie | 35/100 |
| objawy ogólne | |
| gorączka ≥38°C | 25–77/100 |
| gorączka >39°C | <5/100 |
| drażliwość | 60–80/100 |
| senność | 50/100 |
| słabsze łaknienie | 25–65/100 |
| wymioty | 8–15/100 |
| a Większą częstość obserwowano w przypadku równoczesnego podania innych rutynowo
stosowanych szczepionek.
PCV-10 – 10-walentna skoniugowana szczepionka przeciwko pneumokokom |
|
| Tabela 4. Zdarzenia i reakcje niepożądane po szczepieniu PCV-13 u dzieci | |
|---|---|
| odczyny miejscowe ogółem | ok. 50/100 |
| ból | ok. 50/100 |
| obrzęk | 25–33/100 |
| zaczerwienienie | 26/100 |
| objawy ogólne | |
| gorączka ≥38°C | 16–35/100 |
| gorączka >39°C | 1–5/100 |
| drażliwość | 50–80/100 |
| senność | 35–55/100 |
| słabsze łaknienie | ok. 30/100 |
| PCV-13 – 13-walentna skoniugowana szczepionka przeciwko pneumokokom | |
| Tabela 5. Zdarzenia i reakcje niepożądane po szczepieniu PCV-13 u dorosłycha | |
|---|---|
| odczyny miejscowe ogółem | 38/100 | ból w miejscu wkłucia | 36/100 |
| obrzęk w miejscu wkłucia | 7/100 |
| zaczerwienienie w miejscu wkłucia | 5/100 |
| objawy ogólne | |
| gorączka ≥38°C | 3/100 |
| gorączka >39°C | do 1/100 |
| uczucie zmęczenia | <20/100 |
| ból stawów | 7/100 |
| ból mięśni | 18/100 |
| ból głowy | 16/100 |
| a Na podstawie 58. pozycji piśmiennictwa. Oceniono w grupie wiekowej ≥65 lat. PCV-13 – 13-walentna skoniugowana szczepionka przeciwko pneumokokom | |
Podsumowanie
Objawy niepożądane po szczepieniu przeciwko pneumokokom to na ogół reakcje miejscowe lub ogólne o łagodnym przebiegu, które obserwuje się również po podaniu innych, rutynowo stosowanych szczepionek. Większość z tych reakcji ustępuje samoistnie w ciągu kilku dni. Wprawdzie IChP występuje stosunkowo rzadko, jednak ma ciężki przebieg. Często występujące pneumokokowe zapalenie płuc nierzadko wymaga leczenia szpitalnego. Porównanie ryzyka zgonu i trwałych powikłań u chorych na IChP z ryzykiem NOP wskazuje na przewagę korzyści ze szczepienia.
Piśmiennictwo:
1. Pneumococcal disease. [W:] Hamborsky J., Kroger A., Wolfe S. (red.): Centers for Disease Control and Prevention. Epidemiology and prevention of vaccine-preventable diseases. Wyd. 13. Washington D. C. Public Health Foundation, 20152. ECDC. Disease factsheet about pneumococcal disease. www.ecdc.europa.eu/en/pneumococcal- disease/facts
3. American Academy of Pediatrics: Pneumococcal infections. [W:] Kimberlin D.W., Brady M.T., Jackson M.A.; Long S.S. (red.): Red Book: 2015 Report of the Committee on Infectious Diseases. Wyd. 30. Elk Grove Village, IL, 2015
4. Klugman P.K., Dagan R., Malley R. i wsp.: Pneumococcal Conjugate Vaccine and pneumococcal Common protein Vaccine. [W:] Plotkin S.A., Orenstein W.A., Offit P.A. (red.): Vaccines. Wyd. 7. Elsevier, 2018
5. Active Bacterial Core Surveillance (ABCs): Emerging Infections Program Network. ABCs Report: Streptococcus pneumoniae, 2016. www.cdc.gov/abcs/reports-findings/survreports/ spneu16.html
6. ECDC. Surveillance Report. Annual Epidemiological Report for 2016 Invasive pneumococcal disease. www.ecdc.europa.eu/en/publications-data/invasive-pneumococcal-disease- annual-epidemiological-report-2016
7. NIZP-PZH. Zachorowania na wybrane choroby zakaźne w Polsce od 1 stycznia do 31 grudnia 2017 r. wwwold.pzh.gov.pl/oldpage/epimeld/2017/INF_17_12B.pdf
8. KOROUN. Inwazyjna choroba pneumokokowa w Polsce w 2017 roku. www.koroun.edu. pl/dane-epidemiologiczne
9. Kuś J. Zapalenia płuc wywołane przez drobnoustroje. [W:] Gajewski P. (red.): Interna Szczeklika. Medycyna Praktyczna, Kraków 2018
10. Sierra A., Lopez P., Zapata M. i wsp.: Non-typeable Haemophilus influenzae typ b and Streptococcus pneumoniae as primary causes of acute otitis media in Colombian children. BMC Infect. Dis., 2011; 11: 4. doi: 10.1186/1471-2334-11-4
11. Bergenfelz C., Hakansson A.P.:Streptococcus pneumoniae otitis media pathogenesis and how it informs our understanding of vaccine strategies. Curr. Otorhinolaryngol. Rep., 2017; 5: 115–124
12. Tregnaghi M.W., Sáez-Llorens X., López P. i wsp.: Efficacy of pneumococcal nontypable Haemophilus influenzae protein D conjugate vaccine (PHiD-CV) in young latin american children: a duble-blind randomized controlled trial. PLOS Medicine, 2014; 11 (6): e1 001657–e1 001657
13. Kvaerner K.J., Austeng M.E., Abdelnoor M.: Hospitalization for acute otitis media as a useful marker for disease severity. Pediatr. Infect. Dis. J., 2013; 32: 946–649
14. Uptodate. Klein O.J., Pelton S.: Acute otitis media in children: Epidemiology, microbiology, clinical manifestations, and complications. www.uptodate.com
15. Palmu A.A., Herva E., Savolainen H. i wsp.: Association of clinical signs and symptoms with bacterial findings in acute otitis media. Clin. Infect. Dis., 2004; 38: 234–242
16. Liese G. J. Silfverdal S.A., Giaquinto C. i wsp.: Incidence and clinical presentation of acute otitis media in children aged <6 years in European medical Practice. Epidemiol. Infect., 2014; 142: 1778–1788
17. Maranhao A., Andrade J., Godofredo V.: Epidemiology of intratemporal complications of otitis media. Int. Arch. Otorhinolaryngol., 2014; 18: 178–183
18. Waseem M.: Otitis Media. www.emedicine.medscape.com/article/994656-overview#a6
19. Chesney J., Black A., Choo D.: What is the best practice for acute mastoiditis in children? Laryngoscope, 2014; 124 (5): 1057–1058
20. Lavin J.M., Rusher T., Shah R.K.: Complications of pediatric otitis media. Otolaryngol. Head Neck Surg., 2016; 154: 366–370
21. Monasta L., Ronfani L., Marchetti F. i wsp.: Burden of disease caused by otitis media: systematic review and global estimates. PLoS One, 2012; 7:e36226. doi: 10.1371/journal. pone.0036226
22. Backhaus E., Berg S., Andersson R. i wsp.: Epidemiology of invasive pneumococcal infections: manifestations, incidence and case fatality rate correlated to age, gender and risk factors. BMC Infect. Dis., 2016; 16: 367
23. Lynch A.M., Kapila R.: Overwhelming postsplenectomy infection. Infect. Dis. Clin. North Am., 1996; 10: 693–707
24. Uptodate. Sexton D.J.: Invasive pneumococcal (Streptococcus pneumoniae) infections and bacteremia. www.uptodate.com
25. Morrill H.J., Caffrey A.R., Noh E. i wsp.: Epidemiology of pneumococcal disease in a national cohort of older adults. Infect. Dis. Ther., 2014; 3: 19–33
26. Drijkoningen J.J., Rohde G.G.: Pneumococcal infection in adults: burden of disease. Clin. Microbiol. Infect., 2014; 20 (supl. 5): 45–51
27. Chavanet P.: Pneumococcus infections: is the burden still as heavy? Med. Mal. Infect., 2012; 42: 149–153
28. Askim A., Mehl A., Paulsen J. i wsp.: Epidemiology and outcome of sepsis in adult patients with Streptococcus pneumoniae infection in a Norwegian county 1993–2011: an observational study. BMC Infect. Dis., 2016; 16: 223
29. Wubbel L., Muniz L., Ahmed A. i wsp.: Etiology and treatment of community-acquired pneumonia in ambulatory children. Pediatr. Infect. Dis. J., 1999; 18: 98
30. Welte T., Torres A., Nathwani D.: Clinical and economic burden of community-acquired pneumonia among adults in Europe. Thorax, 2012; 67: 71–79
31. Uptodate. Marrie J.T., Tuomanen I.E.: Pneumococcal pneumonia in adults. www.uptodate. com
32. Tan T.Q., Mason E.O. Jr, Barson W.J. i wsp.: Clinical characteristics and outcome of children with pneumonia attributable to penicillin-susceptible and penicillin-nonsusceptible Streptococcus pneumoniae. Pediatrics, 1998; 102: 1369
33. Uptodate. Tuomanen I.E., Kaplan L.S.: Pneumococcal pneumonia in children. www. uptodate.com
34. Cillóniz C., Ewig S., Polverino E. i wsp.: Community-acquired pneumonia in outpatients: aetiology and outcomes. Eur. Respir. J., 2012; 40: 931–938
35. Tan T.Q., Mason E.O. Jr, Wald E.R. i wsp.: Clinical characteristics of children with complicated pneumonia caused by Streptococcus pneumoniae. Pediatrics, 2002; 110: 1
36. Wexler I.D., Knoll S., Picard E. i wsp.: Clinical characteristics and outcome of complicated pneumococcal pneumonia in a pediatric population. Pediatr. Pulmonol., 2006; 41: 726
37. Resti M., Moriondo M., Cortimiglia M. i wsp.: Community-acquired bacteremic pneumococcal pneumonia in children: diagnosis and serotyping by real-time polymerase chain reaction using blood samples. Clin. Infect. Dis., 2010; 51 (9): 1042–1049
38. Cillóniz C., Ewig S., Polverino E., Munoz-Almagro C.: Pulmonary complications of pneumococcal community-acquired pneumonia: incidence, predictors, and outcomes. Clin. Microbiol. Infect., 2012; 18: 1134–1142
39. Mongardon N., Max A., Bouglé A. i wsp.: Epidemiology and outcome of severe pneumococcal pneumonia admitted to intensive care unit: a multicenter study. Crit. Care, 2012; 16: R155
40. O’Brien K.L., Wolfson L.J., Watt J.P. i wsp.: Burden of disease caused by Streptococcus pneumoniae in children younger than 5 years: global estimates. Lancet, 2009; 374: 893–902
41. Klein J.O., Feigin R.D., McCracken G.H. Jr: Report of the task force on diagnosis and management of meningitis. Pediatrics, 1986; 78: 959
42. Feigin R.D., McCracken G.H. Jr, Klein J.O.: Diagnosis and management of meningitis. Pediatr. Infect. Dis. J., 1992; 11: 785
43. Arditi M., Mason E.O. Jr, Bradley J.S. i wsp.: Three-year multicenter surveillance of pneumococcal meningitis in children: clinical characteristics, and outcome related to penicillin susceptibility and dexamethasone use. Pediatrics, 1998; 102: 1087
44. Hsu H.E., Shutt K.A., Moore M.R. i wsp.: Effect of pneumococcal conjugate vaccine on pneumococcal meningitis. N. Engl. J. Med., 2009; 360: 244
45. Thigpen M.C., Whitney C.G., Messonnier N.E. i wsp.: Bacterial meningitis in the United States, 1998–2007. N. Engl. J. Med., 2011; 364: 2016
46. Casado-Flores J., Aristegui J., de Liria C.R. i wsp.: Clinical data and factors associated with poor outcome in pneumococcal meningitis. Eur. J. Pediatr., 2006; 165: 285
47. Uptodate. Tuomanen I.E.: Pneumococcal meningitis in children. www.uptodate.com
48. King B.A., Richmond P.: Pneumococcal meningitis: clinical course and resource use in Western Australian children. J. Paediatr. Child Health, 2004; 40: 606–610
49. Weisfelt M., van de Beek D., Spanjaard L. i wsp.: Clinical features, complications, and outcome in adults with pneumococcal meningitis: a prospective case series. Lancet Neurol., 2006; 5 (2): 123–129
50. Stockmann C., Ampofo K., Byington C.L. i wsp.: Pneumococcal meningitis in children: epidemiology, serotypes, and outcomes from 1997–2010 in Utah. Pediatrics, 2013; 132: 421–428
51. Baraboutis I., Skoutelis A.: Streptococcus pneumoniae septic arthritis in adults. Clin. Microbiol. Infect., 2004; 10 (12): 1037–1039
52. Stryczyńska-Kazubska J., Wysocki J., Mrukowicz J. i wsp.: Skuteczność szczepienia dzieci przeciwko pneumokokom. Med. Prakt. Szczepienia, 2018; 4: 69–78
53. Pneumococcal Conjugate (PCV13) VIS. https://www.cdc.gov/vaccines/hcp/vis/vis-statements/ pcv13.html
54. Pneumococcal disease. www.cdc.gov/vaccines/pubs/pinkbook/pneumo.html
55. Ruiz-Aragón J., Márquez Peláez S., Molina-Linde J.M. i wsp.: Safety and immunogenicity of 13-valent pneumococcal conjugate vaccine in infants: a meta-analysis. Vaccine, 2013; 31: 5349–5358
56. Bryant K.A., Block S.L., Baker S.A. i wsp.: Safety and immunogenicity of a 13-valent pneumococcal conjugate vaccine. Pediatrics, 2010; 125: 866–875
57. Palmu A.A., Jokinen J., Borys D. i wsp.: Effectiveness of the ten-valent pneumococcal Haemophilus influenzae protein D conjugate vaccine (PHiD-CV10) against invasive pneumococcal disease: a cluster randomised trial. Lancet, 2013; 381: 214–222
58. Bonten M.J., Huijts S.M., Bolkenbaas M. i wsp.: Polysaccharide conjugate vaccine against pneumococcal pneumonia in adults. N. Engl. J. Med., 2015; 372: 1114–1125
59. Ruiz-Palacios G.M., Guerrero M.L., Hernández-Delgado L. i wsp.: Immunogenicity, reactogenicity and safety of the 10-valent pneumococcal nontypeable Haemophilus influenzae protein D conjugate vaccine (PHiD-CV) in Mexican infants. Hum. Vaccin., 2011; 7: 1137–1145
60. Chevallier B., Vesikari T., Brzostek J. i wsp.: Safety and reactogenicity of the 10-valent pneumococcal non-typeable Haemophilus influenzae protein D conjugate vaccine (PHiD-CV) when coadministered with routine childhood vaccines. Pediatr. Infect. Dis. J., 2009; 28 (supl. 4): S109–118
61. Bermal N., Szenborn L., Edison A. i wsp.: Safety and immunogenicity of a booster dose of the 10-valent pneumococcal nontypeable Haemophilus influenzae protein d conjugate vaccine coadministered with DTPw-HBV/Hib and poliovirus vaccines. Pediatr. Infect. Dis. J., 2011; 30: 69–72. Pediatr. Infect. Dis. J., 2009; 28 (supl. 4): S109–118
62. Tseng H.F., Sy L.S., Liu I.L. i wsp.: Postlicensure surveillance for pre-specified adverse events following the 13-valent pneumococcal conjugate vaccine in children. Vaccine, 2013; 31: 2578–2583
63. Tseng H.F., Sy L.S., Qian L. i wsp.: Pneumococcal conjugate vaccine safety in elderly adults. Open Forum Infect. Dis., 2018; 5 (6): ofy100
64. Hung T.Y., Kotecha R.S., Blyth CC. i wsp.: Immunogenicity and safety of single-dose, 13-valent pneumococcal conjugate vaccine in pediatric and adolescent oncology patients. Cancer, 2017; 123: 4215–4223
65. Dendle C., Stuart R.L., Polkinghorne K.R. i wsp.: Seroresponses and safety of 13-valent pneumococcal conjugate vaccination in kidney transplant recipients. Transpl. Infect. Dis., 2018; 20: e12866
66. Littlejohn E.S., Clothier H.J., Perrett K.P. i wsp.: Surveillance of adverse events following the introduction of 13-valent pneumococcal conjugate vaccine in infants, and comparison with adverse events following 7-valent pneumococcal conjugate vaccine, in Victoria, Australia. Hum. Vaccin. Immunother., 2015; 11: 1828–1835
67. Artama M., Rinta-Kokko H., Nohynek H. i wsp.: Register-based ecologic evaluation of safety signals related to pneumococcal conjugate vaccine in children. Curr. Drug Saf., 2018; 13: 107–112
68. Lee S.M., Lee J.H., Song E.S. i wsp.: A 6-year safety surveillance of 10-valent pneumococcal non-typeable Haemophilus influenzae protein D conjugate vaccine (PHiD-CV) in South Korea. Hum. Vaccin. Immunother., 2018. doi: 10.1080/21645515.2018.1502525
69. Szczepienia ochronne w Polsce w 2016 roku. wwwold.pzh.gov.pl/oldpage/epimeld/2016/ Sz_2016.pdf
70. Whitney C.G., Goldblatt D., O’Brien K.L.: Dosing schedules for pneumococcal conjugate vaccine: considerations for policy makers. Pediatr. Infect. Dis. J., 2014; 33 Supl. 2: 172–181