Zobacz również: Ogólne wytyczne dotyczące szczepień ochronnych – cz. 1. Zalecenia ACIP
Ogólne wytyczne dotyczące szczepień ochronnych – cz. 2. Zalecenia ACIP
Ogólne wytyczne dotyczące szczepień ochronnych – cz. 3. Zalecenia ACIP
Opracowali: lek. Iwona Rywczak, dr med. Piotr Sawiec, dr med. Jacek Mrukowicz
Skróty: ACIP – amerykański Komitet Doradczy ds. Szczepień Ochronnych, ChPL – Charakterystyka Produktu Leczniczego, DT – adsorbowana szczepionka błoniczo-tężcowa przeznaczona dla dzieci młodszych, dTpa – szczepionka zawierająca toksoid tężcowy, zmniejszoną dawkę toksoidu błoniczego i bezkomórkowe komponenty krztuśca przeznaczona dla dzieci starszych, młodzieży i dorosłych, FDA – amerykański Urząd ds. Żywności i Lekow, HepB – szczepionka przeciwko wirusowemu zapaleniu wątroby typu B, IPV – inaktywowana szczepionka przeciwko poliomyelitis, MMR – skojarzona szczepionka przeciwko odrze, śwince i różyczce, NOP – niepożądany odczyn poszczepienny, PPSV – polisacharydowa szczepionka przeciwko pneumokokom, PSO – program szczepień ochronnych, Td – adsorbowana szczepionka tężcowo-błonicza zawierająca zmniejszoną dawkę toksoidu błoniczego przeznaczona dla młodzieży i dorosłych, WZW – wirusowe zapalenie wątroby
Technika szczepienia zapewniająca jałowość i zapobieganie przypadkowym zakażeniom związanym z zabiegiem
- Po każdym kontakcie z pacjentem należy umyć ręce mydłem z wodą lub przetrzeć je odkażającym gazikiem nasączonym alkoholem (niezawierającym wody). Wstrzykując szczepionkę, nie trzeba zakładać rękawiczek, chyba że osoba wykonująca zabieg może być narażona na kontakt z potencjalnie zakaźnymi płynami ustrojowymi lub ma rany na dłoniach.
Jeżeli używa się rękawiczek, należy je zmieniać pomiędzy szczepieniem kolejnych pacjentów.
- Do szczepienia należy używać wyłącznie jałowych igieł jednorazowego użytku, a każde wstrzyknięcie trzeba wykonywać nową igłą i strzykawką.
Tą samą igłą można natomiast nabrać szczepionkę z fiolki i podać ją pacjentowi, pod warunkiem że nie doszło do uszkodzenia lub zanieczyszczenia igły.
- Nie należy mieszać różnych szczepionek w jednej strzykawce, chyba że produkt został zarejestrowany do takiego podania. Nie należy również przenosić szczepionek z jednej strzykawki do innej.
- Wszystkie igły oraz strzykawki należy wyrzucać natychmiast po użyciu do specjalnie oznakowanych pojemników zabezpieczonych przed przekłuciem, które powinny się znajdować w pomieszczeniu, gdzie są wykonywane szczepienia.
Przed wyrzuceniem igieł nie należy ponownie wkładać do osłonek, gdyż grozi to ukłuciem się igłą lub jej omyłkowym ponownym użyciem.
- Jeżeli fiolka zawiera kilka dawek gotowej szczepionki w postaci płynnej, jej niewykorzystaną część zwykle można używać do momentu upływu daty ważności wydrukowanej na fiolce lub opakowaniu.
Preparat taki należy przechowywać w odpowiednich warunkach i nie może on zawierać widocznych zanieczyszczeń. Zawsze należy się jednak zapoznać z zaleceniami producenta, gdyż mogą się one różnić od informacji zawartych w niniejszym dokumencie.
- Jeżeli fiolka zawiera kilka dawek szczepionki w postaci liofilizatu, jej zawartość należy wykorzystać po rozpuszczeniu w czasie określonym przez producenta.
- Fiolki jednodawkowe oraz strzykawki napełnione fabrycznie są przeznaczone do podania jednej dawki szczepionki.
Należy je wyrzucić po opróżnieniu, a także po rozpuszczeniu szczepionki i jej niewykorzystaniu w czasie określonym przez producenta (rozpuszczoną szczepionkę zwykle należy wykorzystać w ciągu tego samego dnia).
- Szczepionkę należy nabierać do strzykawki tuż przed wykonaniem szczepienia.
Nie należy wcześniej napełniać strzykawek ze względu na ryzyko popełnienia błędu. Większość szczepionek wygląda podobnie po napełnieniu strzykawki, dlatego łatwo można się pomylić i podać nieodpowiedni preparat. Aby uniknąć takich sytuacji, wcześniej napełnioną strzykawkę należy dokładnie opisać, podając informację o rodzaju szczepionki, numerze partii oraz dacie napełnienia strzykawki, a szczepienie wykonać jak najszybciej.
Oprócz możliwości pomyłki, wcześniejsze napełnianie strzykawek szczepionkami wzbudza obawy odnośnie do ich przechowywania (FDA nie dopuszcza takiego postępowania).
Wcześniejsze napełnienie kilku strzykawek można rozważyć w przypadku kampanii masowych szczepień tą samą szczepionką (np. przeciwko grypie). Napełnione strzykawki, które nie zostaną wykorzystane, należy wyrzucić po zakończeniu danego cyklu szczepień. Podobnie należy postąpić w przypadku niewykorzystanych strzykawek napełnionych fabrycznie, jeżeli zestaw został odbezpieczony (np. zdjęto osłonkę igły lub dołączono igłę do strzykawki).
- Jeżeli ze szczepionką obchodzono się niewłaściwie lub też przechowywano ją w nieodpowiedniej temperaturze, nie należy jej podawać pacjentom.
Niewłaściwe obchodzenie się ze szczepionką może sprawić, że stanie się ona bezużyteczna (np. wytrąci się osad) lub zmniejszy się jej skuteczność ochronna w wyniku wytworzenia niedostatecznej odpowiedzi immunologicznej. Zgodnie z ogólną zasadą, szczepienie wykonane szczepionką przechowywaną w nieodpowiedniej temperaturze należy powtórzyć. W przypadku podejrzenia co do niewłaściwego przechowywania szczepionki osoby odpowiedzialne za wykonywanie szczepień powinny się skontaktować z producentem.
Szczepionki podawane doustnie
Doustnie podaje się szczepionkę przeciwko rotawirusom, zarejestrowaną u niemowląt. Dostępne są dwie szczepionki rożnych producentów o odmiennych aplikatorach. Powtarzanie szczepienia nie jest konieczne, jeżeli dziecko wypluje lub zwymiotuje podaną dawkę (zgodnie z ChPL obu szczepionek dawkę można powtórzyć w trakcie tej samej wizyty, brakuje jednak jednoznacznych danych wskazujących na mniejszą skuteczność kliniczną szczepionki u dzieci, które otrzymały niepełną dawkę – przyp. red.).
Optymalna anatomiczna okolica ciała i droga wstrzyknięcia szczepionki
- Prawie wszystkie szczepionki w postaci do wstrzyknięć są przeznaczone do podawania domięśniowego lub podskórnego.
Wyjątkiem od tej reguły jest szczepionka przeciwko gruźlicy (Bacillus Calmette i Guérin – BCG), którą należy wstrzykiwać śródskórnie (dostępne są również inaktywowane szczepionki przeciwko grypie do podawania śródskórnego – przyp. red.). Drogę podania każdego preparatu immunobiologicznego określa jego producent (tab. 1.). Postępowanie niezgodne z zaleceniami producenta może zmniejszyć skuteczność szczepionki lub zwiększyć odsetek miejscowych niepożądanych odczynów poszczepiennych (NOP).
Sposób podania danej szczepionki zależy między innymi od obecności adiuwantów w jej składzie. Adiuwant nie jest antygenem, ale zwiększa odpowiedź immunologiczną na dany antygen. Szczepionki inaktywowane zawierające adiuwanty należy wstrzykiwać domięśniowo, ponieważ podanie podskórne lub śródskórne może wywołać miejscowe podrażnienie, stwardnienie i przebarwienie skory, zapalenie oraz powstanie ziarniniaka.
Tabela 1. Dawki i sposób podania wybranych szczepioneka
| Rodzaj szczepienia | Nazwa handlowa | Dawka | Droga podania |
| DTPw | DTP – szczepionka błoniczo-tężcowo-krztuścowa adsorbowana | 0,5 ml | s.c. |
| DTPa | Infanrix-DTPa, Tripacel | 0,5 ml | i.m. |
| DT | DT – szczepionka błoniczo-tężcowa adsorbowana | 0,5 ml | głęboko s.c. lub i.m. |
| Td | Td – szczepionka tężcowo-błonicza adsorbowana | 0,5 ml | głęboko s.c. |
| Td-pur; Clodivac | 0,5 ml | i.m. lub s.c. | |
| T | T – szczepionka tężcowa adsorbowana, TT – szczepionka tężcowa adsorbowana, Tetana | 0,5 ml | głęboko s.c. |
| dTpa | Boostrix, Adacel | 0,5 ml | głęboko i.m. |
| dTpa-IPV | Boostrix Polio | 0,5 ml | głęboko i.m. |
| DTPa-IPV-Hib | Infanrix-IPV+Hib, Pentaxim | 0,5 ml | głęboko i.m. |
| DTPa-IPV-HepB-Hib | Infanrix Hexa | 0,5 ml | głęboko i.m. |
| Hib | Act-Hib | 0,5 ml | i.m., s.c. |
| Hiberix | 0,5 ml | i.m. (w zaburzeniach krzepnięcia s.c.) | |
| PedvaxHIB | 0,5 ml | i.m. | |
| HepA | Havrix | ≤18. rż.: 0,5 ml; ≥19. rż.: 1,0 ml | i.m. (w zaburzeniach krzepnięcia s.c.) |
| Vaqta | ≤17. rż.: 0,5 ml; ≥18. rż.: 1,0 ml | i.m. (w zaburzeniach krzepnięcia s.c.) | |
| Avaxim 160U | ≥16. rż.: 0,5 ml | i.m. (w zaburzeniach krzepnięcia s.c.) | |
| HepB | Engerix, HbvaxPro, Hepavax-Gene TF | ≤15. rż.: 0,5 ml; ≥16. rż.: 1,0 ml | i.m. (w zaburzeniach krzepnięcia s.c.) |
| Euvax B | ≤15. rż.: 0,5 ml; ≥16. rż.: 1,0 ml | i.m. | |
| HepA/HepB | Twinrix Adult | ≥16. rż.: 1,0 ml | i.m. (w zaburzeniach krzepnięcia s.c.) |
| TIV | Influvac, Vaxigrip | 6–35 mies.: 0,25 ml, ≥3 lat: 0,5 ml | i.m. lub głęboko s.c. |
| IDflu | 0,1 ml | śródskórnie | |
| MMR | M-M-RvaxPro, Priorix | 0,5 ml | s.c. lub i.m. |
| MMRV | Priorix-Tetra | 0,5 ml | s.c. |
| MCV-C | Meningitec, NeisVacC | 0,5 ml | i.m. |
| MCV-4 | Menveo, Nimenrix | 0,5 ml | i.m. |
| MPSV | polisacharydowa szczepionka meningokokowa A + C | 0,5 ml (>18. mż.) | s.c. lub i.m. |
| PCV | Prevenar13, Synflorix | 0,5 ml | i.m. |
| PPSV | Pneumo23, Pneumovax23 | 0,5 ml | i.m. lub s.c. |
| HPV | Cervarix, Silgard | 0,5 ml | i.m. |
| IPV | Imovax Polio | 0,5 ml | i.m. lub s.c. |
| RV | Rotarix | 1,5 ml | p.o. |
| RotaTeq | 2 ml | p.o. | |
| Var | Varilrix | 0,5 ml | s.c. |
| a opracowanie redakcyjne na podstawie oryginału, uwzględniające preparaty i drogi podania zarejestrowane w Polsce DTPa – szczepionka przeciwko błonicy, tężcowi i krztuścowi (bezkomórkowa), dTpa – szczepionka zawierająca toksoid tężcowy, zmniejszoną dawkę toksoidu błoniczego i bezkomórkowe komponenty krztuśca (dla młodzieży i dorosłych), DTPw – szczepionka błoniczo-tężcowo-krztuścowa adsorbowana (całokomórkowa), DT – szczepionka błoniczo-tężcowa adsorbowana stosowana u dzieci, HepA – szczepionka przeciwko wirusowemu zapaleniu wątroby typu A, HepB – szczepionka przeciwko wirusowemu zapaleniu wątroby typu B, Hib – Haemophilus influenzae typu b, HPV – ludzki wirus brodawczaka, IPV – inaktywowana szczepionka przeciwko poliomyelitis, i.m. – domięśniowo, i.v. – dożylnie, MCV-4 – skoniugowana szczepionka przeciwko Neisseria meningitidis grupy A, C, W135, Y, MCV-C – skoniugowana szczepionka przeciwko Neisseria meningitidis grupy C, MMR – szczepionka skojarzona przeciwko odrze, śwince i różyczce, MMRV – szczepionka skojarzona przeciwko odrze, śwince, różyczce i ospie wietrznej, MPSV – polisacharydowa szczepionka przeciwko meningokokom, PCV – skoniugowana szczepionka przeciwko pneumokokom, p.o. – doustnie, PPSV – polisacharydowa szczepionka przeciwko pneumokokom, RV – szczepionka rotawirusowa, s.c. – podskórnie, T – szczepionka tężcowa adsorbowana, Td – szczepionka tężcowo-błonicza adsorbowana stosowana u młodzieży i dorosłych (zawierająca zmniejszoną ilość toksoidu błoniczego), TIV – trójwalentna inaktywowana szczepionka przeciwko grypie, Var – szczepionka przeciwko ospie wietrznej | |||
Wstrzyknięcia domięśniowe i długość igły
- Okolicę anatomiczną ciała, w którą wykonuje się wstrzyknięcie, należy wybrać stosownie do wieku i masy ciała pacjenta oraz rodzaju szczepionki. Długość igły należy natomiast dobrać indywidualnie, w zależności od wieku (masy ciała szczepionego) oraz miejsca wstrzyknięcia (tab. 2.).
- Wstrzyknięcia domięśniowe należy wykonywać pod kątem 90° do powierzchni skóry.
Preparaty immunobiologiczne w postaci wstrzyknięć należy podawać w okolice anatomiczne, w których ryzyko uszkodzenia nerwów, naczyń lub innych ważnych struktur jest małe – przednio-boczną powierzchnię uda lub okolicę naramienną (w zależności od wieku). Podczas szczepienia domięśniowego w tych okolicach po wkłuciu igły nie jest konieczna próba aspiracji przed wstrzyknięciem, gdyż nie przebiegają w nich duże naczynia krwionośne. Osoby wykonujące szczepienia powinny znać anatomię topograficzną okolicy ciała, w którą wstrzykują szczepionkę. Podstawowe znaczenie dla bezpieczeństwa ma właściwa technika wstrzyknięcia.
Decyzję o wyborze długości igły oraz okolicy anatomicznej wstrzyknięcia (ryc. 1.–3.) należy podejmować dla każdego pacjenta indywidualnie, w zależności od:
- wielkości mięśnia,
- grubości tkanki podskórnej w miejscu wstrzyknięcia,
- objętości wstrzykiwanej substancji,
- techniki wykonania wstrzyknięcia,
- głębokości, na jaką należy wstrzyknąć szczepionkę.
Szczegółowe zalecenia dotyczące wyboru okolicy anatomicznej wstrzyknięcia domięśniowego i długości igły przedstawiono w tabeli 2.
W każdym przypadku wstrzyknięcia domięśniowego igła powinna być na tyle długa, aby dotarła do mięśni, a szczepionka nie przedostała się do tkanki podskórnej. Jednak nie może ona być zbyt długa, aby nie uszkodzić położonych głębiej nerwów, naczyń krwionośnych czy kości.
Stosowanie dłuższej igły wiąże się z mniejszym zaczerwienieniem lub obrzękiem (a także bólem – przyp. red.) niż stosowanie igły krótszej, ponieważ szczepionka jest deponowana w głębszej warstwie mięśni (p. Med. Prakt. Pediatr. 1/2001, s. 127–128; 1/2007, s. 99–101; 5/2007, s. 44–48 – przyp. red.).
- U niemowląt i dzieci nie należy wykonywać wstrzyknięć domięśniowych w okolicy pośladkowej.
Wstrzyknięcia domięśniowe w tej okolicy anatomicznej u niemowląt i starszych dzieci stwarzają ryzyko uszkodzenia nerwu kulszowego, które zostało dobrze udokumentowane jako powikłanie po wstrzykiwaniu antybiotyków (wiąże się także z ryzykiem zmniejszenia immunogenności szczepionki ze względu na grubą warstwę tkanki podskórnej – przyp. red.). Jeżeli jednak podanie szczepionki w mięsień pośladkowy jest konieczne, należy bardzo dokładnie wyznaczyć anatomiczne punkty orientacyjne – wstrzyknięcie należy wykonać do góry i bocznie od linii przebiegającej przez kolec biodrowy tylny górny i krętarz większy lub do brzuśca mięśnia pośladkowego, położonego w trójkącie ograniczonym przez: kolec biodrowy przedni górny, guzek grzebienia biodrowego oraz górny brzeg krętarza większego.
Tabela 2. Długość igły oraz okolice anatomiczne zalecane do podawania
szczepionek domięśniowoa
| Od urodzenia do 18. rż. | ||
| wiek | długość igły | miejsce wstrzyknięcia |
| noworodekb | 16 mmc | przednio-boczna powierzchnia uda |
| niemowlę 1–12 mies. | 25 mm | przednio-boczna powierzchnia uda |
| wiek poniemowlęcy (1–2 lat) | 25–32 mm | przednio-boczna powierzchnia udad |
| 16–25 mmc | mięsień naramienny | |
| dzieci i młodzież (3–18 lat) | 16c–25 mm | mięsień naramiennyd |
| 25–32 mm | przednio-boczna powierzchnia uda | |
| ≥19 lat | ||
| płeć, masa ciała | długość igły | miejsce wstrzyknięcia |
| mężczyźni i kobiety <60 kg | 25 mme | mięsień naramienny |
| mężczyźni i kobiety 60–70 kg | 25 mm | mięsień naramienny |
| kobiety 70–90 kg mężczyźni 70–118 kg |
25–38 mm | mięsień naramienny |
| kobiety >90 kg mężczyźni >118 kg |
38 mm | mięsień naramienny |
| a Zmodyfikowano na podstawie: Poland G.A., Borrud A., Jacobsen R.M., et al.: Determination of deltoid fat pad thickness: implications for needle length in adult immunization. JAMA, 1997; 277: 1709–1711 b dziecko w wieku od urodzenia do ukończenia 28. dnia życia c gdy skora mocno naciągnięta i tkanka podskórna niepofałdowana d miejsce zalecane e niektórzy eksperci zalecają igłę o długości 16 mm dla mężczyzn i kobiet o masie ciała <60 kg | ||
Wstrzyknięcia podskórne
- Wstrzyknięcia podskórne wykonuje się pod kątem 45° do powierzchni skory (ryc. 4.) igłą o długości 16 mm i średnicy 0,5–0,6 mm (23–25 G). U niemowląt w wieku <12 miesięcy wykonuje się je zazwyczaj w obrębie uda (ryc. 2.), a u pacjentów w wieku ≥12 miesięcy – w górno-zewnętrzną powierzchnię nad mięśniem trójgłowym ramienia (ryc. 5.).
Jeżeli istnieje taka konieczność, wstrzyknięcia podskórne u niemowląt można także wykonywać w górno-zewnętrzną okolicę nad mięśniem trójgłowym ramienia.
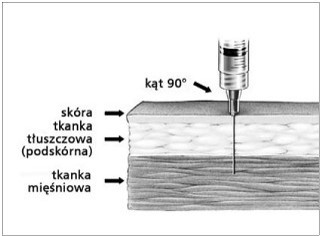
Rys. 1. Wstrzyknięcia domięśniowe należy wykonywać pod kątem 90° do powierzchni skóry igłą o odpowiedniej długości (tab. 2.).
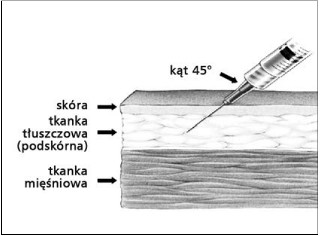
Rys. 4. Wstrzyknięcia podskórne należy wykonywać pod kątem 45° do powierzchni skóry igłą o długości 16 mm i średnicy 0,5–0,6 mm (23–25 G).
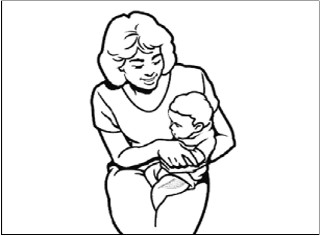
Rys. 2. Zalecaną okolicą anatomiczną do wykonywania szczepień domięśniowych u dzieci <3. roku życia jest przednio-boczna powierzchnia uda. Jest to również zalecana okolica do szczepień podskórnych u niemowląt (<12. mż.).
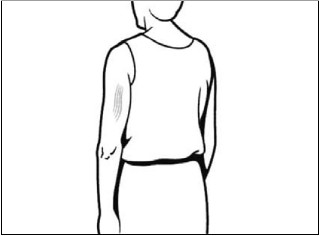
Rys. 5. U pacjentów w wieku ≥12 miesięcy zalecaną okolicą anatomiczną ciała do szczepień podskórnych jest górno-zewnętrzna powierzchnia nad mięśniem trójgłowym ramienia.
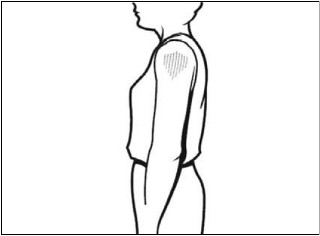
Rys. 3. Zalecaną okolicą anatomiczną ciała do wykonywania szczepień domięśniowych u dzieci ≥3. roku życia, młodzieży i dorosłych jest okolica nad mięśniem naramiennym.
Wykonywanie kilku szczepień podczas jednej wizyty
- Jeżeli podczas jednej wizyty wykonywanych jest kilka szczepień, każdą szczepionkę najlepiej podać w inną okolicę anatomiczną ciała.
W przypadku podawania niemowlętom i małym dzieciom podczas jednej wizyty więcej niż 2 szczepionek, należy wybrać okolicę udową (ze względu na dużą masę mięśniową). Miejsca wstrzyknięć powinny być od siebie na tyle oddalone (co najmniej o 25 mm), aby można było odróżnić źródła objawów i dolegliwości uznawanych za ewentualny miejscowy NOP.
Natomiast u starszych dzieci i dorosłych więcej niż jedną szczepionkę można podać w mięsień naramienny.
- Jeżeli podczas tej samej wizyty wykonuje się szczepienie i podaje preparat zawierający immunoglobuliny, należy je wstrzyknąć w różne okolice anatomiczne ciała.
Kombinacja taka może dotyczyć na przykład Td, dTpa oraz ludzkiej immunoglobuliny przeciwtężcowej, szczepionki HepB oraz immunoglobuliny przeciwko WZW typu B. Okolicę anatomiczną ciała, w którą wstrzyknięto każdy preparat, należy precyzyjnie odnotować w dokumentacji medycznej pacjenta.
- Podczas każdego szczepienia należy stosować metody zmniejszające dyskomfort oraz ból.
Stosowanie metod niefarmakologicznych i farmakologicznych może w dużym stopniu poprawić komfort szczepionego dziecka (szczegółowo opisano je w opracowaniu zaleceń Amerykańskiej Akademii Pediatrii opublikowanym w Med. Prakt. Pediatr. 5/2007, s. 44–48, p. także Med. Prakt. Pediatr. 5/2008, s. 92–95; Med. Prakt. Pediatr. Supl. Szczepienia 1/2010, s. 18–20; Med. Prakt. Pediatr. Supl. Szczepienia 2/2010, s. 14–16; Med. Prakt. Szczepienia 3/2012, s. 61–63 – przyp. red.).
- Nie zaleca się podawania leków przeciwgorączkowych przed szczepieniem lub w trakcie szczepienia.
Leki te można jednak zastosować w przypadku wystąpienia po szczepieniu gorączki lub reakcji miejscowych powodujących ból. W badaniach obejmujących dzieci, u których w przeszłości wystąpiły drgawki gorączkowe, nie wykazano skuteczności leków przeciwgorączkowych w zapobieganiu takim drgawkom.
Odstępstwa od standardów w wykonywaniu szczepień
- Szczepionkę zawsze należy podawać zgodnie z zaleceniami producenta.
Zalecenia dotyczące drogi i okolicy anatomicznej podania preparatu immunobiologicznego oraz jego dawki zostały opracowane na podstawie wyników badań klinicznych, doświadczenia klinicznego oraz rozważań teoretycznych. ACIP odradza wybieranie drogi i okolicy anatomicznej wstrzyknięcia, objętości oraz liczby dawek jakiejkolwiek szczepionki niezgodnych z zaleceniami producenta. W razie odstępstwa od tej zasady należy się zapoznać z zasadami postępowania obowiązującymi dla poszczególnych szczepionek.
- Jeżeli szczepionki HepB nie podano domięśniowo lub podano ją w mięsień inny niż naramienny, lub w przednio-boczną powierzchnię uda (dotyczy dorosłych), szczepienie należy traktować jako nieważne i wykonać je powtórnie.
Wybranie drogi i miejsca szczepienia niezgodnych z zaleceniami może skutkować wytworzeniem niedostatecznej ochrony poszczepiennej. U osób dorosłych (ale nie u niemowląt) immunogenność HepB jest znacznie mniejsza po jej wstrzyknięciu w okolicę pośladkową niż w przypadku jej podania w mięsień naramienny. Skutkiem śródskórnego podania HepB może być rzadsze występowanie serokonwersji i mniejsze ostateczne miano przeciwciał przeciwko antygenowi HBs niż po podaniu szczepionki w mięsień naramienny (choć wyniki metaanalizy badań obejmujących chorych z przewlekłą niewydolnością nerek wykazały, że szczepienie śródskórne zmniejsza ryzyko niewytworzenia ochronnego miana przeciwciał po pełnym cyklu szczepienia, w porównaniu z jej domięśniowym podaniem, jednak różnica ta znikała w ciągu 6–60 miesięcy po szczepieniu; p. Med. Prakt. Supl. Szczepienia, 2/2006, s. 30–32 – przyp. red.).
- Dawki szczepionki przeciwko wściekliźnie podane w mięsień pośladkowy należy uznać za nieważne, a szczepienie trzeba powtórzyć.
- Skoniugowane szczepionki przeciwko Neisseria meningitidis należy podawać domięśniowo, ale jeżeli szczepionkę wstrzyknięto podskórnie, powtarzanie szczepienia nie jest konieczne.
- Nie należy zmieniać zalecanej przez producenta drogi podawania i dawki inaktywowanej szczepionki przeciwko grypie.
Wykazano, że szczepionki przeciwko grypie wstrzyknięte śródskórnie w dawce mniejszej niż wynosi dawka standardowa zdrowym, dorosłym ochotnikom charakteryzują się dobrą immunogennością. Niemniej jednak u osób >60. roku życia ta immunogenność jest niewystarczająca.
- Jeżeli szczepionkę zalecaną do podania podskórnego wstrzyknięto domięśniowo, jej powtórne podanie nie jest konieczne.
Domięśniowe wstrzyknięcie szczepionki, którą zalecono podawać podskórnie, prawdopodobnie nie zaburzy odpowiedzi immunologicznej na szczepienie. Producenci zalecają podskórne podawanie „żywych” szczepionek (np. MMR, przeciwko ospie wietrznej oraz żółtej gorączce) oraz niektórych szczepionek „nieżywych” (np. polisacharydowej szczepionki przeciwko meningokokom [tab. 1.]). Producenci PPSV i IPV zalecają natomiast, aby podawać je podskórnie lub domięśniowo.
- Nie wolno zmniejszać zalecanej przez producenta dawki szczepionki ani jej zwiększać.
Podanie mniejszej dawki szczepionki (np. w wyniku jej rozdzielenia) może skutkować wytworzeniem niedostatecznej ochrony poszczepiennej. Nie popiera się ani nie zaleca dzielenia jednej szczepionki na kilka dawek i ich podawania podczas kilku kolejnych wizyt, ani też stosowania mniejszych dawek frakcjonowanych. Każde szczepienie wykonane dawką mniejszą niż standardowa należy uznać za nieważne, a osobę taką ponownie zaszczepić zgodnie z zaleceniami dla jej wieku, chyba że badania serologiczne wykażą ochronne stężenie swoistych przeciwciał po szczepieniu.
Podawanie dawek większych niż dawki zalecane może być niebezpieczne, ponieważ wiąże się z nadmiernym miejscowym lub ogólnoustrojowym stężeniem antygenów i innych składników szczepionki.
Programy szczepień ochronnych
- Należy wdrażać powszechne szczepienia poprzez rutynowe i intensywne programy szczepień ochronnych (PSO) w gabinetach lekarskich oraz w publicznych placówkach medycznych.
Dzięki programom szczepień możliwe jest istotne zmniejszenie zapadalności na choroby, którym można zapobiegać poprzez szczepienia, lub eliminacja niektórych z tych chorób. Chociaż główną populacją poddawaną szczepieniom są dzieci, należy pamiętać, że szczepienia zaleca się we wszystkich grupach wiekowych. Skutkiem zwiększenia odsetka zaszczepionej populacji może być dalsze zmniejszenie zapadalności na choroby, którym można zapobiegać poprzez szczepienia, oraz związanych z nimi obciążeń zdrowotnych i umieralności. Najważniejszą przeszkodą w zaszczepieniu dużego odsetka dorosłych jest brak wiedzy o zalecanych szczepieniach, zarówno wśród lekarzy, jak i pacjentów. Dodatkową barierą jest brak refundacji szczepień w tej grupie.
- Lekarze i inne osoby wykonujące szczepienia powinni przestrzegać standardów szczepień ochronnych u dzieci i młodzieży.
Zalecenie dotyczy realizacji szczepień zarówno w sektorze publicznym, jak i prywatnym. Standardy zawierają wskazówki dotyczące działań eliminujących przeszkody w realizacji szczepień. Należą do nich: eliminowanie niepotrzebnych warunków, które trzeba spełnić, aby otrzymać szczepionkę; wykorzystywanie każdej okazji do podania należnej szczepionki; poprawę procedur oceniających zapotrzebowanie na dane szczepienia; podnoszenie wiedzy na temat szczepień wśród rodziców i pracowników ochrony zdrowia oraz poprawę leczenia i zgłaszania NOP. Ponadto standardy zwracają uwagę na znaczenie systemów ponagleń i przypomnień oraz metod monitorowania odsetka zaszczepionej populacji, którą opiekuje się dana przychodnia lub gabinet.
Od 2005 roku zarejestrowano trzy szczepionki zalecane u młodzieży: MCV, HPV i dTpa. Zaleca się także uzupełnienie szczepień przeciwko ospie wietrzej zgodnie z dwudawkowym schematem oraz coroczne szczepienie przeciwko grypie sezonowej, jeśli nie występują przeciwwskazania.
- Lekarze oraz pozostali pracownicy ochrony zdrowia powinni podawać w trakcie jednej wizyty jak najwięcej szczepień zgodnie z zaleceniami PSO.
Każda wizyta u lekarza lub w placówce medycznej jest okazją do uzupełnienia brakujących szczepień.
- Oficjalne instytucje organizujące opiekę zdrowotną powinny podjąć niezbędne kroki w celu opracowania i forsowania wymagań dotyczących opieki pediatrycznej oraz szczepień w szkołach.
Celem takiego postępowania jest uzyskanie gwarancji, że wszyscy uczniowie na wszystkich poziomach edukacji (razem ze studentami) oraz dzieci przebywające w żłobkach lub przedszkolach będą chronione przed chorobami, którym można zapobiegać poprzez szczepienia. Te organy powinny również zachęcać inne instytucje (np. szpitale oraz placówki opieki długoterminowej) do realizacji strategii zapewniających właściwe zaszczepienie pacjentów, pensjonariuszy oraz pracowników.
- Daty szczepień (dzień, miesiąc, rok) należy odnotowywać w rejestrach szczepień danej placówki (np. rejestry szkolne lub żłobków i przedszkoli).
Rejestry te ułatwią ustalenie, czy podstawowa seria szczepień została ukończona zgodnie z obowiązującym schematem i czy w odpowiednim czasie podano obowiązkową dawkę przypominającą.
- Należy wdrażać odpowiednie standardy postępowania w celu zwiększenia odsetka zaszczepionych osób.
Standardy te opisują metody zapewnienia dostępu do szczepień, rutynową ocenę stanu uodpornienia, przekazywanie pacjentom informacji na temat ryzyka i korzyści szczepień (…) oraz zalecenie podawania w trakcie jednej wizyty wszystkich zalecanych dawek szczepionek zgodnie z obowiązującym kalendarzem szczepień.
Przechowywanie preparatów immunobiologicznych oraz postępowanie z nimi
- Należy ściśle przestrzegać zaleceń zamieszczonych w ulotkach dołączonych do opakowań produktów, w tym metod rozpuszczania szczepionki.
Nieprzestrzeganie zaleceń dotyczących przechowywania preparatow immunobiologicznych oraz postępowania z nimi może się przyczynić do zmniejszenia ich skuteczności, do uzyskania nieprawidłowej odpowiedzi immunologicznej u biorcy oraz do strat finansowych. Za jakość szczepionki odpowiadają po części wszystkie osoby mające z nią kontakt do momentu jej podania pacjentowi.
Temperatura przechowywania
- Wszystkie szczepionki podczas dostawy trzeba poddać kontroli, a następnie należy monitorować warunki ich składowania, aby mieć pewność, że została utrzymana właściwa temperatura przechowywania do momentu wykorzystania szczepionki.
Większość stosowanych szczepionek musi być przechowywana w temperaturze 2–8°C i nie wolno ich eksponować na działanie ujemnych temperatur. Szczepionki w postaci płynnej zawierające jako adiuwant związek glinu tracą swoją skuteczność po ekspozycji na temperaturę <0°C. Szczepionki zawierające „żywe” wirusy, które należy przechowywać w postaci zamrożonej, tracą swoją skuteczność w wyniku szybszej degradacji wirusów na skutek działania wyższych temperatur (tab. 3.).
- Urządzenia do przechowywania szczepionek należy starannie wybierać, prawidłowo użytkować oraz stale monitorować w celu utrzymania zalecanej temperatury.
Do utrzymania właściwej temperatury doskonale nadają się chłodziarki bez zamrażarek oraz wolno stojące zamrażarki (rozmrażane ręcznie lub automatycznie) przeznaczone do użytku domowego. Stanowią one tańszą alternatywę dla licencjonowanego sprzętu medycznego. Urządzenia łączące funkcję chłodziarki i zamrażarki można wykorzystywać do przechowywania ograniczonej liczby szczepionek, jeżeli ich przedziały wyposażone są w oddzielne zewnętrzne drzwi. W tych urządzeniach termostat zamrażarki zazwyczaj kontroluje temperaturę w zamrażarce, a termostat chłodziarki kontroluje objętość powietrza przedostającego się z zamrażarki do przedziału chłodziarki, przez co temperatura w rożnych miejscach chłodziarki może być rożna. W takich urządzeniach szczepionki nie powinny być przechowywane na górnych półkach blisko wlotu zimnego powietrza z przedziału zamrażarki (zazwyczaj zlokalizowanego w górnej części przedziału chłodziarki). Każda chłodziarka lub zamrażarka wykorzystywana do przechowywania szczepionek musi zachowywać zadaną temperaturę przez cały rok kalendarzowy; powinna też być wystarczająco duża, aby pomieścić największe roczne zapasy szczepionek oraz spełniać normy urządzeń przeznaczonych do składowania produktów biologicznych.
- Przed użyciem każdej chłodziarki do składowania szczepionek temperatura w chłodziarce powinna się ustabilizować, należy następnie dokonać pomiaru temperatury w różnych miejscach jej przedziału w celu udokumentowania utrzymywania stałej temperatury w jego obrębie.
Zdarza się, że w przypadku nowych urządzeń utrzymanie stabilnej temperatury jest możliwe dopiero po ≥2 dniach pracy. Temperaturę w chłodziarce należy ustawić w środku wymaganego zakresu temperatur (np. 5°C). Częste otwieranie i zamykanie drzwi chłodziarki może spowodować wahania temperatury w jej wnętrzu. Odczyt temperatury jest najbardziej wiarygodny, jeżeli drzwi chłodziarki pozostają zamknięte przez kilka godzin (np. przez całą noc). W urządzeniu przeznaczonym do przechowywania szczepionek nie należy przechowywać jedzenia, napojów oraz próbek tkanek pobranych do badań (np. krwi). Jeżeli konieczne jest przechowywanie próbek tkanek w tym samym urządzeniu, należy je umieścić na półkach poniżej szczepionek w celu uniknięcia kontaminacji.
Tabela 3. Wytyczne dotyczące temperatur przechowywania szczepionek
| Rodzaj szczepionki | Temperatura przechowywania szczepionki | Temperatura przechowywania rozpuszczalnika | Uwagi |
| szczepionki nieliofilizowane, zawierające adiuwant w postaci związku glinu | |||
| komponent błoniczy i tężcowy lub krztuścowy | 2–8°C | bez rozpuszczalnikaa | nieodwracalnie traci swoją aktywność po ekspozycji na ujemne temperatury |
| HepA i HepB | 2–8°C | bez rozpuszczalnika | nieodwracalnie traci swoją aktywność po ekspozycji na ujemne temperatury |
| PCV | 2–8°C | bez rozpuszczalnika | nieodwracalnie traci swoją aktywność po ekspozycji na ujemne temperatury |
| HPV | 2–8°C | bez rozpuszczalnika | chronić przed światłem nieodwracalnie traci swoją aktywność po ekspozycji na ujemne temperatury |
| szczepionki nieliofilizowane, niezawierające związku glinu | |||
| Hib (PR-OMP) | 2–8°C | bez rozpuszczalnika | – |
| IPV | 2–8°C | bez rozpuszczalnika | brak danych na temat stabilności termicznej tej szczepionki |
| MCVb | 2–8°C | bez rozpuszczalnika | brak danych na temat stabilności termicznej tej szczepionki; chronić przed światłem |
| PPSV | 2–8°C | bez rozpuszczalnika | brak danych na temat stabilności termicznej tej szczepionki |
| TIV | 2–8°C | bez rozpuszczalnika | brak danych na temat stabilności termicznej tej szczepionki; chronić przed światłem |
| szczepionki liofilizowane niezawierające wirusa ospy wietrznej i półpaśca | |||
| Hib (PRP-T) | 2–8°C | 2–8°C | |
| MMR | 2–8°C | 2–25°C można przechowywać w chłodziarce lub w temperaturze pokojowej |
chronić przed światłem oraz unika temperatur wyższych aniżeli zalecane |
| szczepionki zawierające wirus ospy wietrznej i półpaśca | |||
| MMRV | 2–8°C | 2–25°C można przechowywać w chłodziarce lub w temperaturze pokojowej |
chronić przed światłem |
| Var | 2–8°C | 2–25°C można przechowywać w chłodziarce lub w temperaturze pokojowej |
chronić przed światłem |
| szczepionki podawane doustnie | |||
| RV5 | 2–8°C | bez rozpuszczalnika | chronić przed światłem |
| RV1 | 2–8°C | można przechowywać w kontrolowanej temperaturze pokojowej 20–25°C nie zamrażać |
chronić przed światłem |
| a DTaP – Tripedia jest czasami wykorzystywana jako rozpuszczalnik do szczepionki ActHib. b 4-walentne MCV to szczepionki liofilizowane, proszek i rozpuszczalnik należy przechowywać w temperaturze 2–8°C. Zmodyfikowano na podstawie: Atkinson W.L., Pickering L.K., Watson J.C., Peter G.: General immunization practices. W: Plotkin S.A., Orenstein W.A., eds.: Vaccine. 4. Wyd. Philadelphia, Elsevier, 2004: 1357–1386 oraz CDC: Guidelines for maintaining and managing the vaccine cold chain. MMWR, 2003; 52: 1023–1025 DTaP – szczepionka przeciwko błonicy, tężcowi i krztuścowi (bezkomórkowa), HepA – szczepionka przeciwko wirusowemu zapaleniu wątroby typu A, HepB – szczepionka przeciwko wirusowemu zapaleniu wątroby typu B, Hib – Haemophilus influenzae typu b, HPV – ludzki wirus brodawczaka, IPV – inaktywowana szczepionka przeciwko poliomyelitis, MCV – skoniugowana szczepionka przeciwko Neisseria meningitidis, MMR – szczepionka przeciwko odrze, śwince i różyczce, MMRV – szczepionka przeciwko odrze, śwince, różyczce i ospie wietrznej, PCV – skoniugowana szczepionka przeciwko pneumokokom, PPSV – polisacharydowa szczepionka przeciwko pneumokokom, PRP – fosforan polirybozylorybitolu, PRP-OMP – skoniugowana szczepionka przeciwko Hib, zawierająca PRP skoniugowany z białkiem błony zewnętrznej Neisseria meningitidis, PRP-T – skoniugowana szczepionka przeciwko Hib zawierająca PRP skoniugowany z toksoidem tężcowym, RV – szczepionka rotawirusowa, TIV – trójwalentna inaktywowana szczepionka przeciwko grypie, Var – szczepionka przeciwko ospie wietrznej | |||
Monitorowanie temperatury
- Konieczne jest stałe monitorowanie temperatury, aby utrzymać jej wartość na pożądanym poziomie.
Temperaturę zarówno w chłodziarce, jak i w zamrażarce należy odczytywać i zapisywać dwa razy dziennie. Za prowadzenie rejestru temperatur powinien odpowiadać jeden wyznaczony pracownik (drugi w zastępstwie), wszyscy pracownicy powinni się jednak zapoznać z wymogami dotyczącymi przechowywania szczepionek. Wzór karty monitorowania temperatury przedstawiono na rycinie 6. Zastępca osoby odpowiedzialnej za rejestrację temperatury powinien co najmniej raz w tygodniu dokonywać przeglądu karty.
Optymalnym rozwiązaniem jest system automatycznego monitorowania, który ostrzega personel, gdy temperatura przekroczy dopuszczalny zakres. Jednak nawet wówczas wyznaczony pracownik musi odczytywać i zapisywać temperaturę 2 razy dziennie. Karty temperatur należy przechowywać przez 3 lata, chyba że krajowe lub miejscowe rozporządzenia wymagają dłuższego okresu ich przechowywania.
- Termometry do monitorowania temperatury powinny być zlokalizowane w centralnym punkcie przedziału chłodniczego, blisko szczepionek.
Można korzystać z rożnych termometrów (tab. 4.). Najprostszym i najtańszym rozwiązaniem są standardowe termometry wypełnione płynem, lecz niektóre modele mogą źle funkcjonować. Dokładniej temperaturę panującą w lodowce zazwyczaj podają termometry zanurzone w płynach bezpiecznych w kontakcie z tkankami, ponieważ mierzą temperaturę wewnątrz produktu. Termometry odnotowujące temperaturę minimalną i maksymalną monitorują zakres temperatur. Termometry dokonujące ciągłego pomiaru i zapisu temperatury monitorują zakres temperatur oraz czas utrzymywania się poszczególnych temperatur i można je kalibrować w zaprogramowanych odstępach czasu.
- Wszystkie termometry używane do monitorowania temperatur podczas przechowywania szczepionek powinny być kalibrowane i certyfikowane przez właściwą instytucję.
Ponieważ w procesie produkcyjnym wszystkie termometry są poddawane kalibracji, zalecenie to dotyczy powtórnej kalibracji po wyprodukowaniu, lecz przed dopuszczeniem do sprzedaży, którą należy udokumentować odpowiednim certyfikatem dołączonym do produktu. Niektórzy producenci dołączają schemat powtórnej kalibracji. Należy pamiętać o wymianie baterii w termometrach.
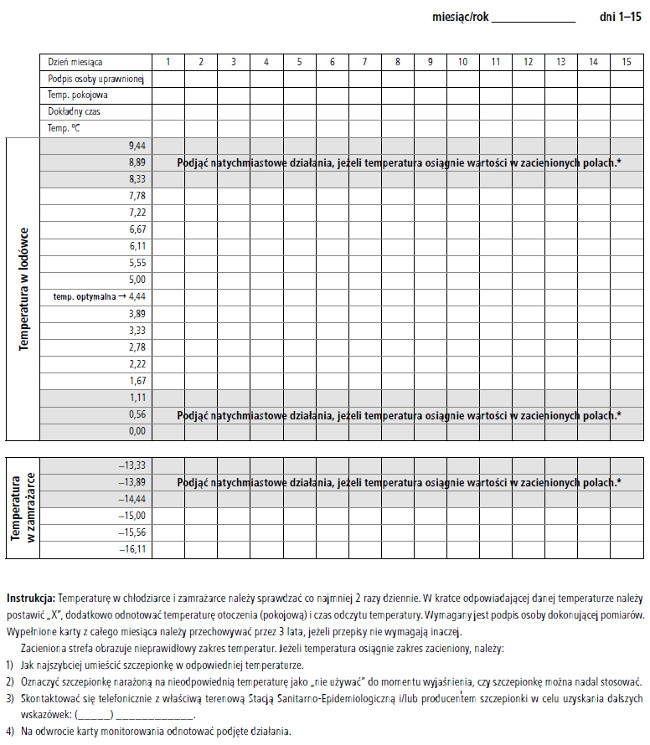
Ryc. 6. Karta monitorowania temperatury przechowywania szczepionek (°C)
 Pobierz Kartę monitorowania temperatury przechowywania szczepionek (°C)
Pobierz Kartę monitorowania temperatury przechowywania szczepionek (°C)
Tabela 4. Porównanie termometrów wykorzystywanych do monitorowania temperatury przechowywania szczepionek
| Rodzaj termometru | Zalety | Wady |
| termometry dokonujące ciągłego pomiaru i zapisu temperatury | najdokładniejsze ciągły, 24-godzinny odczyt zakresu i czasu utrzymywania się danej temperatury można go kalibrować w regularnych odstępach czasu |
najdroższe wymagają specjalistycznej wiedzy oraz obsługi |
| termometry odnotowujące temperaturę minimalną i maksymalną | niedrogie monitorują zakres temperatury |
pomiar z dokładnością ±1°C brak danych na temat czasu utrzymywania się temperatur poza dopuszczalnymi zakresami brak możliwości kalibracji w regularnych odstępach czasu |
| tradycyjne, wypełnione płynem | niedrogie i łatwe w użyciu termometry zanurzone w bezpiecznych biologicznie płynach odzwierciedlają temperaturę szczepionek dokładniej niż termometry mierzące temperaturę powietrza |
pomiar z dokładnością ±1°C brak danych na temat czasu utrzymywania się temperatur poza dopuszczalnymi zakresami brak danych na temat temperatur minimalnych i maksymalnych brak możliwości kalibracji w regularnych odstępach czasu niedrogie modele mogą źle funkcjonować |
| Zmodyfikowano na podstawie: CDC: Guidelines for maintaining and managing the vaccine cold chain. MMWR, 2003; 52: 1023–1025 oraz Langley A., Grant S., eds.: Proceedings of the National Vaccine Storage Workshop. 28–30 czerwca 2003 r., Brisbane, Australia. Maroochydore Queensland Health, 2004 | ||
Postępowanie w razie niewłaściwej temperatury przechowywania
- Jeżeli temperatura przekroczy wymagany zakres, szczepionki należy ponownie umieścić we właściwej temperaturze, nie podawać ich pacjentom i skontaktować się z producentem lub właściwą terenową Stacją Sanitarno-Epidemiologiczną, aby ustalić, czy nadal nadają się one do użycia.
Należy wcześniej wyznaczyć alternatywne miejsce przechowywania szczepionek, jeśli problemu temperatury nie można natychmiast rozwiązać (np. urządzenie odłączono od prądu lub pozostawiono otwarte drzwi). Szczepionki należy oznaczyć informacją „nie używać”. Zmiany zachodzące w szczepionkach eksponowanych na temperatury przekraczające wymagany zakres, które wpływają na ich immunogenność, nie są zazwyczaj widoczne „gołym okiem”.
- Szczepionek, z którymi obchodzono się niewłaściwie lub które przechowywano w niewłaściwej temperaturze, nie należy podawać pacjentom.
Wytyczne dotyczące postępowania w konkretnych sytuacjach dostępne są w stanowym wydziale zdrowia lub w CDC. Zgodnie z ogólną zasadą, szczepienie wykonane niewłaściwie przechowywaną szczepionką należy powtórzyć.
Daty upływu ważności preparatu oraz okresy trwałości
- Należy ściśle przestrzegać daty upływu ważności szczepionek podanych na opakowaniu oraz okresów trwałości szczepionek wyjętych z magazynu i rozpuszczonych (przygotowanych do użytku).
- Dawki przeterminowanych szczepionek należy uznać za nieważne i powtórzyć.
Wszystkie szczepionki mają datę ważności określoną przez producenta, której należy przestrzegać. Po wyjęciu szczepionki z magazynu (chłodziarki – przyp. red.) należy sprawdzić, jak długo można ją przechowywać w temperaturze pokojowej lub pośredniej. Okresy trwałości dotyczą również szczepionek po ich rozpuszczeniu.
Przykładowo: szczepionkę MMR po rozpuszczeniu należy podać pacjentowi w ciągu 8 godzin, a przez ten czas przechowywać ją w chłodziarce. W czasie transportu szczepionek z magazynu do punktu szczepień konieczne jest zachowanie warunków „zimnego łańcucha”. W szczególności nie poleca się dostarczania szczepionki przez pacjenta (np. z apteki). Jeżeli pacjenta zaszczepiono przeterminowaną szczepionką inaktywowaną, szczepienie należy powtórzyć jak najszybciej, a jeżeli podano przeterminowaną szczepionkę „żywą” – po upływie 28 dni od podania nieważnej dawki.
Fiolki zawierające kilka dawek szczepionki
Niektóre szczepionki (np. MPSV, PPSV, TIV, IPV, DTP oraz przeciwko żółtej gorączce) mogą być dystrybuowane w fiolkach zawierających po kilka dawek szczepionki.
- Jeżeli zawartości fiolek wielodawkowych nie trzeba rozpuszczać po nakłuciu fiolki, pozostałą ilość preparatu można wykorzystać do momentu upływu daty ważności wydrukowanej na fiolce lub opakowaniu.
Należy się upewnić, że preparat przechowywano w odpowiednich warunkach i nie jest on w widoczny sposób zanieczyszczony, chyba że zalecenia producenta są inne.
- Szczepionki w fiolkach wielodawkowych, które wymagają rozpuszczania, należy wykorzystać w czasie określonym przez producenta.
Po rozpuszczeniu liofilizatu na fiolce należy umieścić nową datę ważności preparatu.
(w oryginale 239 pozycji piśmiennictwa)
Zobacz również:
Ogólne wytyczne dotyczące szczepień ochronnych – cz. 1. Zalecenia ACIP
Ogólne wytyczne dotyczące szczepień ochronnych – cz. 2. Zalecenia ACIP
Ogólne wytyczne dotyczące szczepień ochronnych – cz. 3. Zalecenia ACIP