Jak cytować: Marszałek A., Bartczak K., Miłkowska-Dymanowska J.: Zespół post-COVID-19 - niekończąca się historia? Med. Prakt., 2022; 9: 103-109
Skróty: 6-MWT (6 minute walk test) - test 6-minutowego marszu, CPAP (continuous positive airway pressure) - stałe dodatnie ciśnienie w drogach oddechowych, EPAP (expiratory positive airway pressure) - dodatnie ciśnienie podczas wydechu, FEV1 (forced expiratory volume in 1 second) - natężona pierwszosekundowa objętość wydechowa, FVC (forced vital capacity) - natężona pojemność życiowa, GKS - glikokortykosteroid(y), HFNOT (high-flow nasal oxygen therapy) - wysokoprzepływowa tlenoterapia donosowa, IPAP (inspiratory positive airway pressure) - dodatnie ciśnienie podczas wdechu, NIV (non-invasive ventilation) - nieinwazyjna wentylacja, OP (organising pneumonia) - organizujące się zapalenie płuc, PaO2 - ciśnienie parcjalne tlenu w krwi tętniczej, RV (residual volume) - objętość zalegająca, SpO2 - wysycenie hemoglobiny krwi tętniczej tlenem mierzone za pomocą pulsoksymetru, TK - tomografia komputerowa, TLC (total lung capacity) - całkowita pojemność płuc
Ostry COVID-19: od pierwszych dni objawów do 3 tygodni leczenia
Opis przypadku
57-letni mężczyzna został przyjęty na oddział covidowy w listopadzie 2020 roku z powodu utrzymującego się od ponad 9 dni osłabienia, gorączki 39,5℃, kaszlu i stopniowo nasilającej się duszności (przy przyjęciu zgłaszał duszność
spoczynkową). Ponadto chory zgłaszał utratę węchu i smaku, ból mięśni oraz objawy zapalenie spojówek. 6 dni przed
hospitalizacją stwierdzono dodatni wynik badania PCR wymazu z nosowej części gardła w kierunku SARS-CoV-2. Chory był
w stanie ogólnym średnim, wysycenie hemoglobiny krwi tętniczej tlenem (SpO2) mierzone podczas oddychania
powietrzem wynosiło 70%.
W wywiadzie stwierdzono nadciśnienie tętnicze, niedoczynność tarczycy leczoną przewlekle lewotyroksyną, dyslipidemię
i chorobę zwyrodnieniową kręgosłupa. Narażenie na dym tytoniowy wynosiło około 20 paczkolat, ale chory od kilku lat
nie palił. W badaniu przedmiotowym stwierdzono trzeszczenia nad dolnymi polami obu płuc oraz otyłość (BMI 32,6
kg/m2). W badaniach laboratoryjnych wykonanych przy przyjęciu z istotnych odchyleń od normy stwierdzono
m.in. zwiększone stężenie białka C-reaktywnego (191,9 mg/l), małe stężenie prokalcytoniny (0,1 ng/ml), zwiększoną
aktywność aminotransferaz (AST 79 IU/l, ALT 80 IU/l), zwiększone stężenie dimeru D (1831 ng/ml), a w gazometrii krwi
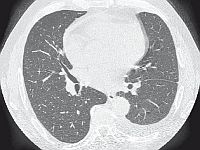
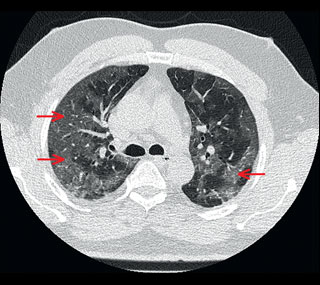
tętniczej cechy niewydolności oddechowej hipoksemiczno-hiperkapnicznej. W tomografii komputerowej (TK) klatki
piersiowej stwierdzono nasilone zmiany zapalne miąższu płuc, typowe dla COVID-19 (ryc. 1.)
Zastosowano deksametazon, heparynę drobnocząsteczkową w dawce profilaktycznej, antybiotykoterapię empiryczną
(ceftriakson) oraz tlenoterapię za pomocą maski twarzowej z rezerwuarem.

Komentarz
W czasie hospitalizacji leczenie zalecane przez Agencję Oceny Technologii Medycznych i Taryfikacji (AOTMiT) w postaci umiarkowanej oraz ciężkiej COVID-19 to kortykoterapia systemowa - deksametazon 6 mg/d przez 10 dni. Zalecenie to jest oparte m.in. na wynikach badania RECOVERY (Randomised Evaluation of COVID-19 thERapY), które wskazują, że zastosowanie deksametazonu w takiej dawce dożylnie lub doustnie zmniejsza ryzyko zgonu u chorych wymagających tlenoterapii lub mechanicznej wentylacji. Zmniejszenie ryzyka zgonu pod wpływem glikokortykosteroidu (GKS) podawanego ogólnoustrojowo wykazano również w kilku innych badaniach z randomizacją u chorych na ciężki COVID-19. U hospitalizowanych chorych wskazane jest również stosowanie heparyny drobnocząsteczkowej, zwykle w dawce profilaktycznej. Aktualnie lekiem zalecanym przez AOTMiT u chorych hospitalizowanych jest również baricytynib (u chorych na COVID-19 o umiarkowanym i ciężkim przebiegu) lub tocilizumab (u chorych z hipoksją i znacznym nasileniem stanu zapalnego, o ile nie jest on związany z nadkażeniem bakteryjnym). W przypadku stwierdzenia hiperkapnii stosuje się tlenoterapię przez cewnik donosowy lub maskę Venturiego, a docelowe SpO2 wynosi wtedy zwykle 88-92%, natomiast w przypadku dużego ciśnienia parcjalnego dwutlenku węgla lub kwasicy należy wdrożyć wentylację nieinwazyjną (NIV).
Opis przypadku cd.
Leczeniem uzyskano zwiększenie SpO2 >90%, ustąpienie duszności i poprawę samopoczucia. W 2. dobie
hospitalizacji obserwowano jednak pogorszenie stanu klinicznego, nasilenie duszności i pogorszenie wydolności
oddechowej pomimo tlenoterapii. W kontrolnych badaniach laboratoryjnych stwierdzono zwiększenie stężenia dimeru D
(84 633 ng/ml). Wykonano wówczas TK klatki piersiowej w algorytmie zatorowości płucnej, lecz nie stwierdzono jej
cech w naczyniach płucnych. Tlenoterapię za pomocą maski z rezerwuarem zastąpiono tlenoterapią wysokoprzepływową
(HFNOT), co pozwoliło utrzymać prawidłowe utlenowanie krwi, początkowo nie obserwowano też narastania stężenia
CO2.
W kolejnych dniach hospitalizacji stan pacjenta był stabilny, jednak niewydolność oddechowa nie ustępowała. Leczenie
deksametazonem kontynuowano przez 10 dni. W kontrolnych badaniach gazometrycznych stwierdzono narastającą
hiperkapnię, z tego powodu w 4. dobie hospitalizacji rozpoczęto wentylację nieinwazyjną w trybie S/T, z użyciem
maski ustno-nosowej, z ciśnieniem wydechowym (EPAP) 6 cm H2O, a wdechowym (IPAP) 16 cm H2O.
Wynik kontrolnego testu antygenowego w kierunku SARS-CoV-2 wykonanego po 17 dniach od pierwszych objawów klinicznych
był ujemny.
Ze względu na pogorszenie nastroju chorego konsultowano psychiatrycznie - rozpoznano zaburzenia adaptacyjne i włączono terapię lekiem przeciwdepresyjnym z grupy selektywnych inhibitorów zwrotnego wychwytu serotoniny.
Komentarz
U wielu chorych z zaawansowanymi zmianami w płucach w przebiegu COVID-19 niewydolność oddechowa i zmiany
radiologiczne stopniowo ustępują. U części jednak mogą się utrzymywać przez dłuższy czas, a u niektórych prowadzą do
przedłużonej hospitalizacji i długo utrzymującej się niewydolności oddechowej. W jednym z badań w grupie prawie 400
pacjentów wypisanych ze szpitala i badanych po 6 tygodniach 53% zgłaszało uporczywą duszność, u 38% RTG klatki
piersiowej był nieprawidłowy, a 9% zmiany radiologiczne uległy progresji.
W przypadku nasilania się hipoksemii w trakcie tlenoterapii (w tym HFNOT) lub pojawienia się / narastania
hiperkapnii należy rozważyć nieinwazyjną wentylację mechaniczną (NIV). W uproszczeniu, podczas leczenia całkowitej
niewydolności oddechowej, głównymi parametrami wentylacji są ciśnienia podczas wdechu (IPAP) oraz podczas wydechu
(EPAP). U chorych z hiperkapnią należy stosować jak największą różnicę IPAP - EPAP. Im większa jest ta różnica (tzw.
wsparcie ciśnieniowe), tym większa objętość oddechowa i skuteczność redukcji hiperkapnii (praktyczny poradnik
stosowania NIV - p. "Podstawy wentylacji nieinwazyjnej" -
przyp. red.). Przeszkodą bywa czasem nietolerancja NIV; opisywany chory jednak dobrze znosił to leczenie i było ono skuteczne.
Przetrwały COVID-19: 3.-12. tydzień leczenia
Opis przypadku cd.
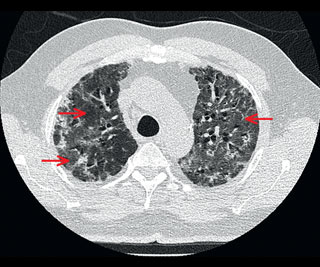
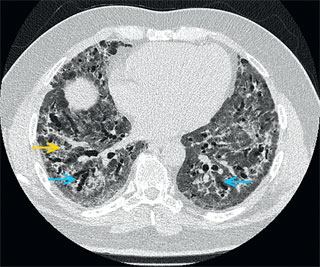
W czasie hospitalizacji po zastosowaniu NIV uzyskano początkowo poprawę kliniczną, możliwe było zmniejszenie ciśnień stosowanych podczas NIV koniecznych do utrzymania prawidłowej SpO2 (EPAP 4 i IPAP 12 cm H2O). W kolejnych dniach nie obserwowano jednak dalszej poprawy, utrzymywała się też całkowita niewydolność oddechowa wymagająca stałego stosowania NIV. W kontrolnej TK nie stwierdzono istotnej poprawy radiologicznej (ryc. 2). Z tego powodu po konsylium ze specjalistą chorób płuc wdrożono leczenie prednizonem doustnie. Ponieważ chory większość czasu leżał w łóżku, kontynuowano stosowanie enoksaparyny w dawce profilaktycznej.
Komentarz
W badaniach nad długotrwale utrzymującymi się zmianami płucnymi po COVID-19 najczęściej stwierdza się radiologiczne oraz histopatologiczne zmiany typu organizującego się zapalenia płuc (OP). Patologia ta charakteryzuje się zwykle dobrą reakcją na GKS podawane ogólnoustrojowo, w tym najczęściej stosowany prednizon, którego dawkowanie rozpoczyna się zwykle od około 0,5 mg/kg mc. Dotąd nie ma jednak danych z badań z randomizacją, które potwierdzałyby skuteczność GKS w leczeniu długo utrzymujących się zmian w płucach w przebiegu COVID-19. Dane dotyczące tej terapii opierają się głównie na pojedynczych doniesieniach. W jednym z nich obserwowano korzyści z leczenia GKS u chorych ze zmianami typu OP zajmującymi >15% miąższu płuc w obrazie TKWR 6 tygodni od początku choroby i cechami restrykcji w badaniach czynnościowych. Nie jest też znana optymalna dawka leku ani czas leczenia. We wspomnianym wyżej badaniu stosowano prednizon w dawce 0,5mg/kg przez 1-3 miesiące. Z tych powodów kortykoterapię można rozważyć tylko u wybranych chorych. W stanowisku Polskiego Towarzystwa Chorób Płuc i Polskiego Towarzystwa Alergologicznego dotyczącym postępowania u chorych ze zmianami płucnymi po COVID-19 nie wydano zalecania ani za rutynowym stosowaniem GKS, ani przeciwko takiemu postępowaniu. W dokumencie tym sugeruje się m.in., aby nie stosować GKS u chorych z dokonanym zwłóknieniem i przerwać leczenie, jeżeli po 4 tygodniach nie stwierdza się obiektywnej poprawy. W omawianym przypadku zdecydowano się na próbę leczenia GKS ze względu na długo utrzymującą się całkowitą niewydolność oddechową i masywne zmiany typu mlecznego szkła w płucach.
Opis przypadku cd.
Chory został wypisany do domu po 50 dniach hospitalizacji, w stanie ogólnym średnim. Był w stanie samodzielnie się
poruszać wokół łóżka. Cały czas utrzymywała się też niewydolność oddechowa z hiperkapnią, dlatego przed wypisem
chory został zakwalifikowany do programu NIV. Ze względu na poprawę kliniczną po konsylium wielospecjalistycznym
zdecydowano o utrzymaniu leczenia GKS p.o..
W czasie kontrolnej wizyty w 75. dniu choroby po raz pierwszy udało się wykonać badania czynnościowe układu
oddechowego, w których stwierdzono cechy restrykcji ze znacznie zmniejszonym transferem płucnym dla tlenku węgla
(tab. 1).
| Tabela 1. Wyniki badań czynnościowych płuc u omawianego chorego | |||||
|---|---|---|---|---|---|
| Parametr |
|
||||
| 75. | 102. | 167. | 244. | 328. | |
| DLCO SB K A/N% | 16 | 29 | 53 | 53 | 67 |
| DLCO SB K P | <1 | <1 | <1 | <1 | 1 |
| FEV1 Akt | 1,53 | 1,73 | 2,2 | 2,43 | 2,75 |
| FEV1 A/N% | 43 | 48 | 62 | 68 | 77 |
| FVCex Akt | 1,67 | 1,95 | 2,3 | 2,68 | 3,04 |
| FVCex A/N% | 36 | 43 | 50 | 59 | 66 |
| FEV1% FVCex | 91,62 | 88,72 | 95,65 | 90,67 | 90,46 |
| TLC Akt | 3,49 | 3,11 | 3,81 | 4,31 | 4,55 |
| TLC A/N% | 52 | 46 | 56 | 64 | 67 |
| TLC P | <1 | <1 | <1 | <1 | <1 |
| RV | 1,82 | 1,25 | 1,41 | 1,57 | 1,51 |
| RV% TLC | 52,15 | 40,19 | 37,01 | 36,43 | 33,19 |
| 6-MWT | a | a | 195 mb | nie wykonywano | nie wykonywano |
| a Odstąpiono od wykonania z powodu saturacji spoczynkowej 83%. b Pierwszy raz pacjent był w stanie rozpocząć 6-MWT, który zakończono w 3. min. z powodu spadku SpO2 <80%. 6-MWT - test 6-minutowego marszu, DLCO - zdolność dyfuzji gazów w płucach, FEV1 - nasilona wydechowa objętość pierwszosekundowa, FVC - natężona pojemność życiowa, RV - objętość zalegająca, SpO2 - wysycenie hemoglobiny krwi tętniczej tlenem mierzone za pomocą pulsoksymetru, TLC - całkowita pojemność płuc |
|||||