Jak dbać o skórę rąk
Wielokrotne mycie i dezynfekcja rąk w ciągu
dnia mogą prowadzić do wysuszenia i pękania
skóry. Przedłużające się narażenie na niekorzystne
czynniki zewnętrzne sprzyja rozwojowi
kontaktowego zapalenia skóry z podrażnienia, którego następstwem mogą być także zakażenia
skóry. AAD zaleca, aby po umyciu/dezynfekcji
rąk stosować krem nawilżający w celu ochrony
płaszcza hydrolipidowego. W czasie wykonywania
obowiązków zawodowych może to być trudne, w związku z tym zaleca się nawilżanie skóry rąk
po pracy oraz wieczorem, przed położeniem się
spać. Do ochrony skóry stosuje się najczęściej preparaty
będące kombinacją emolientów, substancji
okluzyjnych oraz humektantów (higroskopijnych
substancji nawilżających o strukturze zapewniającej
absorbcję i wiązanie cząsteczek wody z otoczenia).
Dobór odpowiedniego środka nawilżającego
należy uzależnić od stanu skóry. Najskuteczniejszym
środkiem okluzyjnym jest wazelina, która w stężeniu 5% zmniejsza przeznaskórkową utratę
wody (TEWL) o >98%; lanolina, olej mineralny i olej silikonowy zmniejszają TEWL o 20–30%.5-7
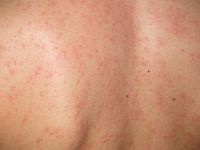
Zarówno kontaktowe zapalenie skóry z podrażnienia,
jak i alergiczne kontaktowe zapalenie skóry
mogą się rozwinąć w odpowiedzi na:
1) zwiększoną ekspozycję na zawarte w preparatach myjących
substancje zapachowe, powierzchniowo czynne,
pieniące oraz konserwanty,
2) częstą dezynfekcję rąk, a także
3) związane ze stosowaniem rękawiczek ochronnych narażenie skóry na kontakt z gumą lub innymi substancjami.
Do objawów kontaktowego zapalenia skóry należą: rumień,
nadmierna suchość, uczucie pieczenia, kłucia,
świądu, pojawienie się wypełnionych płynem pęcherzy i krost, pęknięć oraz łuszczenie. W zależności
od nasilenia objawów konieczna może być
konsultacja dermatologiczna i terapia miejscowa,
na przykład z zastosowaniem glikokortykosteroidów
i/lub takrolimusu.
Piśmiennictwo:
1. Foo C.C., Goon A.T., Leow Y.H., Goh C.L.: Adverse skin reactions to personal protective equipment against severe acute respiratory syndrome – a descriptive study in Singapore. Contact Dermatitis, 2006; 55: 291–2942. Tan K.T., Greaves M.W.: N95 acne. Int. J. Dermatol., 2004; 43: 522–523
3. Lan J., Song Z., Miao X. i wsp.: Skin damage among health care workers managing coronavirus disease-2019. J. Am. Acad. Dermatol., 2020; 82: 1215–1216
4. Zuo Y., Hua W., Luo Y., Li L.: Skin reactions of N95 masks and medial masks among health care personnel: a self-report questionnaire survey in China [published online ahead of print, 2020 Apr 16]. Contact Dermatitis, 2020; doi: 10.1111/cod.13 555
5. American Academy of Dermatology: Preventing and treating occupationally induced dermatologic conditions during COVID-19. https://assets.ctfassets.net/1ny4yoiyrqia/1evNAm- DqSmw6w9dhozuJGZ/303efdeff53db6e0347df52c65baf4bc/OCC_Derm_Conditions_ V11_30Apr2020.pdf (dostęp: 28.05.2020)
6. Ghadially R., Halkier-Sorensen L., Elias P.M.: Effects of petrolatum on stratum corneum structure and function. J. Am. Acad. Dermatol., 1992; 26: 387–396
7. Lynde C.: Moisturizers: what they are and how they work. Skin Therapy Lett., 2001; 6: 3–5