Etiologia i patogeneza
1. Czynnik etiologiczny: wirus ospy wietrznej i półpaśca
(VZV). Wrota zakażenia: górne drogi oddechowe
i/lub spojówki, skąd wirus przenika do okolicznych węzłów
chłonnych, a po kilku dniach do wątroby i śledziony (replikacja),
następnie powoduje wiremię i zakaża komórki
nabłonka skóry oraz błon śluzowych (a także wielu innych
tkanek i narządów), ulega utajeniu w komórkach zwojów
korzeni grzbietowych (po latach możliwa reaktywacja w postaci półpaśca).
2. Rezerwuar i droga przenoszenia: ludzie są jedynym
rezerwuarem. Źródłem zakażenia jest chory na ospę
wietrzną, rzadziej na półpasiec. Zakażenie przenosi się
drogą kropelkową, przez kontakt bezpośredni oraz przez
łożysko.
3. Czynniki ryzyka (cięższego przebiegu i powikłań):
wiek >20 lat; ciąża, zwłaszcza II i III trymestr (ciężkie
zapalenie płuc, zgon); immunosupresja, w tym przewlekła
kortykoterapia (>1 mg prednizonu/kg mc./d ≥14 dni) i istotne
niedobory odporności komórkowej (ciężki przebieg, zgon);
noworodki matek, które zachorowały na ospę (wystąpienie
osutki) w ciągu 5 dni przed porodem lub do 48 h po nim
(ciężki przebieg, zgon).
4. Okres wylęgania i zakaźności: okres wylęgania
10–21 dni (śr. 14; u noworodków i niemowląt krótszy; u osób w stanie immunosupresji dłuższy – do 35 dni). Zakaźność
dla osób z kontaktu jest bardzo duża (w kontaktach domowych
>90%), począwszy od 48 h przed wystąpieniem osutki
ospowej do przyschnięcia (pokrycia strupem) ostatnich
pęcherzyków (zwykle ~7 dni). Noworodki i niemowlęta z zespołem ospy wietrznej wrodzonej nie zakażają kontaktujących
się z nimi osób.
Obraz kliniczny
Rzadko przebieg bezobjawowy.
1. Okres objawów zwiastunowych
1–2 dni przed pojawieniem się osutki (częściej u młodzieży i dorosłych) występują objawy grypopodobne – gorączka
lub stan podgorączkowy, złe samopoczucie, ból głowy i mięśni, zapalenie gardła, nieżyt nosa, pogorszenie łaknienia;
czasem przemijające zaczerwienienie skóry; ból
brzucha, rzadziej biegunka.
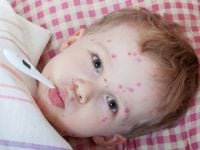
2. Okres osutkowy
1) swędząca osutka pęcherzykowa na całym ciele – początkowo rumieniowe plamki, następnie grudki śr.
5–10 mm, na których pojawiają się niewielkie pęcherzyki
wypełnione przejrzystym, a potem mętnym płynem.
Po 2–3 dniach powstają krostki, zasychające w strupki
po kolejnych 3–4 dniach. Po odpadnięciu strupków
przemijające drobne blizny i przebarwienia, ustępują
bez śladu w postaciach niepowikłanych. W stanach
upośledzonej odporności możliwe wykwity krwotoczne.
Wykwity pojawiają się rzutami w ciągu pierwszych
3–4 dni, w pełni rozwoju osutka ma charakter wielopostaciowy,
tzn. występują wszystkie etapy ewolucji
wykwitu – (obraz gwiaździstego nieba – ryc. 1).
Osutka pojawia się na głowie (także na skórze owłosionej) i tułowiu, następnie na ramionach, na końcu
na kończynach dolnych; rzadziej na rękach i stopach.
Nasilenie różne – od kilku do kilkuset wykwitów. W 10–20% przypadków także na błonie śluzowej jamy
ustnej i gardła, narządów płciowych oraz na spojówkach i rogówce (drobne owrzodzenia).
2) gorączka (zwykle w ciągu 4 pierwszych dni osutki),
powiększenie węzłów chłonnych, zapalenie gardła
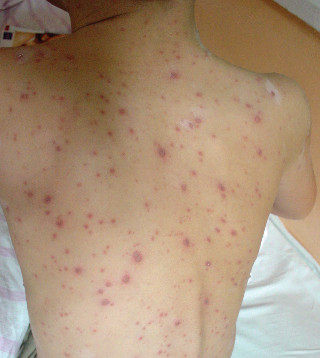
Ryc. 1. Ospa wietrzna – osutka pęcherzykowa na skórze, wykwity w różnym stadium rozwoju (obraz gwiaździstego nieba)
Obraz kliniczny zależy od okresu ciąży, w którym doszło do zakażenia VZV. Zachorowanie w I i II trymestrze ciąży może prowadzić do obumarcia płodu lub zespołu ospy wietrznej wrodzonej u dziecka (u 1–2% dzieci, których matki zachorowały do 20. tyg. ciąży) – zniekształcenia kończyn, głębokie blizny skórne, wady ośrodkowego układu nerwowego (małogłowie, wodogłowie), zaćma, zapalenie siatkówki i naczyniówki. Zachorowanie po 20. tyg. ciąży nie prowadzi do pojawienia się u dziecka objawów ospy wietrznej, ale we wczesnym okresie życia może wystąpić półpasiec. Wystąpienie osutki u kobiety w ciągu 5 dni przed porodem lub w ciągu 48 h po porodzie może prowadzić do zachorowania noworodka na ospę wietrzną o bardzo ciężkim przebiegu (brak ochronnych przeciwciał od matki), zapalenie płuc i wątroby wywołane przez VZV; śmiertelność bez leczenia przeciwwirusowego do 30%.
4. Ospa wietrzna u osób szczepionych
Przebieg jest łagodny, często bezgorączkowy; zwykle niewiele wykwitów (do 50) plamisto-grudkowych (przypominają ukąszenia owadów; zwykle nie występują pęcherzyki).
Rozpoznanie
Badania pomocnicze
Identyfikacja czynnika etiologicznego:
1) izolacja wirusa (materiał: płyn z pęcherzyka) – w hodowli
komórkowej lub wykrywanie DNA VZV metodą PCR
2) wykazanie antygenów VZV w komórkach naskórka
metodą immunofluorescencji bezpośredniej (materiał:
zeskrobiny z dna pęcherzyka)
3) badania serologiczne – nie nadają się do szybkiej diagnostyki;
wykrywanie swoistych IgG w surowicy zwykle
stosowane do potwierdzenia przebytego zakażenia i odporności; komercyjnie dostępne testy ELISA nie
nadają się do oceny swoistych przeciwciał po szczepieniu
(często wyniki fałszywie ujemne) – nie zaleca się
badania odpowiedzi immunologicznej po szczepieniu.
Kryteria rozpoznania
Rozpoznanie ustala się zwykle na podstawie obrazu klinicznego i wywiadu (kontakt z chorym). Badania pomocnicze są wskazane w wątpliwych przypadkach, zwykle u pacjentów w stanie immunosupresji i kobiet w ciąży, gdy istotne jest leczenie przyczynowe.
Rozpoznanie różnicowe
Rozsiana postać opryszczki zwykłej, półpasiec uogólniony, zakażenie wirusem Coxsackie lub enterowirusami; w nietypowych przypadkach – liszajec gronkowcowy, osutka alergiczna (np. polekowa), ukąszenia owadów, liszaj pokrzywkowy, trądzik pospolity.
Leczenie
U pacjentów ≤12. rż. z prawidłową odpornością i w łagodnym przebiegu ospy stosuje się tylko leczenie objawowe. W każdym przypadku wskazana codzienna kąpiel (prysznic) z delikatnym osuszaniem skóry ręcznikiem.
Leczenie przeciwwirusowe
Wskazane w razie powikłań wywołanych zakażeniem VZV,
ciężkiego przebiegu ospy lub w grupach ryzyka powikłań.
Lekiem pierwszego wyboru jest acyklowir:
1) zdrowe osoby młode i dorosłe (w tym kobiety w II i III
trymestrze ciąży) – 800 mg p.o. 5 × dz. (z przerwą nocną)
przez 7 dni, podawanie należy rozpocząć w ciągu 24 h
od wystąpienia osutki
2) powikłania wywołane przez VZV, bardzo ciężki przebieg
lub każdy chory z upośledzeniem odporności komórkowej
(niedobór pierwotny lub wtórny, w tym immunosupresja) – 10 mg/kg mc. i.v. wlew w dużym rozcieńczeniu
(≤4 mg/ml) w ciągu ≥1 h, co 8 h przez 7–10 dni.
Ze względu na ryzyko krystalizacji w nerkach podczas
leczenia konieczne jest dobre nawodnienie pacjenta (obfita
diureza), przed podaniem leku i.v. wskazany jest wlew
krystaloidów (objętość równa objętości leku) i kontrola
stężenia kreatyniny w surowicy co 3 dni. W niewydolności
nerek wskazana jest modyfikacja dawki.
Leczenie objawowe
1. Leki przeciwgorączkowe: np. paracetamol, nie
należy stosować kwasu acetylosalicylowego (zwiększone
ryzyko zespołu Reye’a).
2. Leki przeciwświądowe: leki przeciwhistaminowe I generacji p.o., np. dimetynden; nie należy stosować leków
miejscowych w postaci pudru i papek (mogą zwiększać
ryzyko wtórnego zakażenia bakteryjnego wykwitów).
3. Leki przeciwbólowe: w razie potrzeby stosuje się
paracetamol, ibuprofen lub silniejsze leki przeciwbólowe.
Powikłania
1. Wtórne bakteryjne zakażenie wykwitów skórnych:
najczęstsze powikłanie, ryzyko (zwłaszcza martwiczego
zapalenie powięzi) zwiększają NSLPZ, preparaty
miejscowe na skórę (np. puder) oraz zaniedbania
higieniczne.
1) miejscowe (najczęściej Streptococcus pyogenes, Staphylococcus
aureus) – ropień, ropowica, róża, płonica przyranna, STSS
2) inwazyjne zakażenia paciorkowcowe (Streptococcus
pyogenes) – martwicze zapalenie powięzi, bakteriemia i sepsa
2. Zapalenie płuc
1) ospowe (śródmiąższowe) – najczęstsze powikłanie u dorosłych (do 20% przypadków), zwłaszcza u kobiet w II i III trymestrze ciąży i w stanie immunosupresji
(śmiertelność do 40%); zazwyczaj rozwija się w 3.–5. dniu choroby
2) wtórne bakteryjne (najczęściej S. aureus, także
S. pneumoniae, H. influenzae) – może wikłać ospowe
zapalenie płuc lub występować niezależnie (także w okresie rekonwalescencji); trudne do odróżnienia
od zapalenia ospowego; w razie wątpliwości należy brać
pod uwagę także zakażenie bakteryjne
3. Powikłania neurologiczne
1) zapalenie móżdżku (zespół ataksji móżdżkowej) – występuje głównie u dzieci <15. rż. (1/4000), zazwyczaj w 1.–3. tyg. choroby, przebieg na ogół łagodny, ustępuje w ciągu 3–4 tyg.
2) zapalenie mózgu – występuje głównie u dorosłych
(1–2/1000), przebieg ciężki, trwa ≥2 tyg., śmiertelność
wynosi 5–20%, w 15% przypadków trwałe następstwa
neurologiczne
3) zapalenie opon mózgowo-rdzeniowych, poprzeczne
zapalenie rdzenia, zespół Guillaina i Barrégo, porażenie
nerwów czaszkowych, zapalenie siatkówki (może
wystąpić do kilku tygodni po zachorowaniu).
4. Inne (rzadkie): zespół Reye’a (u chorych leczonych
kwasem acetylosalicylowym, głównie u dzieci), zapalenie
mięśnia sercowego, stawów, nerek, objawowe zapalenie
wątroby, małopłytkowość, zapalenie cewki i/lub pęcherza
moczowego (dysuria).
Rokowanie
U osób z prawidłową odpornością przebieg zazwyczaj łagodny; choroba pozostawia długotrwałą odporność na ospę wietrzną (na całe życie). W grupach ryzyka ospa trwa dłużej, ma cięższy przebieg, większe jest ryzyko powikłań. Zgony z powodu powikłań ospy wietrznej są rzadkie (1/50 000 zachorowań; u dorosłych 1/3000), ale u chorych z upośledzoną odpornością śmiertelność do 15%, a w zapaleniu płuc u kobiet w ciąży ~40%.
Zapobieganie
Metody swoiste
1. Szczepienie ochronne: p. Immunoprofilaktyka chorób infekcyjnych u dorosłych; podstawowa
metoda profilaktyki.
2. Immunoprofilaktyka bierna (swoista immunoglobulina
– VZIG [Varitect]; p. Immunoprofilaktyka chorób infekcyjnych u dorosłych) w profilaktyce
poekspozycyjnej:
1) noworodki, których matki zachorowały na ospę wietrzną
między 5. dniem przed porodem a 2. dniem po porodzie
2) pacjenci (nieszczepieni, nie chorowali na ospę wietrzną) z istotnym niedoborem odporności komórkowej (pierwotnym
lub nabytym, np. w stanie immunosupresji)
po kontakcie z chorym na ospę.
3. Profilaktyka farmakologiczna: u pacjentów z pkt 2), gdy VZIG niedostępna lub >96 h po kontakcie –
acyklowir 800 mg p.o. co 6 h od 7. dnia po kontakcie z osobą
chorą, przez 7 dni.
Metody nieswoiste
1. Izolacja (zwłaszcza od osób z grupy ryzyka):
1) chorych – przez ≥5 dni po wystąpieniu osutki do przyschnięcia
wszystkich wykwitów; w przypadku plamisto-grudkowej
osutki u osoby szczepionej – do czasu gdy
nie pojawiają się nowe wykwity i/lub osutka ustępuje
(blednie; zmiany nie muszą zniknąć)
2) podatnych na zakażenie osób po kontakcie z chorym – od 10. do 21. dnia po kontakcie, a gdy podano VZIG (Varitect)
lub IVIG, to do 28. dnia; jeśli to możliwe, pacjentów
po kontakcie należy wypisać ze szpitala do domu, a nieuodporniony personel, który miał kontakt z chorym,
trzeba odsunąć na ten czas od opieki nad pacjentami.
2. Obowiązek zgłoszenia do PSSE: w każdym przypadku
podejrzenia zachorowania.
Badania przesiewowe
U personelu medycznego i osób z grupy ryzyka, którzy nie byli szczepieni i nie chorowali na ospę (brak dokumentacji lekarskiej), powinno się wykonać przesiewowe badanie serologiczne. Jeśli nie stwierdzi się swoistych IgG, należy pilnie wykonać szczepienie (jeśli nie ma przeciwwskazań).