Etiologia i patogeneza
1. Czynnik etiologiczny: wirus świnki. Wrotami
zakażenia są drogi oddechowe; wstępna replikacja zachodzi w komórkach nabłonka oddechowego, następnie rozwija
się wiremia i zakażenie wielu narządów i tkanek (m.in.
ślinianki, OUN).
2. Rezerwuar i droga przenoszenia: ludzie są jedynym
rezerwuarem. Źródłem zakażenia jest chory lub
zakażony bezobjawowo człowiek. Zakażenie przenosi się
drogą kropelkową przez kontakt bezpośredni lub pośredni z zakaźnym materiałem lub ze skażonymi przedmiotami
(krew, ślina, płyn mózgowo-rdzeniowy, mocz).
3. Okres wylęgania i zakaźności: okres wylęgania
wynosi 14–24 dni (śr. 16–18). Chory może być źródłem
zakażenia od 7 dni przed wystąpieniem obrzęku ślinianek
do 9 dni po jego wystąpieniu (wirus jest obecny w moczu do 2 tyg.).
Obraz kliniczny
W 20–30% przypadków przebieg jest bezobjawowy. W postaciach objawowych obserwuje się nagły początek i ostry przebieg. Mogą występować wszystkie poniższe
zespoły objawów, ich kombinacja lub tylko 1 z nich.
1. Okres objawów zwiastunowych (objawy grypopodobne):
rzadko u dzieci, częściej u dorosłych, 1–7 dni
przed wystąpieniem obrzęku ślinianek.
2. Zapalenie ślinianek: najczęściej przyusznych
(60–70%), rzadziej podżuchwowych (10%), zwykle obustronne
(~70%); ślinianki mogą być zajmowane kolejno lub
jednocześnie.
1) ból i obrzęk ślinianek – największy w 2. lub 3. dniu;
ślinianka jest „ciastowata”, rzadziej twarda, skóra nad
nią jest napięta, niezmieniona, stopniowo obrzęk obejmuje
otaczające tkanki (okolice skroni, łuku jarzmowego,
wyrostka sutkowatego, szyi), odsuwając małżowinę
uszną na zewnątrz (ryc. 1). Objawy te zmniejszają
się po 3–4 dniach, ustępują po ~7 dniach.
2) zaczerwienienie okolicy ujścia przewodu ślinianki przyusznej z obrzękiem brodawki na błonie śluzowej policzka
3) zmniejszone wydzielanie śliny (uczucie suchości w jamie
ustnej), ból ślinianki nasilający się podczas spożywania
kwaśnych pokarmów (lub innych silnie stymulujących
wydzielanie śliny)
4) trudności w żuciu, połykaniu i otwieraniu ust
5) gorączka (38–39°C) – pojawia się równolegle z obrzękiem
ślinianek, utrzymuje 3–4 dni; występuje ponownie w razie zajęcia kolejnych ślinianek lub powikłań; u małych dzieci może nie występować
6) inne objawy – złe samopoczucie i osłabienie, ból głowy,
utrata łaknienia, wymioty.
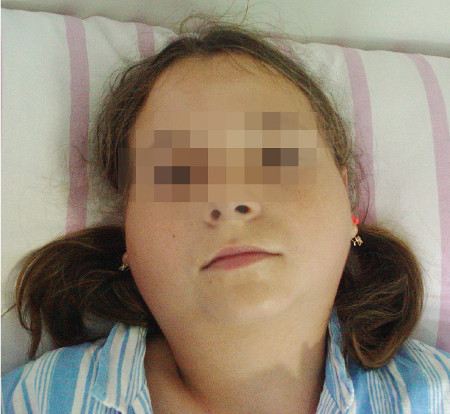
Ryc. 1. Świnka – jednoczesne, obustronne zajęcie ślinianek przyusznych i podżuchwowych
3. Zapalenie opon mózgowo-rdzeniowych
(ZOMR): zmiany w płynie mózgowo-rdzeniowym
typowe dla zapalenia wirusowego występują u 60–70%
chorych na świnkę, ale w większości przypadków przebieg
jest skąpo- lub bezobjawowy. Objawy kliniczne (zespół oponowy)
występują u 5–10% chorych, częściej u dorosłych niż u dzieci, zazwyczaj między 4. a 8. dniem choroby (rzadziej
przed zapaleniem ślinianek lub w okresie zdrowienia), najczęściej
ma niewielkie nasilenie i objawy ustępują w ciągu
tygodnia. Możliwe jest ZOMR bez objawów zapalenia
ślinianek. Zapalenie opon mózgowo-rdzeniowych i mózgu o ciężkim przebiegu występuje rzadko (2/100 000
zachorowań); śmiertelność wynosi ~1%.
4. Zapalenie jądra i najądrza: jedno- lub obustronne;
występuje u 30–40% chorych chłopców (w okresie dojrzewania) i młodych mężczyzn, zwykle pod koniec 1. tyg.
(często z ZOMR). Może powodować upośledzenie funkcji
plemnikotwórczej i niepłodność (rzadko, raczej w zapaleniu
obustronnym). Objawy pojawiają się nagle – gorączka, silny
ból jądra promieniujący do krocza, obrzęk, zaczerwienienie i ocieplenie, ból podbrzusza, głowy, dreszcze, nudności i wymioty; objawy utrzymują się zwykle 4 dni.
5. Zapalenie jajnika: jedno- lub obustronne; występuje u 5–7% dziewcząt po okresie dojrzewania i kobiet. Objawy
mniej nasilone niż w przypadku zapalenia jądra, bardziej
przypominają ostre zapalenie wyrostka robaczkowego
(ból i tkliwość w podbrzuszu); nie powoduje niepłodności.
6. Zapalenie trzustki: występuje u <10% chorych,
zazwyczaj w późniejszym okresie choroby (nawet do kilku
tygodni po obrzęku ślinianek), w ~1/3 przypadków bez zapalenia
ślinianek. Objawia się ostrym bólem w nadbrzuszu
(promieniującym ku stronie lewej i do pleców), nudnościami i wymiotami, gorączką i dreszczami oraz biegunką.
Zwiększona jest aktywność lipazy we krwi (aktywność
amylazy we krwi i moczu jest zwiększona także w zapaleniu
ślinianek). Ustępuje zwykle samoistnie w ciągu 7 dni.
7. Inne (rzadko): zapalenie gruczołu łzowego, tarczycy,
grasicy, wątroby, gruczołu piersiowego, nerek.
Rozpoznanie
W typowych przypadkach rozpoznanie ustala się na podstawie wywiadu, kontaktu oraz badania klinicznego; badania pomocnicze nie są potrzebne. Podstawą pewnego rozpoznania są wyniki badań wirusologicznych (p. niżej). Możliwe, ale rzadkie, są zachorowania u osób uprzednio zaszczepionych (nawet 2 dawkami), zwłaszcza w wyniku bliskiego i intensywnego kontaktu (nastolatki/młodzi dorośli).
Badania pomocnicze
1. Identyfikacja czynnika etiologicznego:1) badania serologiczne (podstawowa metoda; materiał: surowica) – swoiste przeciwciała IgM w ostrym okresie choroby i/lub ≥4-krotne zwiększenie miana swoistych przeciwciał IgG w odstępie 2–4 tyg. (najczęściej ELISA). W zakażeniach u osób uprzednio zaszczepionych zwykle dochodzi tylko do wzrostu IgG, rzadko ponownie pojawiają się IgM.
2) izolacja wirusa (w wątpliwych przypadkach; materiał: krew, ślina, mocz, PMR) – w hodowli komórkowej lub wykrycie RNA wirusa metodą RT-PCR.
2. Inne: zwiększenie aktywności amylazy we krwi i w moczu świadczy o zajęciu ślinianek.
Rozpoznanie różnicowe
1) infekcyjne zapalenie ślinianek – wirusowe (wirus paragrypy,
grypy, CMV, Coxsackie, ECHO, limfocytowego
zapalenia opon i mózgu, HIV, EBV), bakteryjne, w tym
ropień (najczęściej gronkowiec, rzadziej Mycobacterium,
Actinomyces); w ujściu przewodu ślinowego może być
widoczna ropna wydzielina (samoistnie lub po uciśnięciu
ślinianki), choroba kociego pazura (powiększenie węzłów
przedusznych, zespół Parinauda), toksoplazmoza nabyta
2) przyczyny nieinfekcyjne powiększenia ślinianek – kamica
ślinianki i/lub przewodu ślinowego, zwężenie dróg
odprowadzających (obrzęk okresowy – zalecane USG,
sialografia), torbiel, naczyniak lub nowotwór ślinianki
(zalecane USG, badanie histologiczne), zespół Mikulicza
(zespół Sjögrena), makroglobulinemia Waldenströma,
sarkoidoza, odczyny alergiczne na leki (jodki, gwanetydyna,
fenylbutazon, tiouracyl), uraz, mukowiscydoza,
amyloidoza
3) choroby okolicznych tkanek i narządów – węzłów chłonnych,
nowotwory kości (np. żuchwy), zapalenie stawu
skroniowo-żuchwowego, przerost mięśnia mostkowo-sutkowo-obojczykowego
4) w przypadkach ZOMR bez zajęcia ślinianek – inne
aseptyczne ZOMR o wirusowej lub gruźliczej etiologii
5) w przypadkach z zajęciem jąder i najądrzy – zapalenie
bakteryjne (zakażenie chlamydiowe, kiła, rzeżączka,
gruźlica), uraz
Leczenie
Leczenie przyczynowe: nie ma.
Leczenie objawowe: w razie potrzeby stosuje się leki
przeciwgorączkowe i przeciwbólowe (paracetamol, NSLPZ,
niekiedy analgetyki opioidowe w zapaleniu trzustki).
Zaleca się częste pojenie, płukanie ust, unikanie kwaśnych
potraw. W przypadku zapalenia jądra i najądrza – leki
przeciwbólowe (niekiedy konieczne analgetyki opioidowe),
suspensorium (lub ciasna bielizna) i pozycja leżąca, co
dodatkowo zmniejsza ból. GKS są nieskuteczne, mogą
nasilić zapalenie ślinianek i zwiększyć ryzyko wtórnych
zakażeń bakteryjnych.
Powikłania
Występują częściej u dorosłych niż dzieci. Zapalenie jądra
może powodować upośledzenie funkcji plemnikotwórczej i niepłodność (rzadko, raczej w zapaleniu obustronnym).
Możliwe trwałe następstwa ciężkiego zapalenia opon
mózgowo-rdzeniowych i mózgu: głuchota typu odbiorczego
(5/100 000 przypadków; może wystąpić nawet bez neuroinfekcji),
padaczka, porażenia, wodogłowie.
Inne (rzadko):
1) neurologiczne – zespół Guillaina i Barrégo, poprzeczne
zapalenie rdzenia kręgowego, polineuropatie, zapalenie
błędnika, porażenie nerwu twarzowego
2) okulistyczne – zapalenie spojówek, twardówki, rogówki,
błony naczyniowej oka i tęczówki, nerwu wzrokowego
3) hematologiczne – małopłytkowość, napadowa hemoglobinuria
4) zapalenie stawów (ryzyko 0,4%, zwykle duże stawy)
5) zapalenie mięśnia sercowego
6) zachorowanie w I trymestrze ciąży zwiększa ryzyko
samoistnego poronienia.
Rokowanie
W większości przypadków rokowanie jest dobre i zależy od rodzaju powikłania (p. wyżej). Zachorowanie pozostawia trwałą odporność, tylko sporadycznie powtórne zachorowania (także u osób uprzednio zaszczepionych). Nawracające zapalenie ślinianek jest najczęściej spowodowane zwężeniem dróg odprowadzających (zalecana sialografia) lub towarzyszy zaburzeniom odporności (zakażenie CMV, HIV, zespół Mikulicza). Zakażenie w ciąży nie zwiększa ryzyka wad wrodzonych.
Zapobieganie
Metody swoiste
Szczepienie ochronne: p. Immunoprofilaktyka chorób infekcyjnych u dorosłych; podstawowa metoda profilaktyki.
Metody nieswoiste
1. Izolacja chorych: przez 9 dni od wystąpienia obrzęku
ślinianek.
2. Obowiązek zgłaszania do PSSE: w każdym przypadku
podejrzenia lub rozpoznania.