Etiologia i patogeneza
1. Czynnik etiologiczny: wirus odry; wnika do komórek
nabłonka górnych dróg oddechowych i spojówek,
namnaża się początkowo w okolicznych węzłach chłonnych i tkance limfatycznej, następnie przenika do krwi,
wywołuje wiremię i zakaża komórki układu limfatycznego w całym organizmie oraz nabłonek dróg oddechowych.
2. Rezerwuar i droga przenoszenia: ludzie są jedynym
rezerwuarem. Zakażenie przenosi się drogą kropelkową
oraz przez kontakt z zakaźnymi wydzielinami
(np. wydzielina dróg oddechowych).
3. Okres wylęgania i zakaźności: okres wylęgania
(do czasu pojawienia się objawów prodromalnych) wynosi
śr. 10 (8–12) dni, a do czasu pojawienia się osutki – śr. 14 (7–18) dni. Odrę cechuje duża zakaźność – ryzyko
zachorowania po kontakcie u osoby podatnej na zakażenie
jest bardzo duże. Chory zakaża inne osoby od momentu
wystąpienia objawów zwiastunowych do 3–4 dni po wystąpieniu
osutki. Wirus pozostaje zakaźny w powietrzu lub
na skażonych powierzchniach do 2 h.
Obraz kliniczny
Zakażenie prawie zawsze przebiega z objawami klinicznymi. Kolejno pojawiają się:
- objawy zwiastunowe (trwają kilka dni):
a) wysoka gorączka, nawet do 40°C (1–7 dni)
b) suchy kaszel (może się utrzymywać 1–2 tyg.)
c) nasilony nieżyt nosa
d) zapalenie spojówek (światłowstręt) – może mieć duże nasilenie (zwłaszcza u dorosłych), z obrzękiem powiek; ustępuje wraz z gorączką - plamki Koplika (ryc. 1) – szarobiałe liczne grudki na błonie śluzowej policzków w pobliżu zębów przedtrzonowych; pojawiają się 1–2 dni przed wystąpieniem osutki, a utrzymują się do 1–2 dni po jej wystąpieniu. Jest to objaw patognomoniczny, ale jego brak nie wyklucza odry.
- okres osutkowy (osutka plamisto-grudkowa) – plamki i grudki o barwie od ciemnoczerwonej do fioletowej i średnicy 0,1–1 cm, pojawiają się przez 2–4 dni; często w pierwszej kolejności na głowie (na czole, poniżej linii włosów, za uszami; osutka nie obejmuje skóry owłosionej), następnie stopniowo obejmuje tułów i kończyny; poszczególne wykwity zwykle zlewają się ze sobą (ryc. 2). Osutka zaczyna blednąć i zanikać po upływie 3–7 dni, w takiej samej kolejności, w jakiej się pojawiła, pozostawiając brunatne przebarwienia i delikatne złuszczanie naskórka (ryc. 2C).
- inne objawy (występują rzadziej) – jadłowstręt, biegunka, uogólnione powiększenie węzłów chłonnych.
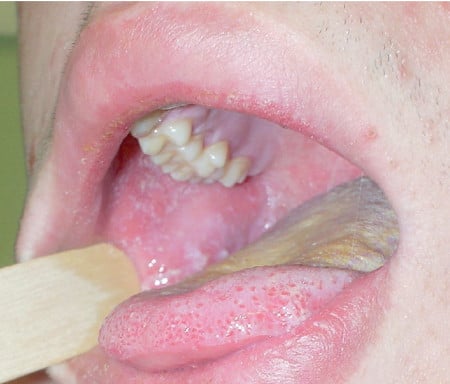
Ryc. 1. Odra – plamki Koplika na błonie śluzowej policzka
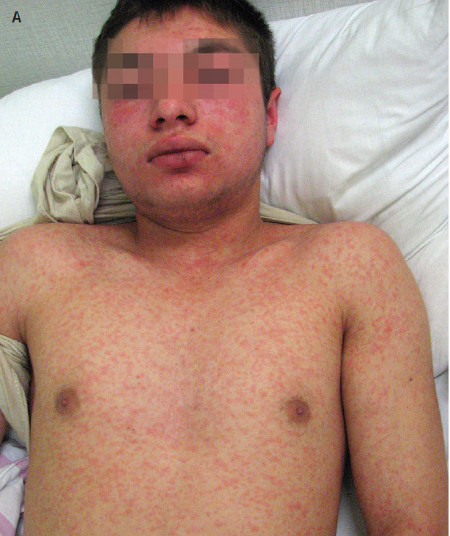
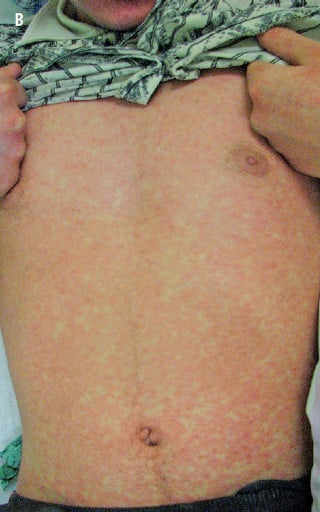
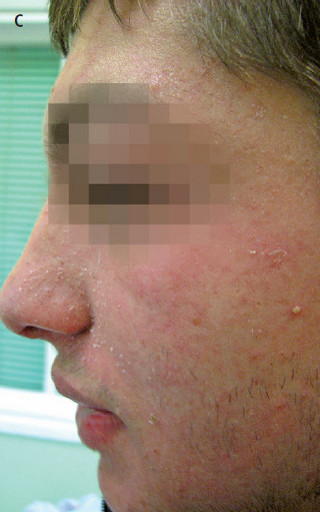
Ryc. 2. Odra. A – osutka na twarzy i tułowiu w 2. dniu okresu osutkowego. B – osutka na tułowiu („skóra lamparcia”) w 3. dniu okresu osutkowego. C – otrębiaste łuszczenie skóry twarzy po osutce.
Rozpoznanie
Podejrzenie choroby nasuwa obraz kliniczny, ale rozpoznanie
wymaga potwierdzenia badaniami laboratoryjnymi (serologia,
izolacja wirusa). Jeśli zachodzi podejrzenie odry, lekarz
ma obowiązek zgłoszenia zachorowania do Powiatowej Stacji
Sanitarno-Epidemiologicznej (PSSE) oraz wykonania badań
serologicznych w kierunku odry (bezpłatnie na koszt PSSE) i zamrożenia próbek moczu na badania wirusologiczne.
U osoby, która miała kontakt z chorym na odrę potwierdzoną
laboratoryjnie, można rozpoznać odrę także na
podstawie typowego obrazu klinicznego.
Badania pomocnicze
Wskazane są w każdym przypadku podejrzenia odry. Należy zabezpieczyć materiał do badań wirusologicznych i molekularnych.
Identyfikacja czynnika etiologicznego:
- badanie serologiczne (ELISA) – swoiste przeciwciała przeciwko wirusowi odry w klasie IgM w surowicy u osoby nieszczepionej w ciągu ostatnich 2–3 mies. Pojawiają się w ciągu 2–3 dni po wystąpieniu osutki i zanikają po 4–5 tyg. Materiał kliniczny (krew) należy pobrać po >7 dniach od wystąpienia osutki (największe stężenie swoistych IgM). Jeżeli próbkę pobrano wcześniej i wynik był ujemny, badanie należy powtórzyć. Gdy oznaczenie IgM jest niemożliwe, rozpoznanie potwierdza 4-krotne zwiększenie miana swoistych przeciwciał IgG w surowicy w odstępie 4 tyg. (w ostrej fazie choroby i w okresie rekonwalescencji).
- izolacja wirusa innego niż szczepionkowy (hodowla) – materiał kliniczny (wymaz z gardła, mocz, krew pełna pobrana na heparynę) najlepiej pobrać w ciągu 1–4 dni od wystąpienia osutki, należy przechować w zamrażarce i wysłać do PZH w Warszawie.
Rozpoznanie różnicowe
Inne choroby z uogólnioną osutką:
- zakażenia – płonica, różyczka, zakażenia enterowirusami, adenowirusami, parwowirusem B19, EBV (szczególnie po podaniu ampicyliny i amoksycyliny), mykoplazmą
- choroby nieinfekcyjne – osutki alergiczne, osutki polekowe.
Leczenie
Leczenie jest wyłącznie objawowe i obejmuje stosowanie leków przeciwgorączkowych, odpoczynek, zaciemnienie pokoju (światłowstręt) oraz prawidłowe nawodnienie i odżywianie chorego. Suplementacja witaminy A jest korzystna dla dzieci niedożywionych. W powikłaniach bakteryjnych stosuje się antybiotykoterapię.
Powikłania
Ryzyko jest większe u niemowląt i dorosłych (zwłaszcza niedożywionych i z niedoborami odporności komórkowej):
- zapalenie ucha środkowego (7–9%), płuc (1–6%; duża śmiertelność), mózgu (0,1%; śmiertelność 15%, u 25% chorych trwałe następstwa neurologiczne) i mięśnia sercowego, drgawki (0,5%), ślepota (pozagałkowe zapalenie nerwu wzrokowego)
- wtórne zakażenia bakteryjne i nasilenie objawów utajonej gruźlicy (odra powoduje znaczną przemijającą immunosupresję) – często o ciężkim przebiegu, mogą prowadzić do zgonu; utrzymywanie się gorączki dłużej niż kilka dni lub ponowne jej wystąpienie wskazuje na powikłania
- zgon 0,1–1/1000 zachorowań (ale nawet 20–30% u niemowląt w rozwijających się krajach)
- podostre stwardniające zapalenie mózgu (SSPE) – rzadkie (1–4/100 000), ale częstsze, gdy odra <2. rż. (1/8000), postępujące zaburzenie neurodegeneracyjne, prowadzące do zgonu; rozwija się na ogół kilka lub kilkanaście lat po zachorowaniu na odrę (mediana 7 lat).
Rokowanie
Choroba zwykle ma łagodny lub umiarkowanie ciężki przebieg. Po zachorowaniu pozostaje trwała odporność. Szczególnie ciężki przebieg i duże ryzyko powikłań notuje się u niedożywionych małych dzieci (zwłaszcza z niedoborem witaminy A) lub u pacjentów z niedoborem odporności. Do zgonu dochodzi rzadko, głównie wskutek powikłań (szczególnie u osób niedożywionych i z niedoborami odporności komórkowej – wtrętowe zapalenie mózgu, olbrzymiokomórkowe zapalenie płuc).
Zapobieganie
Metody swoiste
1. Szczepienie ochronne – rozdz. Immunoprofilaktyka chorób infekcyjnych u dorosłych; podstawowa metoda profilaktyki.
2. Immunoprofilaktyka bierna – rozdz. Immunoprofilaktyka chorób infekcyjnych u dorosłych; immunoglobulina w wyjątkowych sytuacjach u osób podatnych
na zachorowanie po kontakcie z chorym.
Metody nieswoiste
1. Izolacja chorych: przez 4 dni od wystąpienia osutki
(w przypadku pacjentów z niedoborem odporności przez
cały czas trwania choroby), a osób podatnych na zakażenie
(nieszczepionych), które miały kontakt z chorym – przez cały
okres wylęgania. W przypadku powikłań odry chory nie
zakaża kontaktujących się z nim osób i nie wymaga izolacji.
2. Obowiązek zgłaszania do PSSE: w każdym przypadku
podejrzenia zachorowania.