Jak cytować: Smereczyński A., Goncerz G.: Praktyka kliniczna – ultrasonografia brzucha: 39-letnia kobieta z przewlekłym bólem śródbrzusza. Med. Prakt., 2019; 6: 85–87, 105
Na konsultacyjne badanie USG jamy brzusznej
zgłosiła się 39-letnia kelnerka skarżąca się na występujący
od około 4 lat dokuczliwy ból brzucha
związany jedynie z ruchem tułowia. W nocy ból
ustępował, a pojawiał się i nasilał w miarę upływu
dnia do poziomu 6/10 we wzrokowej skali analogowej
(visual analog scale – VAS). Miał charakter
piekący i nie wiązał się z posiłkiem, a leki przeciwbólowe
tylko nieznacznie zmniejszały jego natężenie.
Pacjentka nie zgłosiła żadnych objawów
chorobowych ze strony przewodu pokarmowego, w tym zaburzeń defekacji. Urodziła o czasie drogą
pochwową dwoje zdrowych dzieci, a miesiączki
miała regularne w cyklu 29-dniowym. Od początku
choroby poddano ją drobiazgowej diagnostyce
laboratoryjnej i obrazowej – 4-krotnie wykonano
USG oraz raz tomografię komputerową (TK)
jamy brzusznej. Odcinek kręgosłupa piersiowo-lędźwiowy
oceniono za pomocą rezonansu magnetycznego
(MR). Wykonano endoskopię górnego odcinka
przewodu pokarmowego oraz kolonoskopię.
Ze względu na nieznacznie zwiększoną aktywność
amylazy w surowicy (220 U/l) wykonano wsteczną
endoskopową pankreatocholangiografię, po której
wystąpiło ostre zapalenie trzustki.
W obecnej sonografii jamy brzusznej nie udało
się stwierdzić żadnych zmian chorobowych w narządach
jamy brzusznej ani w ścianie brzucha.
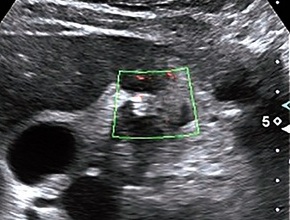
Przy badaniu chora uparcie wskazywała palcem bolesne miejsce, które znajdowało się w śródbrzuszu na prawo od pępka. W sonografii powłok miejsce to odpowiadało lokalizacji kresy półksiężycowatej, gdzie na dwóch przekrojach nie udało się uwidocznić żadnych nieprawidłowości (ryc. 1, strzałka wskazuje kresę).
Ryc. 1
Pytanie
Opisany obraz kliniczny i sonograficzny wskazuje
na
A. zespół jelita drażliwego
B. zespół usidlenia gałęzi skórnej przedniej nerwu międzyżebrowego
C. ból psychogenny
Prawidłowa odpowiedź: B
W diagnostyce sonograficznej brzucha skupiamy
się na poszukiwaniu zmian chorobowych w narządach wewnątrzbrzusznych. Natomiast
za przewlekły ból brzucha u dorosłych w 10–30%
przypadkach odpowiadają zmiany w powłokach.1-3 U dzieci odsetek ten oszacowano na 13%.4 Badacze
holenderscy ustalili, że ostre objawy związane z zespołem usidlenia gałęzi skórnej przedniej
nerwu międzyżebrowego (anterior cutaneous nerve
entrapment syndrome – ACNES) stanowią około
2% wszystkich przypadków trafiających na SOR.5
Zdecydowana większość autorów podkreśla znikomą
znajomość tego zespołu wśród lekarzy różnych
specjalności klinicznych, co się przyczynia
do pomyłek diagnostycznych, mimo przeprowadzenia
wielu zbędnych badań diagnostycznych i ich
wyników frustrujących dla lekarza oraz pacjenta.
Ostatecznie skutkuje to decyzją o błędnej terapii,
niekiedy operacyjnej.1-5
ACNES jest klasyczną patologią kliniczną, w której badania laboratoryjne i wyrafinowane
metody obrazowe (endoskopie przewodu pokarmowego,
USG, TK, MR, PET/TK) oraz laparoskopia
nie wyjaśniają przyczyny dolegliwości chorego.
To właśnie uporczywy ból brzucha i ujemne wyniki
wspomnianych badań składają się na obraz
ACNES. Sonografia jest przydatna w tych przypadkach,
ponieważ pozwala na:
1) wykluczenie istotnych patologii trzewi i ściany
brzucha, a przez powiązanie z obrazem klinicznym i wynikami innych badań – na rozpoznanie
ACNES z dużym prawdopodobieństwem
2) kontrolowane precyzyjne wstrzyknięcie analgetyku w okolicę blaszki przedniej pochewki
mięśnia prostego brzucha lub w okolicę powięzi
poprzecznej, którego korzystny efekt
terapeutyczny potwierdza istniejącą patologię
– na taką zaletę USG zwracają uwagę Shian i Larson,6 sugerując użycie nawet najprostszego
przenośnego aparatu.
Za miejsce podrażnienia gałęzi skórnej przedniej nerwu międzyżebrowego w powłokach brzusznych przyjmuje się okolicę brzegu bocznego mięśnia prostego brzucha (dokładnie kresa półksiężycowata), gdzie objęty pierścieniem włóknistym pęczek naczyniowo-nerwowy z głębi przebija się przez rozcięgno pod kątem prostym w obręb tkanki podskórnej. W patogenezie wymienia się następujące mechanizmy: wypychanie z tendencją przepuklinową, pociąganie lub wtórne pociąganie przez zmianę bliznowatą.2 Konsekwencją takich mechanizmów jest niedokrwienie nerwu (uszkodzenie naczyń nerwów) co się przejawia bólem. Przyczyną może być otyłość, ciąża, praca fizyczna, sport wyczynowy, uraz, a nawet długotrwałe siedzenie. W części przypadków za ten rodzaj neuropatii odpowiedzialne są zmiany pooperacyjne w powłokach. Jednak w 50% przypadków ACNES nie można pewnie określić czynnika wyzwalającego.2,4 Warto dodać, że powłoki brzuszne są unerwione czuciowo przez 5 nerwów rdzeniowych – 4 nerwy międzyżebrowe i nerw podżebrowy (Th8–Th12; niektórzy dodają jeszcze Th7), które po obu stronach brzucha zaopatrują odpowiednie dermatomy (ryc. 2).
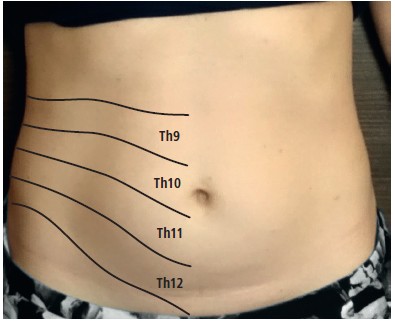
Ryc. 2
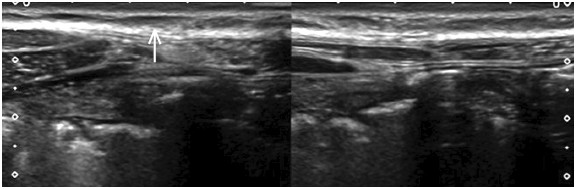
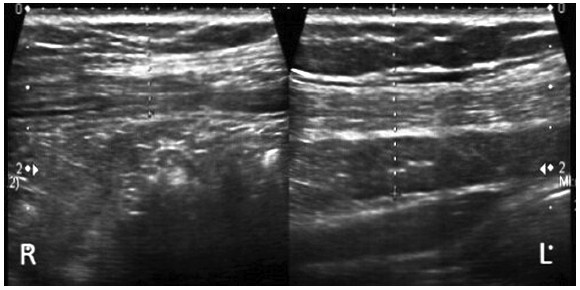
W ACNES nie stwierdza się uchwytnych następstw tej neuropatii w powłokach, tak jak to bywa na przykład po przecięciu nerwów międzyżebrowych w czasie lumbotomii z przyczyn urologicznych. Na rycinie 3 pokazany jest zanik mięśni ściany brzucha po stronie prawej (R) w porównaniu ze stroną lewą (L) w wyniku nefrektomii prawostronnej.
Ból punktowy w ACNES jest typowy dla bólu
somatycznego. Potwierdzeniem tego jest dodatni
wynik testu opisanego w 1926 roku przez amerykańskiego
lekarza Johna B. Carnetta – napięcie
mięśni brzucha przy uniesieniu głowy i górnej części tułowia u pacjenta leżącego na plecach wyzwala
lub nasila ból w określonym punkcie brzucha.1-5
Taki efekt uzyskałem u chorej opisanej w zagadce.
Van Assen i wsp. dodają do tego inne próby diagnostyczne, a mianowicie nadwrażliwość czuciową
tego miejsca przy dotykaniu patyczkiem zakończonym
nawiniętą watą, po przyłożeniu wacika nasączonego
oziębionym alkoholem lub przy chwyceniu
fałdu skórnego palcami (uszczypnięcie).5
Chrona i wsp. na podstawie 8. publikacji zaproponowali
następujące kryteria kliniczne rozpoznania
ACNES:7
1) punktowy ból po jednej stronie brzucha w miejscu
wskazanym palcem przez pacjenta, co odpowiada
bocznemu brzegowi mięśnia prostego
brzucha
2) dodatni test Carnetta
3) dodatni test uszczypnięcia i/lub nadwrażliwość
skóry na lekki dotyk i niską temperaturę
4) prawidłowe wyniki badań laboratoryjnych,
szczególnie wskazujące na brak stanu zapalnego i przyczyny bólu chirurgicznego
5) ujemny wynik badania obrazowego ściany brzucha
6) chwilowe ustąpienie lub zmniejszenie natężenia bólu co najmniej o 50% po wstrzyknięciu
analgetyku we wskazane bolesne miejsce.
Nie bez znaczenia będą również kryteria sonograficzne
sugerujące ACNES, które ustaliłem na podstawie 11 własnych pacjentów:
1) brak zmian chorobowych w narządach wewnątrzbrzusznych
albo brak związku wykrytych
zmian z obrazem klinicznym ACNES
2) brak zmian w powłokach brzusznych, które byłyby
odpowiedzialne za obraz ACNES (chodzi o blizny pooperacyjne lub pourazowe w powłokach)
3) wykluczenie zrostów trzewno-otrzewnowych w miejscu bólu przez zastosowanie testu oddechowego.
Lindsetmo i Stulberg w różnicowaniu ACNES
wymieniają aż 13 patologii.1 Wydaje się, że najważniejsze
to dyskopatia w dolnej części odcinka
piersiowego kręgosłupa, neuropatia cukrzycowa,
neuralgia nerwu biodrowo-podbrzusznego i nerwu
biodrowo-pachwinowego, zrosty trzewno-otrzewnowe,
guzy oraz przepukliny powłok brzusznych.
Ryc. 3
Ze względu na małą skuteczność analgetyków
nieopioidowych i opioidów w leczeniu ACNES znalazły
zastosowanie następujące metody:
1) wstrzyknięcie, najlepiej pod kontrolą USG, w przestrzeń pod blaszkę przednią mięśnia
prostego brzucha, jednego z następujących
środków: lidokainy 1% lub innego środka znieczulającego
(niekiedy z glikokortykosteroidem),
alkoholu etylowego, toksyny botulinowej, 5–7%
wodnego roztworu fenolu
2) przezskórna stymulacja prądem
3) bezpośrednia stymulacja pulsującymi falami
radiowymi (45 V, <42°C, 20 ms i 2 Hz, przez około 6 min)
4) fasciotomia i neurektomia lub wszczepienie
na otrzewną siatki plastikowej.1,4,7-9
Opisany przypadek kliniczny i przytoczone
dane z piśmiennictwa powinny zwiększyć świadomość i wiedzę lekarzy o istnieniu bólu brzucha
pochodzącego z powłok, w tym o nierzadkiej przyczynie,
jaką stanowi zespół usidlenia gałęzi skórnej
przedniej nerwu międzyżebrowego.
W ostatnio opublikowanej pracy zwrócono uwagę
na występowanie w ACNES bólu lustrzanego
po przeciwnej stronie powłok, co utrudnia diagnostykę.
Taki obraz kliniczny odnotowano u 146
(13%) spośród 1116 chorych z ACNES.10
Pacjentka z zagadki zdecydowała się na terapię
fizykalną przeprowadzoną przez rehabilitanta.
Po 3 sesjach ból całkowicie ustąpił na miesiąc.
Obecnie po nawrocie bólu poddaje się z powodzeniem
takiemu samemu leczeniu.
Piśmiennictwo:
1. Lindsetmo R.-O., Stulberg J.: Chronic abdominal wall pain – a diagnostic challenge for the surgeon. Am. J. Surg., 2009; 198: 129–1342. Glisson Brown J.R., Bernstein G.R., Friedenberg F.K. i wsp.: Chronic abdominal wall pain: an under-recognized diagnosis leading to unnecessary testing. J. Clin. Gastroenterol., 2016; 50: 828–835
3. Frumkin K., Delahanty L.E.: Peripheral neuropathic mimics of visceral abdominal pain: can physical examination limit diagnostic test? Am. J. Emerg. Med., 2018, https://doi. org/10.1016/j.ajem.2018.08.042
4. Siawash M., Roumen R., Ten W.T.A. i wsp.: Diagnostic characteristics of anterior cutanoeus nerve entrapment syndrome in childhood. Eur. J. Pediatr., 2018; 177: 935–939
5. Van Assen T., Brouns J.A., Scheltinga M.R. Roumen R.M.: Incidence of abdominal pain due to the anterior cutaneous nerve entrapment syndrome in an emergency department. Scand. J. Trauma Resusc. Emerg. Med., 2015; 23: 19–24
6. Shian B., Larson S.T.: Abdominal wall pain: clinical evaluation, differential diagnosis, and treatment. Am. Fam. Physisian 218; 98: 429–436
7. Chrona E., Kostopanagiotou G., Damigos D., Batista R.C.: Anterior cutaneous nerve entrapment syndrome: management challenges. J. Pain Res., 2017; 10; 145–156
8. Hadzic A.: Blokady nerwów obwodowych I anatomiczne podstawy anestezji regionalnej z wykorzystaniem ultrasonografii. Warszawa, Medmedia, 2013
9. Van Assen T., Boelens O.B., Van Eerten P.V. i wsp.: Long-term success rates after on anterior neurectomy in patients with an abdominal cutaneous nerve entrapment syndrome. Inter. J. Surg. Protocols, 2015; 157: 137–145
10. Maatman R.C., Werner M.U., Scheltinga M.R.M., Roumen R.M.H.: Bilateral distribution of anterior cutaneous nerve entrapment syndrome (ACNES): are clinical features and outcomes comparable to unilateral ACNES? Reg. Anesth. Pain Med., 2019, doi: 10.1136/ramp-2018-100 062