Tłumaczyła lek. Iwona Rywczak
Konsultowała dr hab. med. Anna Kubatko-Zielińska, Katedra Okulistyki, Klinika Okulistyki i Onkologii Okulistycznej Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
Skróty: AAP – American Academy of Pediatrics, HHS – Department of Health and Human Services
Reprinted with permission of Slack, Inc., www.slack.com from Robert W. Hered (2011). Effective vision screening of young children in the pediatric office. Pediatric Annals, 40 (2): 76–82.
Przesiewowe badania wzroku u dzieci są niezbędnym elementem postępowania profilaktycznego. Począwszy od pobytu na oddziale noworodkowym, poprzez cały okres wieku rozwojowego istotną rolę w wykrywaniu nieprawidłowości ze strony narządu wzroku odgrywa pediatra.1 Poszczególne elementy badania wzroku różnią się w zależności od wieku dziecka, ale można je łatwo uwzględnić w schemacie wizyty w gabinecie pediatrycznym. Najnowsze osiągnięcia technologiczne oraz postęp w wiedzy pozwalają na przeprowadzenie dokładnych i skutecznych badań. W niniejszym artykule omówiono najważniejsze zaburzenia, które można zidentyfikować za pomocą badań przesiewowych wzroku u dzieci w wieku przedszkolnym, uzasadniono celowość ich wykonywania, a także opisano ich różne metody.
Uzasadnienie wykonywania przesiewowych badań wzroku u dzieci
Objawy wielu chorób oczu u małych dzieci mogą pozostać niezauważone bez przesiewowych badań wzroku. W przeciwieństwie do osób dorosłych z zaburzeniami widzenia, małe dzieci z jednostronnym, a często również z istotnym obustronnym upośledzeniem widzenia raczej nie skarżą się na żadne dolegliwości, rzadko zgłaszają też, że słabo widzą. Tego typu zaburzenia najczęściej są rozpoznawane na podstawie badań przesiewowych, a od ich wczesnego wykrycia zależy rokowanie.Ostatnio w piśmiennictwie wiele uwagi poświęca się badaniom dzieci w wieku przedszkolnym w kierunku objawów niedowidzenia. Jednak odpowiednio dobrane i szerzej zakrojone przesiewowe badania wzroku pozwalają także na rozpoznanie wczesnych stadiów zaćmy dziecięcej i siatkówczaka, a niekiedy także innych nieprawidłowości narządu wzroku.
American Academy of Pediatrics (AAP), American Academy of Ophthalmology (AAO) oraz US Department of Health and Human Services (HHS) zalecają przeprowadzanie przesiewowego badania w kierunku niedowidzenia w poradni dziecka zdrowego.1,2 Mimo to obecnie w Stanach Zjednoczonych u wielu dzieci takie badania wykonuje się z opóźnieniem.3 Tę sytuację można poprawić tylko dzięki zaangażowaniu lekarzy i rodziców.
Choroby wykrywane za pomocą badań przesiewowych
Głównym celem badań przesiewowych u najmłodszych dzieci jest rozpoznawanie zaćmy i siatkówczaka.4 Chociaż łączna zachorowalność na siatkówczaka i zaćmę jest mała, skutki nierozpoznania tych chorób są poważne. Wykonanie badań przesiewowych w kierunku zaćmy i siatkówczaka należy do zadań pediatry. Natomiast głównym celem badań przesiewowych wzroku u dzieci w wieku przedszkolnym staje się niedowidzenie, związane z nim zaburzenia okulistyczne, zez i różnowzroczność (anizometropia).Siatkówczak
Siatkówczak (retinoblastoma [zwany także siatkówczakiem płodowym – przyp. red.]) jest najczęstszym wewnątrzgałkowym nowotworem złośliwym u dzieci, siódmym pod względem częstości występowania złośliwym nowotworem wieku rozwojowego.5 Najczęściej rozpoznaje się go u dzieci do ukończenia 3. roku życia. W <25% przypadków występuje rodzinnie. Podstawowym badaniem przesiewowym w kierunku siatkówczaka jest sprawdzenie obecności czerwonego refleksu w obu oczach. Nieprawidłowy, białawy odblask źreniczny jest nazywany leukokorią (z gr. biała źrenica). Wydaje się, że obecność czerwonego refleksu należy oceniać w czasie każdej wizyty w poradni dziecka zdrowego, a nie tylko podczas pobytu na oddziale noworodkowym, ponieważ siatkówczaki i zaćma mogą się rozwijać również w późniejszym okresie niemowlęcym.Siatkówczak objawia się także zezem. W związku z tym każde dziecko z taką nieprawidłowością należy dokładnie zbadać pod kątem obecności czerwonego odblasku w obu oczach. Opóźnienie wizyty 2-miesięcznego niemowlęcia z okresowym zezem u okulisty o kilka miesięcy jest uzasadnione tylko w przypadku potwierdzenia prawidłowego czerwonego refleksu. Niestety wiele dzieci z siatkówczakiem lub zaćmą dziecięcą trafia do okulisty zbyt późno i zbyt późno stawia się u nich diagnozę.5-7 Nierzadko się zdarza, że leukokorię jako pierwszy rozpoznaje ktoś z rodziny dziecka lub znajomy.5 Szansa na zachowanie gałki ocznej jest większa, gdy siatkówczak jest rozpoznawany przez pediatrę w czasie oceny czerwonego refleksu, a nie przez rodziców, którzy zwykle obserwują jego późniejsze objawy.7
Niekiedy białe lub żółte zabarwienie źrenicy jest widoczne na zdjęciach. Rodzice często są nieświadomi znaczenia tego objawu i nie zgłaszają go pediatrze. Nawet niektórzy lekarze bagatelizują ten objaw i niekiedy zwlekają ze skierowaniem tych pozornie zdrowych, bezobjawowych dzieci do okulisty. 6 Śmiertelność w przebiegu siatkówczaka zależy od stopnia zaawansowania choroby, a zatem od stadium guza w momencie rozpoznania. Rokowanie odnośnie do zachowania gałki ocznej oraz funkcjonalnej ostrości wzroku również zależy od stopnia zaawansowania choroby. Biorąc pod uwagę najnowsze osiągnięcia w dziedzinie chemioterapii dotętniczej, chemioredukcji oraz miejscowego leczenia (lasero- lub krioterapia), obecnie dostępnych jest kilka metod leczenia siatkówczaków bez konieczności wykonywania enukleacji (usunięcia gałki ocznej).8,9
Zaćma
Typowo zaćmę uważa się za chorobę wieku podeszłego, niekiedy jednak ma ona charakter wrodzony lub rozwija się u niemowląt. Zaćma występuje u 1–6 na 10 000 żywo urodzonych noworodków.10 Postępowanie w leczeniu zaćmy dziecięcej polega na wykonaniu zabiegu chirurgicznego z następową korekcją okularami, soczewkami kontaktowymi lub sztuczną soczewką wewnątrzgałkową. Rokowanie zależy od czasu rozpoczęcia leczenia, ponieważ zaćma szybko powoduje niedowidzenie ciężkiego stopnia. Leczenie rozpoczęte w pierwszych tygodniach życia daje doskonałe wyniki w zakresie prawidłowości widzenia.11-13Wyniki chirurgicznego leczenia zaćmy dziecięcej zwykle są dobre, natomiast konsekwencją późnego rozpoznania i niedowidzenia z nieużywania oka nierzadko są trwałe zaburzenia widzenia.11 Uzyskanie dobrego widzenia często zależy zatem od wykrycia przez pediatrę objawu białej źrenicy we wczesnym niemowlęctwie.
Niedowidzenie
Niedowidzenie jest zaburzeniem widzenia, które rozwija się w następstwie niedostatecznej stymulacji wzrokowej jednego lub obu oczu w okresie rozwoju procesu widzenia (p. Med. Prakt. Pediatr. 4/2011, s. 63–70 – przyp. red.). Niedowidzenie może się rozwinąć u dzieci w wieku przedszkolnym. Poważne choroby narządu wzroku mogą wpływać na prawidłowy rozwój widzenia, prowadząc do niedowidzenia. Chociaż przyczyną niedowidzenia są choroby okulistyczne, rozwija się ono w obrębie ośrodków wzrokowych kory mózgu.14 Nieleczone niedowidzenie z czasem prowadzi do trwałych zaburzeń widzenia.15 Najczęstszą przyczyną niedowidzenia jest zez.Różnowzroczność (anizometropia), czyli różnica refrakcji między jednym a drugi okiem, jest przyczyną niedowidzenia, nie dając nieprawidłowości w wyglądzie zewnętrznym dziecka. Brak bodźców wzrokowych, związany na przykład z zaćmą, może być przyczyną poważnego niedowidzenia. Niedowidzenie można wykryć w badaniu ostrości widzenia lub za pomocą obiektywnych testów przeznaczonych do oceny czynników ryzyka niedowidzenia, do których należy anizometropia, duże wady refrakcji i zez.
Niedowidzenie jest rzeczywiście częstym zjawiskiem. W przybliżeniu, niedowidzenie rozpoznaje się u jednego dziecka z jednej grupy przedszkolnej. Na podstawie wyników badań obliczono, że niedowidzenie dotyczy 1–5% dzieci, a odsetek ten prawdopodobnie jest większy u dzieci rasy białej.16-18
Zez
Zez polega na nieprawidłowym ustawieniu gałek ocznych – osie wzrokowe obu oczu nie są skierowane równocześnie w tym samym kierunku. Klasyfikacja zeza opiera się na kierunku odchylenia gałki ocznej, i na tej podstawie wyróżnia się na przykład zez zbieżny (ezotropia), rozbieżny (egzotropia) i zez ku górze (hypertropia). Dyskretny zez często jest rozpoznawany później niż jego bardziej ewidentne przypadki, dlatego kąt odchylenia w zezie jest odwrotnie proporcjonalny do stopnia niedowidzenia.19 W rozpoznawaniu zeza stosuje się test odblasków rogówkowych, test zasłaniania i test Brücknera.
Niedowidzenie – badanie przesiewowe
W Stanach Zjednoczonych niedowidzenie jest główną przyczyną jednoocznych zaburzeń widzenia u dorosłych w wieku przedemerytalnym, mimo że jego leczenie w wieku przedszkolnym jest skuteczne.20,21 Leczenie rozpoczęte z opóźnieniem jest przyczyną gorszej ostrości wzroku.15 Nieleczone niedowidzenie może natomiast wpływać niekorzystnie na osiągnięcia w nauce, poziom wykształcenia zawodowego oraz samoocenę w wieku dorosłym.19,22 Wada ta zwiększa również ryzyko rozwoju zaburzeń widzenia w drugim oku.19,23 Częstość występowania niedowidzenia w populacji ogólnej można znacząco zmniejszyć, wykonując badania przesiewowe u dzieci do ukończenia 4. roku życia.24-26Wczesne rozpoznanie niedowidzenia i rozpoczęcie leczenia poprawia wyniki terapii.26-29 W najnowszych badaniach wykazano, że bardzo wczesne wykrycie czynników wywołujących niedowidzenie za pomocą metody photoscreening (analiza zdjęć wykonanych za pomocą specjalnego aparatu lub kamery – przyp. red.) dodatkowo poprawia wyniki leczenia.26,29 W porównaniu z innymi procedurami medycznymi, koszt rozpoznania i leczenia niedowidzenia jest mały, a skuteczne leczenie zapewnia poprawę widzenia, która utrzymuje się przez dziesiątki lat.30,31
Dosyć częste występowanie niedowidzenia w obecnej populacji dorosłych prawdopodobnie wynika z niedostatecznej skuteczności badań przesiewowych stosowanych w przeszłości oraz nieprzestrzegania przez pacjentów zasad leczenia. Niestety jak dotąd nie udało się wyeliminować tych czynników. Na podstawie badania HHS 2002 National Health Interview Survey stwierdzono, że jedynie 36% dzieci <6. roku życia przeszło kiedykolwiek przesiewowe badanie wzroku.3 Według amerykańskich programów badań przesiewowych prowadzonych przez organizacje dobroczynne, odsetki te u dzieci w wieku przedszkolnym są nawet mniejsze i wynoszą 10 i 14% w wybranych stanowych programach badań przesiewowych.32 Ze względu na problemy z kierowaniem dzieci do specjalisty i ich niezgłaszanie się na umówione wizyty, nie wszystkie dzieci z negatywnym wynikiem testu przesiewowego są kierowane na pełne badanie wzroku.33 Objęcie przesiewowym badaniem wzroku w ramach podstawowej opieki zdrowotnej jak największej liczby dzieci w wieku przedszkolnym oraz odpowiednio wczesne kierowanie do specjalisty dzieci z nieprawidłowym wynikiem tego badania, daje szansę na istotne zmniejszenie częstości występowania trwałych zaburzeń widzenia wskutek niedowidzenia.
Badania przesiewowe dzieci
Kiedy wykonywać badania przesiewowe?
Wybór odpowiednich testów przesiewowych zależy przede wszystkim od wieku dziecka.1 Obecność czerwonego refleksu należy oceniać na oddziale noworodkowym i podczas każdej wizyty w poradni dziecka zdrowego, dopóki dziecko nie będzie w stanie rozpoznać optotypów. Należy również obejrzeć gałki oczne i powieki. U dzieci w wieku od 3 miesięcy do 5 lat stosuje się test odblasków rogówkowych. Można go połączyć z oceną czerwonych refleksów w teście Brücknera, który opisano poniżej.Umiejętność skupiania wzroku (fiksacji) i wodzenia wzrokiem ocenia się po ukończeniu 2.–3. miesiąca życia. U dzieci w wieku od 6 miesięcy do 5 lat stosuje się test zasłaniania (cover test). Po ukończeniu 4–5 lat w badaniu można wykorzystać tablice z optotypami obrazkowymi. Niekiedy takie badanie przeprowadza się również u młodszych dzieci (w wieku 3 lat), jednak jest ono wtedy bardziej czasochłonne, a jego wyniki mniej wiarygodne.
W odpowiedzi na problemy z wykonywaniem badań przesiewowych wzroku, zwłaszcza u dzieci =<3. roku życia, opracowano nowsze metody skriningowe. Urządzenia fotorefrakcyjne, takie jak PediaVision i SureSight Vision Screener, zaprojektowano w celu wykrywania nieprawidłowości w zakresie zdolności refrakcji i/lub ustawienia gałek ocznych, które poprzedzają niedowidzenie. Takie badanie jest wskazane u dzieci nienależących do grupy zwiększonego ryzyka chorób narządu wzroku, czyli u dzieci bez widocznych zaburzeń i chorób oraz nieobciążonych rodzinnym wywiadem. W przypadku dzieci narażonych na większe ryzyko takich chorób obowiązują inne zalecenia. Zgodnie z zaleceniami AAP, do okulisty należy kierować wszystkie dzieci z zespołem Downa przed ukończeniem 6. miesiąca życia.34 Wcześniaki należą natomiast do grupy zwiększonego ryzyka zeza, niedowidzenia i wad refrakcji, dlatego należy je kierować na kontrolne badania okulistyczne nawet po całkowitym ustąpieniu retinopatii wcześniaków.35 Wskazanie do skierowania dziecka do okulisty powinien również stanowić dodatni wywiad rodzinny w kierunku siatkówczaka i zaćmy wrodzonej.
Test czerwonych odblasków
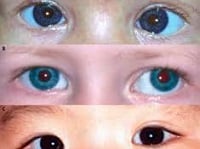
Czerwony odblask powstaje przy odbiciu światła od siatkówki. Każda przeszkoda (np. zaćma) przesłaniająca siatkówkę przesłania również czerwony odblask. W przebiegu niektórych chorób siatkówki, zwłaszcza w siatkówczaku, czerwony refleks w ogóle nie powstaje lub jest zniekształcony (p. ryc. 1.). Ocena obecności czerwonego odblasku jest prosta i szybka. Może ją przeprowadzić u wszystkich dzieci nieumiejących jeszcze mówić nawet najbardziej zapracowany lekarz. Badanie przeprowadza się za pomocą oftalmoskopu bezpośredniego, który kieruje się na źrenice z odległości 30–45 cm. W przypadku zaćmy czerwony odblask nie występuje lub jest zmętniały albo nieregularny. Niekiedy jednak źrenica przybiera kolor biały lub żółty. W przebiegu siatkówczaka może być obecny biały lub błyszczący odblask, tzw. kocie oko. Należy podkreślić, że nawet częściowe przysłonięcie czerwonego odblasku może być objawem poważnej choroby. Jeżeli czerwony refleks jest obecny w jednym oku, a w drugim jest on słabiej wyrażony lub ma inny kolor, dziecko należy jak najszybciej skierować do okulisty (p. ryc. 2.).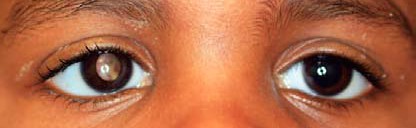
Ryc. 1. Leukokoria w siatkówczaku prawego oka (opublikowano dzięki uprzejmości Dr Roberta W. Hereda)
Ryc. 2. Zaćma wrodzona. Częściowe przysłonięcie czerwonego odblasku przez zaćmę warstwową
Oglądanie gałki ocznej
Poza oceną obecności czerwonego odblasku w oku niemowlęcia, należy również obejrzeć z zewnątrz gałki oczne i powieki. Opadanie powieki może być objawem niedowidzenia lub zaburzeń neurologicznych. Z chorobami gałki ocznej wiąże się także obecność małych i dużych rogówek – duża rogówka może towarzyszyć jaskrze niemowlęcej. Natomiast asymetria źrenic (anizokoria) może być objawem choroby oczu lub zaburzenia neurologicznego.
Ocena zachowania związanego z fiksacją
U małych dzieci, które jeszcze nie potrafią mówić, widzenie ocenia się jakościowo, obserwując umiejętność fiksacji (skupiania wzroku). W okresie niemowlęcym zachowania związane z widzeniem szybko ewoluują. Dziecko powinno zareagować na widok twarzy najpóźniej w wieku 6 tygodni, natomiast najpóźniej do ukończenia 2. miesiąca życia niemowlę powinno posiąść umiejętność wodzenia wzrokiem. Jeżeli po ukończeniu 3. miesiąca życia u dziecka obserwuje się słabą fiksację obuoczną i wodzenie wzrokiem, należy je skierować na konsultację okulistyczną.W wieku 4–6 miesięcy można ocenić fiksację osobno dla każdego oka, przysłaniając na zmianę prawe i lewe oko. Jeżeli przy zasłoniętym jednym oku fiksacja jest niedostateczna lub dziecko ma problemy z wodzeniem wzrokiem, albo energicznie protestuje po zakryciu jednego oka, można podejrzewać, że ostrość wzroku w odsłoniętym oku jest słaba. Oczopląs w każdym wieku również jest wskazaniem do konsultacji okulistycznej.
Test odblasków rogówkowych
Gładka, wypukła powierzchnia rogówki powoduje ostre odbicie światła z każdego punktowego źródła, takiego jak latarka kieszonkowa lub oftalmoskop bezpośredni. Położenie tego odblasku względem źrenicy i tęczówki zależy od ustawienia gałki ocznej.Aby przeprowadzić test odblasków rogówkowych, światło należy skierować w stronę oczu dziecka i obserwować odblaski rogówkowe w obu oczach równocześnie. Położenie odblasku skroniowo względem źrenicy sugeruje obecność zeza zbieżnego, czyli odchylenia gałki ocznej do wewnątrz. Natomiast nosowe położenie względem źrenicy sugeruje zez rozbieżny, czyli odchylenie gałki ocznej na zewnątrz (p. ryc. 3.).
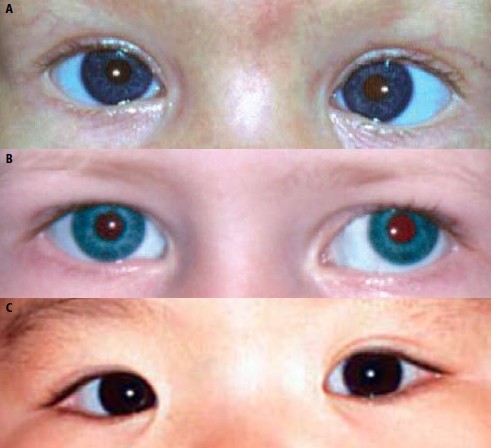
Ryc. 3. Ocena zeza za pomocą testu odblasków rogówkowych. (A) Skroniowa względem źrenicy lokalizacja odblasku rogówkowego w lewym oku wskazuje na zez zbieżny. (B) Nosowa względem źrenicy lokalizacja odblasku rogówkowego w lewym oku wskazuje na zez rozbieżny. (C) Prawidłowa lokalizacja odblasków rogówkowych w zezie pozornym.
Test Brücknera
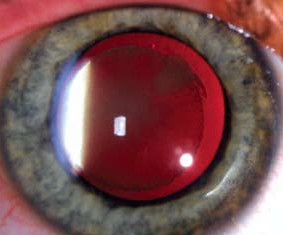
Test Brücknera polega na równoczesnym wykonaniu badania czerwonego odblasku i odblasków rogówkowych za pomocą oftalmoskopu bezpośredniego. Jest on pomocny w rozpoznawaniu zeza, różnowzroczności, leukokorii i anizokorii. Oftalmoskop należy trzymać w odległości 60–90 cm od dziecka, oglądając równocześnie czerwone odblaski i odblaski rogówkowe w obu oczach. Interpretacja położenia refleksów rogówkowych jest taka sama jak w teście standardowym. Tak jak w przypadku innych badań czerwonego odblasku, nieprawidłowy czerwony odblask w teście Brücknera może wskazywać na zaćmę lub siatkówczaka.Dodatkowo, jaśniejszy czerwony odblask w jednym oku może sugerować obecność zeza w tym oku. Różnica w kolorze czerwonego refleksu może być również wynikiem anizometropii, czyli różnej zdolności refrakcji w obu oczach, co jest czynnikiem ryzyka niedowidzenia (p. ryc. 4.). Każda nieprawidłowość w zakresie odblasków rogówkowych, symetrii czerwonego odblasku lub symetrii źrenic stwierdzona w teście Brücknera stanowi wskazanie do skierowania dziecka do okulisty.1
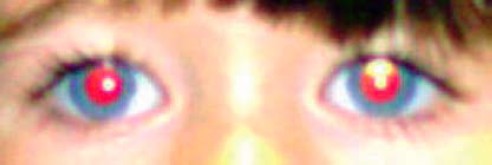
Ryc. 4. Test Brücknera. Asymetria czerwonych odblasków w różnowzroczności
Test zasłaniania
Test zasłaniania stosuje się w celu oceny ustawienia gałek ocznych i rozpoznania zeza. Polega on na naprzemiennym zakrywaniu obu oczu oraz obserwacji następowych ruchów odsłoniętego oka. Wystąpienie takich ruchów nastawczych może wskazywać na obecność zeza.
Tablice z optotypami obrazkowymi
Głównym celem przesiewowego badania wzroku za pomocą tablic u dzieci w wieku przedszkolnym jest wykrycie niedowidzenia. U dzieci, u których nie można jeszcze przeprowadzić badań z zastosowaniem tablic literowych, można skorzystać ze specjalnych tablic z optotypami obrazkowymi. Na podstawie badań przesiewowych w kierunku niedowidzenia można również wychwycić krótkowzroczność, astygmatyzm oraz zaburzenia widzenia wynikające z innych przyczyn.Według aktualnych wytycznych AAP, badanie wzroku z użyciem tablic należy przeprowadzić najpóźniej do ukończenia 3. roku życia, a w przypadku jego niepowodzenia, powtórzyć je w ciągu 6 miesięcy. Przeprowadzenie badania przesiewowego z wykorzystaniem tablic u dzieci <3. roku życia jest trudne. Znacznie lepsze wyniki pod względem skuteczności, skrócenia czasu koniecznego do przeprowadzenia badania oraz większej wiarygodności wyniku osiąga się u pacjentów w wieku 4 lat. Wśród najczęstszych przyczyn niepowodzenia badań przesiewowych u dzieci w wieku przedszkolnym pediatrzy wymieniają brak współpracy ze strony pacjentów, zbyt długi czas niezbędny do wykonania testu oraz brak szkolenia. Stosując tablice dostosowane do wieku oraz podkreślając znaczenie przesiewowych badań wzroku z zastosowaniem tablic u dzieci w wieku 4 lat, można skrócić długość badania, a także zwiększyć jego skuteczność i wiarygodność wyników.36
Tablice z optotypami HOTV i symbolami Lea stanowią dobrą propozycję badania przesiewowego dla dzieci w wieku 3–4 lat (p. ryc. 5.). Skuteczność badania można zwiększyć, ustawiając dziecko w odległości 3 metrów (a nie 6 m) od tablicy. U dzieci, u których nie udało się przeprowadzić badania, istnieje większe ryzyko rzeczywistego zaburzenia widzenia, dlatego należy rozważyć skierowanie takich pacjentów do okulisty.37 Oceniając ostrość widzenia za pomocą tablic, należy się upewnić, że każde oko jest badane oddzielnie. Często bowiem się zdarza, że dziecko z niedowidzeniem próbuje zerkać na tablicę okiem, które lepiej widzi. Aby uniknąć takich sytuacji, dobrze jest założyć zasłonkę na drugie oko zamiast trzymać ją w ręce. W celu zwiększenia czułości wykrywania niedowidzenia, należy pokazywać całe rzędy symboli lub liter jednocześnie, a nie poszczególne symbole. Ewentualnie w celu zapewnienia odpowiedniej czułości badania można użyć tablic z ramkami wokół symboli, pod warunkiem że pokazuje się tylko jeden symbol.
Wynik badania przesiewowego u 3- lub 4-letniego dziecka można uznać za prawidłowy, jeśli potrafi ono odczytać większość symboli z rzędu 20/40. W przypadku dzieci 5-letnich tę krytyczną linię można przesunąć do rzędu 20/32. Jeżeli ostrość widzenia w jednym oku jest mniejsza od tej wartości, dziecko należy skierować na dalsze badania. Sprawdzenie ostrości wzroku jedynie do krytycznego rzędu, warunkującego prawidłowy wynik testu, będzie mniej czasochłonne niż próba przeprowadzenia u każdego dziecka pełnego badania do rzędu 20/20, poprawi zatem wydajność badania przesiewowego.

Ryc. 5. Tablica z symbolami Lea to dobra metoda badania przesiewowego u dzieci 3- i 4-letnich