Opryszczka zwykła (łac. Herpes simplex) to choroba wirusowa wywoływana przez wirus opryszczki typu 1 i 2 (HSV-1, HSV-2). Zakażenie jest bardzo powszechne i może dotyczyć różnych okolic ciała – skóry, błon śluzowych, oczu czy ośrodkowego układu nerwowego. Wirus pozostaje w organizmie w stanie utajenia i może się okresowo uaktywniać, powodując nawroty zmian opryszczkowych.
Zobacz osobne artykuły:
SPIS TREŚCI
- Co to jest opryszczka
- Opryszczka błony śluzowej jamy ustnej i gardła (m.in. opryszczka na ustach)
- Opryszczka narządów płciowych
- Opryszczka narządu wzroku
- Opryszczka skóry
- Opryszczkowe zapalenie mózgu
- Zakażenia narządowe, opryszczka uogólniona
- Nawracające zapalenie opon mózgowo-rdzeniowych
- Co robić w razie wystąpienia objawów opryszczki
- Opryszczka – diagnoza
- Opryszczka – leczenie
- Opryszczka – powikłania
- Opryszczka – czy można zapobiec zakażeniu
- Opryszczka w pytaniach i odpowiedziach
Co to jest opryszczka?
Opryszczka, czyli zakażenie opryszczkowe ma postać wykwitów wywołanych przez dwa blisko ze sobą spokrewnione wirusy: HSV-1 i HSV-2 (Herpes simplex virus, wirus opryszczki zwykłej). Pierwszy z nich zwykle powoduje opryszczkę w górnej części ciała (wargi i jama ustna), drugi głównie na narządach płciowych, ale zdarza się też odwrotnie. Zmiany niezależnie od umiejscowienia oraz typu wirusa praktycznie nie różnią się wyglądem.
Jak często występuje zakażenie wirusem opryszczki (HSV)?
Zakażenia wirusami opryszczki są szeroko rozpowszechnione. Badania serologiczne wskazują, że przeważająca większość dorosłych (90%) jest zakażona wirusem HSV-1, a u co dziesiątego dorosłego występuje zakażenie HSV-2. Jednak tylko około połowy zakażonych osób cierpi na nawroty opryszczki wargowej. Zakażenia są często bezobjawowe.
Jak się można zarazić wirusem opryszczki (HSV-1 i HSV-2)?
Zakażenie przenosi się wyłącznie wśród ludzi przez bezpośredni kontakt (wirus znajduje się w wydzielinach), możliwe jest zakażenie okołoporodowe – z kobiety ciężarnej na płód lub na noworodka.
Może Cię zainteresować:
Wirus opryszczki typu 1 (HSV-1) przenosi się z wydzieliną pęcherzykową, śliną oraz przez bezpośredni kontakt z błonami śluzowymi i skórą, np. przy pocałunkach, czasami przez picie z jednego naczynia, używanie wspólnych sztućców, maszynek do golenia czy ręczników. Najbardziej zaraźliwy jest płyn z pęcherzyków. Oznacza to, że najłatwiej jest się zarazić przez kontakt z pęcherzykami. Możliwe jest jednak także zakażenie od osób bez objawów.
Czy można się zarazić opryszczką przez przedmioty?
Wirus szybko ginie w temperaturze pokojowej oraz po wyschnięciu, dlatego przenoszenie się opryszczki przez przedmioty lub drogą kropelkową należy do rzadkości.
Czytaj więcej: Żywotność wirusa opryszczki wargowej
Kiedy dochodzi do pierwotnego zakażenia HSV-1 i HSV-2?
Do zakażenia HSV-1 zwykle dochodzi w dzieciństwie, a HSV-2 podczas kontaktów seksualnych lub rzadko w czasie porodu. Pierwsze wniknięcie wirusa do organizmu, czyli zakażenie wirusem osoby dotychczas zdrowej, nazywamy zakażeniem pierwotnym. Natomiast nawrót opryszczki nazywamy zakażeniem nawrotowym.
Zakażenie HSV-1 nie chroni przed zakażeniem HSV-2.
Dlaczego opryszczki nie można całkowicie wyleczyć?
Nie ma możliwości całkowitego wyleczenia zakażenia HSV, ponieważ wspólną cechą wirusów opryszczki jest rozwój zakażenia latentnego, czyli trwającego całe życie osoby zakażonej, co oznacza, że będzie ona już zawsze miała w swoim organizmie wirusa opryszczki i okresowo go wydalała w ślinie lub wydzielinach płciowych.
Polecamy wywiad z dermatolog dr n. med. Agnieszką Rusin-Tupikowską:
Czego nie lubi opryszczka? Czy można pozbyć się jej na zawsze?
Gdzie „się ukrywa” wirus Herpes simplex w organizmie?
Po wniknięciu do organizmu wirus namnaża się, a następnie przemieszcza przez nerwy do neuronów czuciowych (HSV-1 lokuje się najczęściej w zwoju trójdzielnym, HSV-2 w zwojach nerwów rdzeniowych S2-S5), gdzie pozostaje w postaci utajonej (w stanie „uśpienia”), gotowy do reaktywacji w sprzyjających warunkach.
Nawroty opryszczki
Do sprzyjających warunków reaktywacji należą:
- ekspozycja na silne światło słoneczne (promieniowanie ultrafioletowe, UV)
- zakażenia górnych dróg oddechowych
- gorączka
- przemęczenie
- niedożywienie
- wyziębienie
- urazy
- zabiegi stomatologiczne
- miesiączka
- stosowanie glikokortykosteroidów
- operacje chirurgiczne
- stres.
Jak często występują nawroty opryszczki?
Częsta, nawrotowa opryszczka zdarza się u osób z prawidłową odpornością. Nawroty opryszczki wargowej mogą występować co kilka dni, a także w odstępie tygodni, miesięcy lub lat. U zdrowych osób obserwuje się tendencję do coraz rzadszego i łagodniejszego występowania nawrotów opryszczki wraz z upływem czasu.
Okres wylęgania opryszczki
Okres wylęgania opryszczki wynosi od 1 do 26 dni, zwykle 6–8 dni. Oznacza to, że objawy pierwotnego zakażenia wirusem opryszczki pojawiają się zwykle po upływie około tygodnia od kontaktu z osobą zakażoną.
Opryszczka – objawy
W miejscu wtargnięcia wirusa (zwykle przez błonę śluzową, rzadziej przez uszkodzoną skórę) osoba zakażona odczuwa objawy poprzedzające pojawienie się zmian:
- ból
- pieczenie
- świąd
- mrowienie.
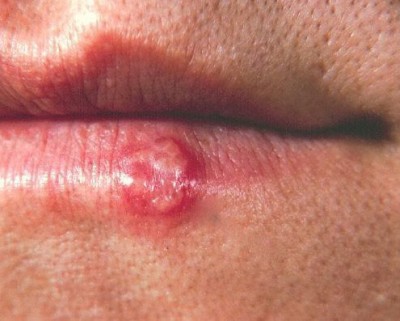
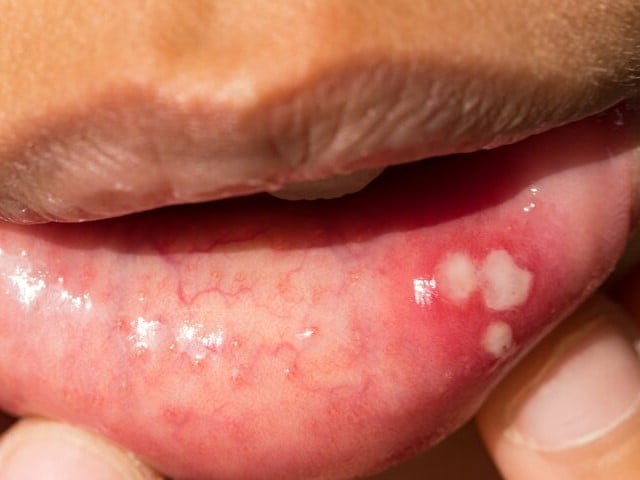
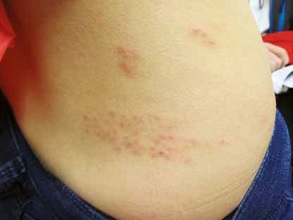
Opryszczka wargowa, zmiana w powiększeniu. Źródło: Wikimedia Commons
Po 2–3 dniach pojawia się grudka na podłożu zapalnym, a następnie drobne, bolesne pęcherzyki wypełnione przeźroczystym płynem, które pękają, pozostawiając owrzodzenia oraz nadżerki. Zmiany goją się samoistnie, zwykle bez śladów.
Różnice między opryszczką pierwotną a nawrotową
U osób z zakażeniem pierwotnym wykwity mają tendencję do zlewania się i utrzymują się przez kilka tygodni. W zakażeniach nawrotowych wykwity są skupione na mniejszym obszarze i znikają po 10–12 dniach.
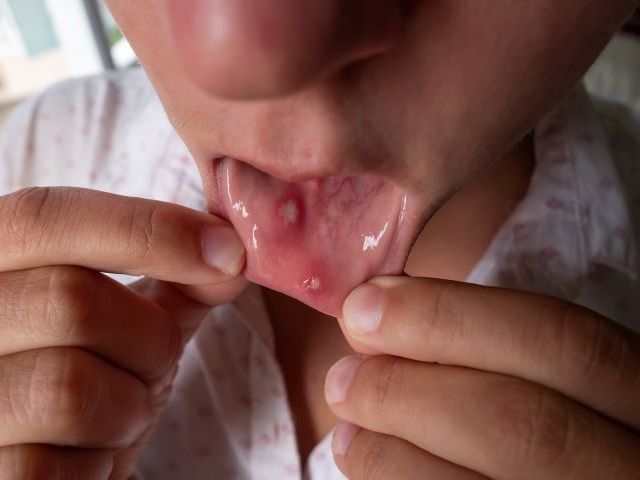
Opryszczka błony śluzowej jamy ustnej i gardła
Jako zakażenie pierwotne może mieć postać ostrego zapalenia błony śluzowej dziąseł i jamy ustnej oraz ostrego zapalenia gardła i migdałków podniebiennych. Przebiega wówczas jak ostre zapalenie z towarzyszącą gorączką. W zakażeniu nawrotowym jest to zwykle opryszczka wargowa.
Ostre zapalenie błony śluzowej dziąseł i jamy ustnej
- typowa dla małych dzieci
- okres wylęgania wynosi 3–6 dni
- objawy obejmują wysoką gorączkę, złe samopoczucie, jadłowstręt, obrzęk, zaczerwienienie i bolesność dziąseł, powiększenie regionalnych węzłów chłonnych; pęcherzyki, które powstają na błonie śluzowej jamy ustnej i języka oraz na skórze warg i wokół jamy ustnej, mają tendencję do zlewania się, tworzenia bolesnych owrzodzeń, a po pęknięciu – nadżerek
- ostre objawy utrzymują się 5–7 dni; gojenie zmian następuje po ok. 2 tygodniach
- wirus jest wydalany w ślinie przez 3 tygodnie (niekiedy dłużej).
Więcej na ten temat przeczytasz w artykule Ostre opryszczkowe zapalenie dziąseł i jamy ustnej
Ostre zapalenie gardła i migdałków podniebiennych
- występuje częściej u dorosłych niż u dzieci
- zwykle jest wywołane przez HSV-1, ale przyczyną może być też HSV-2 (towarzyszą mu wtedy zmiany na narządach płciowych)
- początkowe objawy to gorączka, złe samopoczucie, ból głowy, gardła, mięśni, następnie na migdałkach i tylnej ścianie gardła pojawiają się pęcherzyki, które pękają, tworząc nadżerki i owrzodzenia
- u ok. 30% chorych w pierwotnym zakażeniu HSV-2 występują objawy oponowe, u 5% zapalenie opon mózgowo-rdzeniowych o łagodnym przebiegu.
Więcej na ten temat przeczytasz w artykule Opryszczkowe zapalenie gardła i migdałków podniebiennych
Opryszczka wargowa
- jest to najczęstsza postać zakażenia nawrotowego wywołanego HSV-1 (rzadziej HSV-2)
- zwykle ma łagodny przebieg bez towarzyszących objawów ogólnych
- w okolicy ust – na ogół w kąciku, na pograniczu błony śluzowej i skóry – pojawiają się nieliczne skupiska bolesnych pęcherzyków zapalnych
- nawroty występują średnio dwa razy w roku, ale u niektórych zakażonych nawet co miesiąc
- największe wydalanie wirusa ma miejsce w ciągu pierwszej doby (może się utrzymywać do 5 dni).
Więcej na ten temat przeczytasz w artykule Opryszczka wargowa – przyczyny i leczenie opryszczki na ustach
Opryszczka narządów płciowych
Opryszczka narządów płciowych jest prawdopodobnie najczęstszym zakażeniem przenoszonym drogą płciową. Często przebiega skąpoobjawowo, bez typowych pęcherzyków lub zupełnie bezobjawowo, dlatego większość zakażonych osób nie zdaje sobie sprawy z tego, że są zakażone.
Typowe zmiany towarzyszące zakażeniu narządów płciowych przez HSV-1 lub HSV-2 to zgrupowane zapalne grudki i pęcherzyki na zewnętrznej powierzchni genitaliów, które przypominają opryszczkę na wargach.
Nawroty opryszczki narządów płciowych wywołanej przez HSV-1 są około 6 razy rzadsze niż wywołanej przez HSV-2.
Zakażenie pierwotne
- okres wylęgania wynosi 1–21 dni (zwykle 3–7 dni)
- z reguły ma ciężki przebieg, często towarzyszy mu ostre zapalenie gardła
- objawy ogólne – gorączka, ból głowy i mięśni, złe samopoczucie – dotyczą ok. 70% kobiet i ok. 40% mężczyzn
- pęcherzyki występują u mężczyzn na prąciu, rzadziej na mosznie, czy wewnętrznej powierzchni ud, u kobiet na wargach sromowych, kroczu, czasami na wewnętrznej powierzchni ud, w pochwie i na szyjce macicy; zmiany na skórze u kobiet są bardziej rozległe niż u mężczyzn; po 2–3 tygodniach zmiany przekształcają się w owrzodzenia i nadżerki, czasami pokryte strupem, a potem stopniowo ustępują; w rzadkich przypadkach zajęcie okolicy krzyżowej rdzenia kręgowego może spowodować ostre zatrzymanie moczu oraz objawy zapalenia rdzenia i korzonków nerwowych: ból, utratę lub zaburzenia czucia (parestezje) i wysypki, zwane zespołem Elsberga
- objawy miejscowe (zależne od lokalizacji zmian) – ból, wydzielina śluzowa z cewki moczowej lub pochwy, powiększenie węzłów chłonnych pachwinowych, zaburzenia oddawania moczu, tkliwość szyjki macicy przy stosunku – mogą się utrzymywać 10–17 dni
- u obu płci może wystąpić opryszczkowe zapalenie odbytnicy (zapalenie odbytu i odbytnicy) jako następstwo stosunków analnych
- wirus jest wydalany przez 10–12 dni.
Zakażenie nawrotowe
- przebiega łagodnie lub skąpoobjawowo
- objawy ogólne zwykle nie występują
- objawy miejscowe trwają od 2 godzin do 2 dni
- pęcherzyki występują u mężczyzn głównie na prąciu (często są niebolesne), u kobiet na wargach sromowych większych i mniejszych oraz na skórze krocza (mogą być bardzo bolesne)
- wirus jest wydalany przez ok. 5 dni.
Może Cię zainteresować:
- Opryszczka narządów płciowych
- Czy wirus opryszczki HSV-1 z ust może przenieść się na narządy płciowe?
- Czy opryszczkę z ust można przenieść w inne miejsca ciała?
Opryszczka narządu wzroku
Wykwity mogą występować na spojówce lub rogówce oka. Jest to groźna postać opryszczki, która może doprowadzić – w przypadku braku leczenia lub częstych nawrotów – do bliznowacenia rogówki, a nawet do utraty wzroku.
Pęcherzyki mogą się też pojawić na powiekach.
Może Cię zainteresować:
Opryszczka skóry
Wykwity poza twarzą i narządami płciowymi występują rzadko, są to:
- zanokcica opryszczkowa – czyli zakażenie wału paznokciowego; zmiany pęcherzykowo-krostkowe występują na opuszkach palca lub palców, pojawiają się nagle, towarzyszy im obrzęk, rumień i ból; zanokcica wywołana przez HSV-1 często występuje u pracowników ochrony zdrowia, którzy nie używają rękawiczek, zakażenie HSV-2 dotyczy zwykle osób w wieku 20–30 lat i rozwija się w wyniku kontaktów intymnych (dotykania narządów płciowych zakażonych osób)
- tzw. opryszczka zapaśników – występuje na skórze klatki piersiowej, uszu, twarzy i rąk, typowa dla sportowców uprawiających dyscypliny kontaktowe
- wyprysk opryszczkowy – szczególna postać zakażenia u chorych na atopowe zapalenie skóry; ma postać uogólnionej osutki pęcherzykowej, może stanowić zagrożenie życia.
Może Cię zainteresować:
Opryszczkowe zapalenie mózgu
Szacowana roczna zapadalność na opryszczkowe zapalenie mózgu wynosi około 1 na 500 000 osób, jest to więc rzadka choroba, ale bardzo groźna. Chorują najczęściej dzieci i młodzi ludzie poniżej 20. rż. zwykle w przebiegu zakażenia pierwotnego oraz dorośli po 50. rż. w przebiegu reaktywacji zakażenia.
Do typowych objawów należą:
- zaburzenia świadomości
- zmiany zachowania
- gorączka
- zaburzenia mowy
- niezborność
- napady drgawek
- niedowłady i porażenia nerwów czaszkowych.
U części chorych występuje obrzęk tarczy nerwu wzrokowego.
Śmiertelność chorych nieleczonych sięga 70%. Leczenie acyklowirem zmniejsza śmiertelność do 10–20%. Zapalenie mózgu pozostawia trwałe następstwa (porażenia i inne deficyty neurologiczne) u większości dorosłych chorych.
Nawracające zapalenie opon mózgowo-rdzeniowych
Jest to najpoważniejsza (o dużej śmiertelności), ale bardzo rzadka postać zakażenia wirusem HSV-2. Przebiega podobnie jak opryszczkowe zapalenie mózgu.
Może Cię zainteresować:
Zakażenia narządowe, opryszczka uogólniona
Zakażenia narządowe (np. zapalenie przełyku, zapalenie wątroby), czy opryszczka uogólniona występują najczęściej u pacjentów ze zmniejszoną odpornością (w tym po chemioterapii), otrzymujących leczenie immunosupresyjne po przeszczepieniu narządów czy w przebiegu AIDS oraz u noworodków. Jest to bardzo rzadka postać zakażenia wirusem opryszczki. Mogą się pojawić rozsiane pęcherzyki na skórze, ciężkie zapalenie mózgu, wątroby i innych narządów prowadzące do zgonu.
W zaburzeniach odporności przebieg zakażenia HSV jest ciężki, a rokowanie poważne.
Może Cię zainteresować:
- Zapalenie przełyku wywołane przez wirus opryszczki zwykłej
- Ostre wirusowe zapalenie wątroby u dziecka
Kiedy w przypadku opryszczki trzeba się zgłosić do lekarza?
Łagodne, mało nasilone, miejscowe zmiany wywołane przez wirusy opryszczki na ogół nie wymagają zgłoszenia się do lekarza. O pomoc należy się zwrócić w przypadku zmian rozległych, opryszczki, której towarzyszą objawy ogólne (np. gorączka, bóle mięśni, złe samopoczucie) oraz gdy współistnieją czynniki ryzyka – ciężkie choroby skóry, upośledzona odporność, przyjmowanie glikokortykosteroidów, leczenie onkologiczne (chemioterapia, radioterapia).
Pilnego zgłoszenia się do lekarza wymagają chorzy z objawami neurologicznymi, a także zmianami w obrębie narządu wzroku.
Leczenia wymaga opryszczka narządów płciowych. Szybkie zgłoszenie się do lekarza jest ważne ze względu na znacznie większą skuteczność leczenia przeciwwirusowego zastosowanego na początku zakażenia w porównaniu z leczeniem zastosowanym później.
Opryszczka – diagnoza
Wykwity mają na tyle charakterystyczny wygląd, że rozpoznanie ustala się zwykle na podstawie samego badania lekarskiego. W przypadku opryszczki narządów płciowych u kobiet przeprowadza się badanie ginekologiczne.
W zakażeniach inwazyjnych wskazane jest przeprowadzenie badań pomocniczych:
- izolacja HSV w hodowli komórkowej – metoda preferowana w opryszczce narządów płciowych; wynik ujemny nie wyklucza zakażenia
- PCR (polymerase chain reaction, reakcja łańcuchowa polimerazy) – wykrywa materiał genetyczny wirusów; wynik ujemny nie wyklucza zakażenia
- badania serologiczne – swoiste przeciwciała przeciwko HSV pojawiają się we krwi w ciągu kilku tygodni od zakażenia; stwierdzenie przeciwciał anty-HSV-2 na ogół świadczy o opryszczce narządów płciowych, stwierdzenie samych przeciwciał anty-HSV-1 jest trudniejsze do interpretacji.
Zakażenia narządowe lub ciężki przebieg choroby wymagają zwykle hospitalizacji oraz wykonania badań dodatkowych.
Opryszczka – leczenie
W przypadku zmian o niewielkim nasileniu można miejscowo stosować leki przeciwwirusowe (acyklowir, denotywir, dokozanol, tromantadynę), a także środki łagodzące objawy i wysuszające, np. pastę cynkową. W razie potrzeby – leki przeciwgorączkowe i przeciwbólowe. W opryszczce narządów płciowych leki do stosowania miejscowego są nieskuteczne.
W cięższych postaciach zakażeń opryszczkowych podaje się ogólnoustrojowo (doustnie lub dożylnie) leki przeciwwirusowe (acyklowir, walacyklowir), które hamują replikację (namnażanie się) wirusów HSV. Leki te zmniejszają nasilenie objawów zakażenia pierwotnego i nawrotowego, ale nie eliminują wirusa utajonego i nie zmniejszają ryzyka zakażenia innych osób ani częstości i ciężkości nawrotów po zaprzestaniu leczenia.
Leczenie zakażeń nawrotowych najlepiej rozpocząć w okresie objawów zwiastunowych, najpóźniej w dniu wystąpienia wykwitów.
U kobiet w ciąży stosuje się acyklowir, uważany za lek bezpieczny dla płodu.
Leczenie opryszczki ocznej powinien prowadzić okulista.
Opryszczka – powikłania
Opryszczka zwykle ustępuje (przechodzi w stan „uśpienia”), nie pozostawiając żadnych śladów. Jednak niewłaściwa pielęgnacja, brak leczenia mogą doprowadzić do powstania powikłań. Należą do nich:
- wtórne zakażenia bakteryjne lub grzybicze wykwitów
- zakażenie rozsiane (m.in. przełyku, nadnerczy, płuc, stawów, ośrodkowego układu nerwowego)
- rumień wielopostaciowy.
W przypadku noworodków może dojść do rozsianych pęcherzykowych wykwitów na skórze, ciężkiego zapalenia mózgu, wątroby i innych narządów, a w konsekwencji tego do zgonu.
Opryszczka dróg rodnych w czasie ciąży zwiększa ryzyko porodu przedwczesnego, wewnątrzmacicznego ograniczenia wzrastania i samoistnego poronienia. Opryszczka narządów płciowych lub tylko objawy zwiastunowe tej choroby u kobiety ciężarnej przed porodem są wskazaniem do cięcia cesarskiego.
Czy można zapobiec zakażeniu wirusem Herpes simplex (HSV)
U osób z częstymi i uciążliwymi nawrotami opryszczki zaleca się profilaktykę farmakologiczną (acyklowir, lub walacyklowir). Leczenie zmniejsza częstość nawrotów, poprawia jakość życia i zmniejsza ryzyko zakażenia partnera HSV-2.
Zapobiec zakażeniu można przez unikanie ryzykownych kontaktów seksualnych. Ryzyko zakażenia zmniejsza używanie prezerwatyw lateksowych (ale go nie eliminuje, wykwity mogą się pojawić w innej lokalizacji).
Osoby zakażone powinny informować partnerów o chorobie przed podjęciem współżycia seksualnego.
Kobiety w ciąży, które chorowały na opryszczkę narządów płciowych powinny przekazać tę informację lekarzowi.
Kobiety zdrowe, których partnerzy chorowali na opryszczkę narządów płciowych nie powinny podejmować współżycia płciowego w III trymestrze ciąży.
Czytaj też: Czy opryszczka wargowa u partnera jest przeciwwskazaniem do poczęcia dziecka?
Opryszczka w pytaniach i odpowiedziach
Czy reagując na pierwsze objawy opryszczki, można jej zapobiec?
Wirus opryszczki, kiedy wniknie już do organizmu, pozostaje w nim w postaci uśpionej. Zapobieganie zakażeniu wirusem opryszczki polega na unikaniu sytuacji, w których może dojść do zakażenia.
Jeśli jednak chodzi o to, czy leczenie podjęte od razu, kiedy się pojawią pierwsze objawy opryszczki wargowej (np. mrowienie) może zapobiec wystąpieniu wykwitów, to tak, jest to możliwe.
Czy nałożenie pasty do zębów na opryszczkę wargową może pomóc?
Pasta nie zawiera substancji przeciwwirusowych i dlatego nie hamuje namnażania się wirusa i nie jest stosowana w leczeniu opryszczki. Nałożenie pasty na zmiany może dać chwilowe uczucie ulgi (pasta działa wysuszająco), ale w dłuższej perspektywie może podrażnić skórę i opóźnić gojenie.
Jakie są skuteczne domowe sposoby na opryszczkę na ustach?
Popularne, rozpowszechniane w Internecie jako niezawodny sposób na opryszczkę smarowanie jej czosnkiem, czy cebulą należy do metod niezweryfikowanych naukowo. Nie zaleca się stosowania tego rodzaju rozwiązań.
Należy unikać dotykania wykwitów. W żadnym razie nie należy przebijać pęcherzyków.
W aptekach dostępne są bez recepty różnego rodzaju preparaty na opryszczkę w postaci kremów, płynów i plastrów.
Czy opryszczka może się pojawić na brodzie?
Tak.
Czy opryszczka może wystąpić w nosie?
Tak.
Czy opryszczka może wystąpić na policzku?
Tak.
Czy opryszczka może się pojawić na podniebieniu?
Tak.
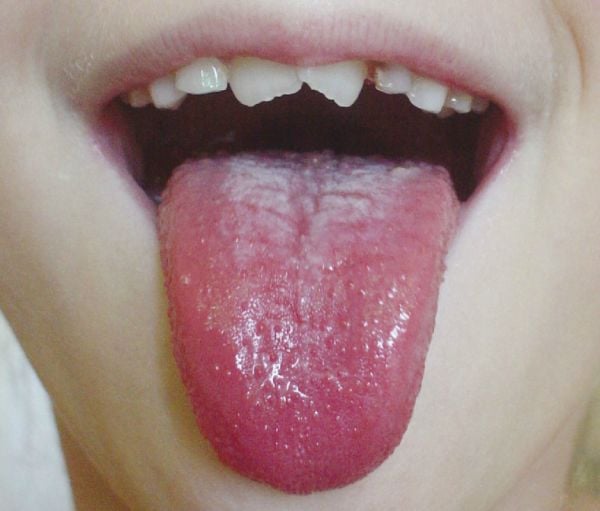
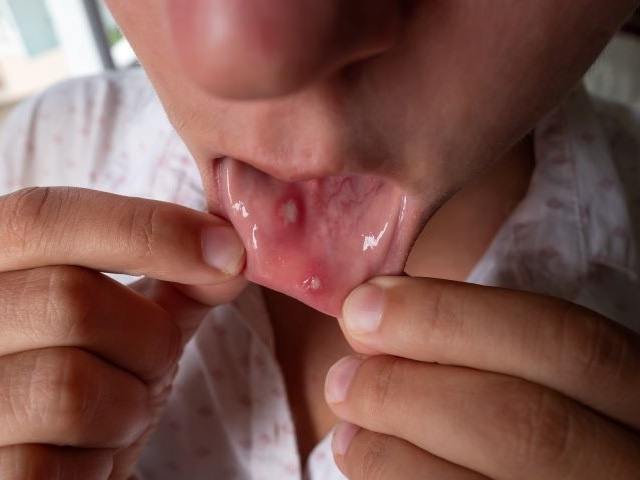
Czy opryszczka może się pojawić na języku?
Tak.
Czy częste wyskakiwanie opryszczki może oznaczać niedobory w organizmie?
Nawroty opryszczki są związane ze stanami zmniejszonej odporności i niektóre niedobory mogą temu sprzyjać, np. witaminy B12 (i innych witamin z grupy B), witaminy D, cynku, żelaza.
Dlaczego stres wywołuje opryszczkę?
Stres obniża odporność, a stany zmniejszonej odporności sprzyjają reaktywacji wirusa herpes.
Dlaczego miesiączka powoduje reaktywację wirusa HSV?
Menstruacja i okres ją poprzedzający (po owulacji) jest okresem zmniejszonej odporności, co się wiąże z hormonami, czyli zwiększonym stężeniem progesteronu, a także często gorszą jakością snu, samopoczucia psychicznego (stresem), a w takich okresach dochodzi do reaktywacji HSV.
Czy wiadomo, dlaczego ekspozycja na silne światło słoneczne wywołuje opryszczkę?
Promieniowanie UV tymczasowo osłabia odporność skóry, wysuszą ją i powoduje stres oksydacyjny.
Jakie leki mogą sprzyjać występowaniu opryszczki?
Opryszczce wargowej sprzyja zmniejszenie odporności, dlatego leki, które mogą powodować jej wystąpienie to leki immunosupresyjne, czyli zmniejszające aktywność układu odpornościowego, takie jak glikokortykostreroidy, leki biologiczne, leki stosowane u osób po przeszczepieniu narządu, chemioterapia stosowana w leczeniu nowotworów.
Dla kogo wirus HSV jest szczególnie groźny?
Dla noworodków i osób z ciężkim niedoborem odporności.
Czy można się zaszczepić przeciwko wirusowi herpes simplex?
Nie, nie ma szczepienia przeciwko wirusowi opryszczki zwykłej.
Skąd wzięła się nazwa „opryszczka zapaśników”?
Nazwa „opryszczka zapaśników” (ang. herpes gladiatorum) pochodzi od tego, że zakażenie wirusem HSV-1 często występowało u osób uprawiających zapasy oraz inne sporty kontaktowe, w których występują bliski kontakt (skóra-do-skóry) oraz mikrourazy.
Z czym można pomylić opryszczkę narządów płciowych?
W przypadku opryszczki narządów płciowych, w rozpoznaniu różnicowym, którego celem jest ustalenie choroby przez wykluczenie innych o podobnych objawach, lekarz zwykle bierze pod uwagę kiłę, wrzód weneryczny i półpasiec.