Definicja
Piramida Zdrowego Żywienia i Aktywności Fizycznej to graficzna ilustracja kompleksowej idei żywienia i zdrowego stylu życia. Jej celem jest proste, schematyczne wskazanie proporcji pomiędzy poszczególnymi grupami produktów spożywczych, które należy uwzględniać w codziennym jadłospisie osób zdrowych, oraz podkreślenie fundamentalnego znaczenia aktywności fizycznej dla zachowania zdrowia oraz prawidłowego rozwoju.
Od 2011 r. Instytut Żywności i Żywienia (IŻŻ) realizował w Polsce globalną strategię WHO dotyczącą propagowania zdrowego stylu życia i zapobiegania otyłości. W 2019 r. IŻŻ opublikował Piramidę Zdrowego Żywienia i stylu życia dzieci i młodzieży (4–18 lat; ryc. 1), a w 2020 r. Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny (NIZP-PZH) zastąpił analogiczną piramidę dla osób dorosłych zaleceniami zdrowego żywienia, które zostały przedstawione graficznie w formie talerza (ryc. 2).

Ryc. 1. Piramida Zdrowego Żywienia i Stylu Życia dzieci i młodzieży w wieku 4–18 lat opracowana w 2019 roku przez Instytut Żywności i Żywienia (www.ncez.pl [opublikowano za zgodą Narodowego Instytutu Zdrowia Publicznego PZH – Państwowego Instytutu Badawczego])
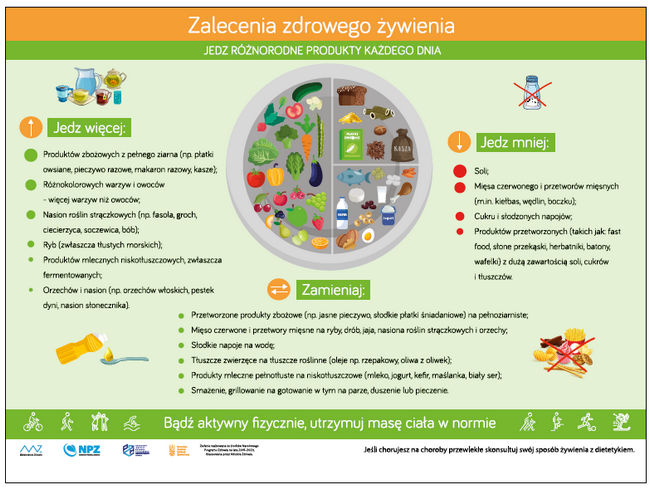
Ryc. 2. Zalecenia Zdrowego Żywienia z 2020 r. dla młodzieży i dorosych w postaci wzorcowego talerza opracowane przez Instytut Żywności i Żywienia (www.ncez.pl [opublikowano za zgodą Narodowego Instytutu Zdrowia Publicznego PZH – Państwowego Instytutu Badawczego])
Zasady zdrowego żywienia
Omówienie zaleceń i zasad dotyczących żywienia przedstawionych w formie graficznej (piramida, talerz) powinno być elementem edukacji żywieniowej podejmowanej przez lekarza lub dietetyka w czasie każdej wizyty dzieci i młodzieży w ramach profilaktyki chorób cywilizacyjnych, a zwłaszcza u pacjentów z chorobą dietozależną. Analiza żywienia i edukacja żywieniowa są również obowiązkowym elementem bilansów zdrowia dziecka.
Podstawowe zasady zdrowego żywienia związane z Piramidą Zdrowego Żywienia i Aktywności Fizycznej:
- spożywanie posiłków regularnie co 3–4 h – dzieci i młodzież zazwyczaj 5 posiłków/d, dorośli 4–5 posiłków/d;
- spożywanie warzyw i owoców jak najczęściej i w jak największej ilości (co najmniej połowę tego, co je się przez cały dzień); należy pamiętać o właściwych proporcjach – 3/4 warzyw i 1/4 owoców;
- spożywanie produktów zbożowych, zwłaszcza pełnoziarnistych;
- wypijanie odpowiedniej ilości mleka dziennie (dzieci i młodzież co najmniej 3–4 szklanki, dorośli co najmniej 2 duże szklanki); mleko można zastąpić naturalnymi fermentowanymi napojami mlecznymi, tj. jogurtem, kefirem, maślanką, oraz – częściowo – serem;
- ograniczenie spożycia mięsa – zwłaszcza czerwonego i przetworzonych produktów mięsnych (dorośli do 0,5 kg/tydz.); spożywanie ryb, nasion roślin strączkowych i jaj;
- ograniczenie spożycia tłuszczów zwierzęcych – należy je zastąpić tłuszczami roślinnymi;
- unikanie cukru, słodkich napojów i słodyczy – należy je zastąpić owocami i orzechami;
- niedosalanie potraw i kupowanie produktów z małą zawartością soli; unikanie słonych przekąsek i produktów typu fast food; używanie ziół – zawierają cenne składniki i poprawiają smak;
- picie wody do posiłku i między posiłkami (≥1,5 l/d dla nastolatków i dorosłych);
- niespożywanie alkoholu;
- dbanie o odpowiedni poziom aktywności fizycznej.
Wielkość porcji wybranych produktów – tab. 1 (p. także tab. 1 w „Żywienie dzieci po 2. roku życia”).
| Tabela 1. Przykłady porcji produktów spożywczych dla nastolatków i osób dorosłycha | |
|---|---|
| Produkt/grupa | Rodzaj produktu i wielkość na 1 porcję |
| warzywa | bardzo duże (np. dynia) – plaster
duże (np. cukinia, kabaczek, bakłażan, brokuł, kalafior) – 1/2 sztuki średnie (np. ziemniak, pomidor, papryka, marchew, ogórek, burak) – 1 sztuka małe (np. rzodkiewka, pomidorki koktajlowe) – 10–15 sztuk bardzo małe (np. groszek zielony, kukurydza, kapary) – 1/2 szklanki liściaste (np. sałata, szpinak, botwina) – 4–5 liści gotowane (np. włoszczyzna pokrojona w kostkę) – 1/2 szklanki rozdrobnione, tarte (np. surówka z kapusty, tarta marchewka) – szklanka kiełki – 1 szklanka sok warzywny niesolony – 1 szklanka zupa – 1 talerz |
| owoce | bardzo duże (np. arbuz) – 1 plaster
duże (np. grejpfrut, melon, ananas) – 1/2 sztuki średnie (np. jabłko, gruszka, banan, brzoskwinia, pomarańcza) – 1 sztuka małe (np. nektarynka, mandarynka, kiwi, morela, śliwka) – 2–3 sztuki bardzo małe (np. winogrona, czereśnie, wiśnie, truskawki) – 1/2 szklanki drobne (np. jagody, maliny, jeżyny, żurawiny, borówki, porzeczki) – 1 szklanka sok świeżo wyciskany (100% bez dodatku cukru) – 1 szklanka suszone (np. rodzynki, żurawina) – 1/4 szklanki przetwory (np. w syropie, dżemy, konfitury, galaretka, sorbet) – 1/4 szklanki |
| zboża i produkty zbożowe | kromka chleba pełnoziarnistego
bułka (kajzerka, grahamka) 1/2 szklanki ugotowanego ryżu, makaronu, kaszy 1/3 szklanki płatków zbożowych |
| mleko i produkty mleczneb | szklanka mleka krowiego
opakowanie jogurtu (150 ml) szklanka maślanki 1,5 szklanki kefiru 2 cienkie plastry sera żółtego typu gouda lub edam 2 łyżki stołowe sera długo dojrzewającego typu parmezan 1/3 kostki sera typu feta (op. 100 g) kostka sera twarogowego (300 g) 2 opakowania twarożku ziarnistego (2 × 200 g) 2 opakowania serka homogenizowanego (2 × 150 g) |
| mięso, ryby, jaja i rośliny strączkowe | kawałek mięsa lub ryby wielkości dłoni (∼100–200 g;
ryc. 3)
2 plastry wędliny lub szynki 1–2 cienkie kiełbaski 1 jajo strączkowe – 1/2 szklanki |
| tłuszcze jadalne i orzechy | 1 łyżeczka masła, margaryny, oleju, oliwy
1 łyżka majonezu, sosu sałatkowego 1/3 szklanki orzechów wyłuskanych 2 łyżki nasion (sezam, len, dynia, słonecznik) |
| a wielkość porcji dla dzieci młodszych w zależności od wieku – tab. 1 w „Żywienie dzieci po 2. roku życia”
b porcja przeliczona na odpowiednik 300 mg wapnia zawartego w 1 szklance (250 ml) mleka krowiego | |
Warzywa i owoce
Warzywa powinny być stałym składnikiem codziennej diety – są źródłem witamin (zwłaszcza C, β-karotenu i kwasu foliowego) oraz składników mineralnych (m.in. magnezu, potasu i sodu). Podkreśla się także znaczenie błonnika pokarmowego zawartego w warzywach i owocach w zapobieganiu i wspomaganiu leczenia wielu chorób cywilizacyjnych. Większość warzyw i owoców charakteryzuje się dużą zawartością wody w stosunku do masy i objętości świeżych produktów, dzięki czemu – nawet przy spożyciu dużych porcji – ich wartość kaloryczna jest względnie mała.
Stosunek ilości spożywanych warzyw i owoców powinien wynosić 3:1.
1. Warzywa
W jadłospisie powinny się pojawić różnorodne warzywa:
- liściaste – szpinak, sałata rzymska, sałata, cykoria, kapustne (kapusta biała, włoska, pekińska, pak choi, jarmuż, brukselka), seler naciowy oraz natka pietruszki, koperek i szczypiorek, a także kiełki (wyhodowane zgodnie z zasadami higieny produkcji i zalecanym zakresem kryteriów mikrobiologicznych),
- kolorowe – marchew, buraki i boćwina, papryka, dynia, kapusta czerwona, bataty i pomidory,
- inne – pietruszka, seler, ogórki, fasolka szparagowa, cukinia, kabaczki, kalarepka, brokuły, kalafior, bakłażan i szparagi.
Preferuje się spożywanie warzyw surowych lub poddanych krótkotrwałej obróbce termicznej, pozwalającej zachować ich wartość odżywczą oraz smak i konsystencję.
2. Owoce
Poleca się spożywanie owoców:
- świeżych i surowych,
- bogatych w witaminę C – porzeczki, truskawki, poziomki, pomarańcze, maliny, cytryny, grejpfruty, agrest, żurawina, jeżyny, czarne jagody, wiśnie, kiwi,
- innych – borówki, morele, brzoskwinie, nektarynki, śliwki, melon, arbuz, winogrona, awokado, banany, czereśnie, gruszki i ananasy,
- ze skórką lub drobnymi nasionami/pestkami – zwiększa to zawartość błonnika pokarmowego w diecie.
3. Soki
Porcję warzyw lub 0,5–1 porcji owoców można zastąpić porcją świeżo wyciskanego lub przecierowego soku warzywnego albo owocowo-warzywnego. Tak przygotowane soki należy traktować jak element posiłku, a nie napój uzupełniający wodę w organizmie. Pod względem wartości odżywczych świeże warzywa lub owoce są korzystniejszą alternatywą niż przygotowane z nich soki (m.in. mniejszy indeks glikemiczny, mniejsze ryzyko próchnicy, mniejsze spożycie łatwo przyswajanych cukrów). Z tego powodu zarówno wytyczne AAP, jak i Komitetu ds. Żywienia ESPGHAN wskazują, że nie należy podawać soków niemowlętom w 1. roku życia (wyjątkiem są szczególne wskazania kliniczne) i ograniczyć ich spożycie przez dzieci w wieku:
- 1–3 lat do <100 ml/d (p. także „Wprowadzanie pokarmów uzupełniających”),
- 4–10 lat do <150 ml/d,
- >10 lat do <200 ml/d.
Nie zaleca się gotowych napojów i nektarów ze względu na mniejszą wartość odżywczą (sok stanowi tylko część ich składu, a produkty są pasteryzowane, co dodatkowo powoduje straty składników odżywczych) oraz dodatek soli i/lub cukrów prostych. Ponadto spożywanie soków owocowych nie wiąże się z dodatkowymi korzyściami w porównaniu ze spożywaniem owoców, dlatego należy zachęcać dzieci do spożywania całych owoców i prowadzić edukację na temat korzyści płynących z błonnika oraz dłuższego czasu spożywania pokarmów zapewniających porównywalną wartość energetyczną. Nadmierne spożycie soków może prowadzić do zaburzeń stanu odżywienia (nadwagi, niedowagi), biegunki, wzdęć i próchnicy. Ważne jest, aby dzieciom nie podawać soków z butelek ani kubków tzw. niekapków, które pozwalają małym dzieciom na łatwe spożywanie soku przez cały dzień (profilaktyka próchnicy zębów i otyłości). Dzieci nie powinny również otrzymywać soku przed snem.
Zboża i produkty zbożowe
Zboża i produkty zbożowe znajdują się na drugim piętrze piramidy. Są źródłem węglowodanów (w tym nierozpuszczalnego błonnika pokarmowego), białka roślinnego oraz witamin z grupy B. Dostarczają składników mineralnych, takich jak żelazo niehemowe, miedź, magnez, cynk oraz potas i fosfor.Wartość odżywcza produktów otrzymywanych ze zbóż jest uzależniona od stopnia przemiału ziarna. Zaleca się spożywanie produktów razowych i pełnoziarnistych, uwzględniając w jadłospisie:
- pieczywo (pszenne, żytnie, owsiane lub mieszane z domieszką innych zbóż, pseudozbóż i nasion),
- kasze – pszenne (manna, kuskus, bulgur), jęczmienne (pęczak, perłowa, wiejska, kujawska, mazurska) oraz gryczaną, kukurydzianą, owsianą, jaglaną i quinoa,
- mąki (razowe i pełnoziarniste),
- makarony (razowe i pełnoziarniste),
- płatki i otręby (pszenne, jęczmienne, żytnie, owsiane, gryczane, quinoa, teff i amarantus),
- inne zboża i nasiona (np. chia, sezam, mak i len).
W codziennym lub przynajmniej 3-dniowym jadłospisie powinna się pojawić większość powyższych rodzajów produktów zbożowych.
Mleko i produkty mleczne
Stanowią cenne źródło białka o dużej wartości biologicznej oraz wapnia (wyjątkiem jest ser biały [klasyczny twaróg], z którego niemal cały wapń jest wypłukiwany wraz z serwatką podczas procesu produkcji). Są źródłem niektórych witamin z grupy B (głównie B2) oraz rozpuszczalnych w tłuszczach (A i D), a także magnezu, potasu i cynku.
W ramach profilaktyki i kształtowania prawidłowych zwyczajów żywieniowych oraz ze względu na niekorzystny wpływ tłuszczów nasyconych na zdrowie człowieka (w tym dzieci) w codziennej diecie poleca się produkty o zmniejszonej zawartości tłuszczu, np. półtłuste sery twarogowe, mleko i jogurty o zawartości tłuszczu nieprzekraczajacej 1,5% lub 2%. Ograniczenie to nie dotyczy dzieci do ukończenia 3. roku życia, którym poleca się produkty pełnotłuste, jako źródło cholesterolu.
W ciągu doby zaleca się dzieciom i młodzieży spożywanie co najmniej 3 porcji produktów mlecznych (dorosłym zaleca się ≥2 duże szklanki). Spożycie serów podpuszczkowych (żółtych i pleśniowych) podlega ograniczeniom ze względu na dużą zawartość tłuszczów. Dzienna porcja żółtego sera nie powinna przekraczać 30 g (1 plaster).
Wiele mlecznych produktów fermentowanych (jogurty, mleko acydofilne, maślanki i kefiry) ma cechy żywności funkcjonalnej (tzn. wykraczające poza wartości odżywcze) dzięki obecności szczepów żywych bakterii probiotycznych oraz dodatkowi prebiotyków (GOS lub FOS).
Inne źródła białka
Znajdują się na przedostatnim piętrze piramidy. Podstawowymi źródłami pełnowartościowego białka i witamin z grupy B (przede wszystkim B1, B12 i B3) są:
- mięso drobiowe i czerwone,
- ryby,
- jaja,
- rośliny strączkowe.
Produkty z dwóch pierwszych grup są również bogate w żelazo hemowe.
1. Mięso
Obecnie zaleca się ograniczenie udziału mięsa w diecie – ma być dodatkiem do warzyw, a nie podstawowym składnikiem dania. Należy spożywać przede wszystkim chude gatunki mięs: kurczaka, indyka, królika, a jedynie okazjonalnie kaczkę, gęś, perliczkę czy mięso czerwone (wołowe, wieprzowe).
Wskazane jest ograniczenie spożycia mięsa przetworzonego – wędlin, kiełbas, konserw czy pasztetów, oraz mięsa peklowanego ze względu na dużą zawartość sodu w gotowych produktach, niekorzystny wpływ homocysteiny na rozwój procesu miażdżycy oraz ograniczenie ilości spożywanych składników potencjalnie rakotwórczych, które mogą powstawać w mięsie podczas jego obróbki technologicznej.
Porcje mięsa należy zastępować jajami, rybami lub roślinami strączkowymi.
2. Ryby
Zawierają 15–23% białka i są bardzo dobrym źródłem wielonienasyconych kwasów tłuszczowych (LCPUFA), zwłaszcza kwasów omega-3 (EPA i DHA, przede wszystkim ryby morskie). Są dobrym źródłem witamin z grupy B, rozpuszczalnych w tłuszczach witamin A i D oraz fosforu, potasu, magnezu, jodu i fluoru. Zaleca się spożywanie ryb przynajmniej 1–2 razy w tygodniu i wybieranie gatunków, które wiążą się z najmniejszym ryzykiem skażenia metylortęcią (ryc. 3).
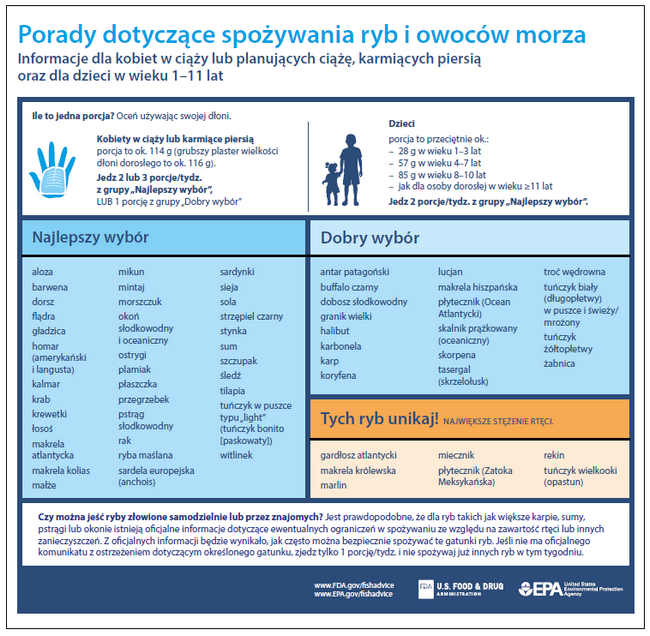
Ryc. 3. Aktualna (2021 r.) ulotka z zaleceniami dotyczącymi spożywania ryb i owoców morza adresowana do kobiet w ciąży, karmiących piersią i rodziców dzieci, opracowana przez amerykańskie Food and Drug Administration i Environmental Protection Agency (przedrukowano za zgodą)
3. Jaja
Jaja są jednym z najbogatszych źródeł białka o dużej wartości biologicznej w diecie, źródłem witamin rozpuszczalnych w tłuszczach (A, D) oraz w wodzie (B1, B2, kwas foliowy), a także pierwiastków śladowych (miedź, mangan, jod, fluor). W żółtku znajdują się cenne kwasy tłuszczowe – oleinowy i linolenowy, oraz lecytyna i kefalina.
Zawartość cholesterolu to 300 mg/100 g jaja, dlatego zaleca się spożycie 4–5 sztuk tygodniowo. Należy w tym uwzględnić także „ukryte” źródła jaj w produktach spożywczych, np. deserach i kremach, makaronach, pasztetach czy w panierce mięs.
4. Rośliny strączkowe
Są źródłem białka, którego zawartość waha się w granicach 20–35% (w soi ~50%), węglowodanów złożonych, a także witamin z grupy B oraz składników mineralnych (żelaza, fosforu i wapnia). Poleca się spożywanie bobu, ciecierzycy, różnych odmian fasoli, groszku zielonego i grochu, lucerny, soi i soczewicy oraz kiełków tych roślin (wyhodowanych i przechowywanych w odpowiednich warunkach, m.in. bezpiecznych mikrobiologicznie).
Oleje roślinne i orzechy
Zajmują ostatnie piętro piramidy. Stanowią źródło jednoi wielonienasyconych kwasów tłuszczowych (PUFA) oraz niezbędnych nienasyconych kwasów tłuszczowych, przede wszystkim z rodziny omega-6, które występują między innymi w olejach: słonecznikowym, kukurydzianym, sezamowym i sojowym. Olej rzepakowy i oliwa z oliwek są bogate w jednonienasycone kwasy tłuszczowe.
Oleje roślinne dostarczają znacznej ilości witaminy E. W Polsce margaryny są obowiązkowo wzbogacane w witaminę A i D.
Orzechy (bez dodatku soli) pojawiły się w zaleceniach polskich po raz pierwszy w 2016 r. Cechują się dużą zawartością tłuszczów, głównie jednonienasyconych kwasów tłuszczowych i PUFA, zawierają także dużą ilość łatwostrawnego białka (~20%) oraz dużo błonnika. Są źródłem witaminy E oraz potasu, fosforu, wapnia, magnezu i żelaza. Zawarte w nich sterole roślinne korzystnie wpływają na funkcjonowanie układu sercowo-naczyniowego, a regularne spożywanie orzechów wiąże się ze zmniejszeniem ryzyka sercowo-naczyniowego w okresie dorosłości, a także umieralności z tego powodu.
Woda
Woda zajmuje szczególną pozycję w piramidzie żywienia. Zaleca się wypijanie co najmniej 1,5 l wody dziennie (dla nastolatków i osób dorosłych; normy spożycia wody dla dzieci zależnie od wieku). W Polsce w odniesieniu do ogólnej populacji nie wskazuje się na preferencje dotyczące rodzaju wody do picia: mineralna (w tym wysoko-, średnio- lub niskozmineralizowana) czy źródlana. Jedynie dla niemowląt i najmłodszych dzieci – zgodnie z wytycznymi polskich ekspertów – zaleca się jako optymalną wodę źródlaną lub naturalną wodę mineralną niskozmineralizowaną (całkowite stężenie soli mineralnych <500 mg/l), ubogosodową, ubogosiarczanową.
Herbata i kawa znajdują się w piramidzie dla dorosłych wśród płynów uzupełniających. Stanowią cenne źródło polifenoli o działaniu przeciwutleniającym. Umiarkowane spożycie kofeiny (100–300 mg/d) zwiększa wydolność umysłową, zmniejsza zmęczenie psychiczne i fizyczne, pobudzając OUN, korę mózgową i ośrodki wegetatywne (oddechowy, naczyniowo-ruchowy). Zaleca się picie herbaty i kawy bez dodatku cukru.
Stężenie kofeiny w filiżance kawy jest uzależnione od rodzaju kawy i sposobu jej przygotowania – przeciętnie wynosi ~60 mg. Kobiety w okresie ciąży lub podczas laktacji powinny ograniczyć spożycie kofeiny do maksymalnie 1 filiżanki kawy lub 2 filiżanek herbaty (czarnej, zielonej lub białej) dziennie.
Napoje roślinne
Intensywna promocja napojów roślinnych na bazie roślin strączkowych (główniej soi, a także grochu lub łubinu), zbóż (owsa, orkiszu, gryki, ryżu, kukurydzy, quinoa, prosa), orzechów (migdałów, orzechów nerkowca lub laskowych, włoskich, kokosa, kasztanów jadalnych) albo konopi siewnych przyczynia się do zwiększania ich popularności, a także postrzegania tych produktów jako prozdrowotnej i bardziej przyjaznej środowisku alternatywy dla mleka krowiego oraz produktów mlecznych. Można spotkać się z przekazem, że są to produkty równoważne mleku i produktom mlecznym, mogące zastępować je także w diecie dzieci i młodzieży. Dane naukowe wskazują jednak, że w przypadku populacji w wieku rozwojowym napoje roślinne nie dostarczają składników odżywczych (w znaczeniu tak ilościowym, jak i jakościowym) w stopniu podobnym do mleka ssaków i produktów mlecznych.
Właściwy termin określający tego rodzaju żywność to napoje roślinne, a nie „mleko” roślinne. Nie zawierają one mleka ssaków, a wytwarzane są przez ekstrakcję wodną, a następnie homogenizację materiału roślinnego w skomplikowanym, wieloetapowym i energochłonnym procesie produkcji przemysłowej. Są żywnością wysoko przetworzoną. Nie są alternatywą dla mleka oraz produktów mlecznych dla dzieci i należy je traktować jako odrębną grupę żywności stosowanej w razie szczególnych wskazań (p. niżej) lub – w przypadku starszych dzieci lub dorosłych – jako dodatkowe urozmaicenie zbilansowanej diety, zgodnie z ich indywidualnymi preferencjami.
Wartość odżywcza napojów roślinnych jest mniejsza niż mleka i produktów mlecznych:
- istotnie mniejsze jest stężenie białka (z wyjątkiem napojów sojowych, w których jest ono podobne), a ponadto białka roślinne albo nie zawierają niektórych aminokwasów egzogennych, albo ich ilość lub proporcja jest nieodpowiednia dla dzieci, co powoduje, że są one w niewielkim stopniu wykorzystywane do syntezy białek ustrojowych (do tej grupy należą przede wszystkim białka produktów zbożowych i suchych roślin strączkowych, w których aminokwasami limitującymi są metionina, lizyna lub treonina);
- przyswajalność wapnia z napojów roślinnych wzbogacanych w ten składnik mineralny jest niepewna i bardzo zróżnicowana – producenci w celu wzbogacania stosują różne związki wapnia, często sole bardzo słabo wchłaniające się z przewodu pokarmowego, biodostępność wapnia z napojów roślinnych jest więc znacząco mniejsza niż z mleka ssaków, w którym wapń występuje w łatwiej przyswajalnym kompleksie z kazeiną w obecności laktozy. Czynnikiem zmniejszającym dostępność wapnia z napojów roślinnych jest także nierozpuszczony lub wytrącony osad soli wapnia gromadzący się na dnie kartonu razem z wytrąconą skrobią, który tworzy niejednorodną zawiesinę w napoju. Dodatkowe czynniki hamujące wchłanianie wapnia to: niekorzystny stosunek wapnia do fosforu, zbyt mała zawartość białka o dużej wartości odżywczej (aminokwasowe limitujące), nieodpowiednie stężenie witaminy C, wysokie pH napojów roślinnych, nadmiar sodu oraz zawartość fitynianów. Jeśli dziecko nie spożywa mleka i produktów mlecznych w odpowiedniej dla wieku ilości, to należy monitorować gospodarkę wapniową, a w razie potrzeby suplementować odpowiednie preparaty wapnia;
- niektóre produkty z tej grupy zawierają ponadto dodatek cukrów łatwo przyswajanych, niezalecanych w diecie dzieci i młodzieży (takich jak: sacharoza/cukier trzcinowy, sok z winogron [mieszanina glukozy i fruktozy], fruktoza, syrop glukozowy, syrop z agawy), dzięki którym zyskują pożądane przez konsumentów cechy sensoryczne, są odbierane jako „smaczne” (zazwyczaj są słodkie), ale nie jest to argument, żeby polecać je w kształtowaniu zdrowych wyborów żywieniowych dzieci i nastolatków, a jeżeli starsze dzieci i nastolatki chcą je spożywać, to należy wybierać produkty bez dodatku cukrów;
- indeks glikemiczny napojów roślinnych dostępnych w sprzedaży jest generalnie większy niż mleka krowiego (mleko krowie pełnotłuste IG = 39, mleko bezlaktozowe IG = 21,5, mleko kobiece IG = 38; spośród napojów roślinnych najmniejszą wartością IG charakteryzują się napoje migdałowy [IG = 30] i sojowy [IG = 27], a największą napoje ryżowe [IG = 85–99]).
Panuje powszechna zgoda, że są to produkty niezalecane dla dzieci w pierwszych 2 latach życia (z wyjątkiem modyfikowanych preparatów mlekozastępczych dla niemowląt na bazie białka sojowego, wskazanych w szczególnych sytuacjach [p. „Produkty zastępujące mleko kobiece”)], których nie należy jednak mylić z napojami sojowymi). Większość towarzystw i instytucji naukowych nie zaleca ich spożywania także dzieciom przed ukończeniem 5. rż., z wyjątkiem szczególnych wskazań medycznych (nietolerancja laktozy lub mleka krowiego) albo diety wegańskiej. W przypadku dzieci w wieku >5 lat opinie są różne, ale generalnie panuje przyzwolenie na ich stosowanie jako elementu urozmaiconego, zbilansowanego jadłospisu (np. w postaci przekąsek), jeśli taka jest preferencja dziecka lub nastolatka, ale nie jako alternatywy dla mleka krowiego i jego produktów (z wyjątkiem wspomnianych sytuacji szczególnych). Napojów roślinnych nie ma jednak wśród żywności zalecanej w Piramidzie Żywienia lub wzorcowym talerzu NZIP-PZH.
Zioła
Kolejnym z zalecanych w codziennej diecie składników są zioła, źródło olejków eterycznych, garbników i saponin. Ich dodawanie do potraw pozwala na redukcję ilości spożywanej soli.
Ograniczenie spożycia cukru oraz soli
W piramidzie zapisano ograniczenia w stosowaniu:
- cukru – jako profilaktykę nadwagi i otyłości oraz próchnicy zębów,
- soli – jako profilaktykę nadciśnienia tętniczego; Polacy stosują 2–3 razy więcej soli niż zalecane 1,9 g/d dla dzieci w wieku 1–3 lat, 2,5–3,75 g/d dla dzieci starszych (4.–18. rż.) oraz 5 g/d dla osób dorosłych.
Zaleca się stopniowe ograniczanie dosalania potraw i wykształcanie u dziecka preferencji do mało słonego smaku oraz zastępowanie soli sodowej solą potasową (ograniczenie spożycia potasu może dotyczyć pacjentów z chorobami nerek lub cukrzycą).
Zaleca się wykorzystywanie w diecie produktów świeżych, które zawierają mniej sodu, oraz wybieranie tych produktów przetworzonych, w których producenci zredukowali ilość soli. Nie wolno zapominać o ograniczaniu ukrytych źródeł sodu w diecie, np. kostek rosołowych, sosu sojowego i niektórych mieszanek przyprawowych zawierających wzmacniacze smaku (glutaminian sodu), a także ketchupu oraz majonezu, ogórków kiszonych, serów, wędlin, przetworów rybnych i pieczywa oraz substancji dodatkowych stosowanych w przetwórstwie spożywczym (benzoesanu sodu, askorbinianu sodu czy polifosforanu sodu).
Zdrowy styl życia
Profilaktyka próchnicy zębów
Wyniki dotychczasowych badań stanu zdrowotnego jamy ustnej dzieci i młodzieży w Polsce jednoznacznie wskazują na zły stan uzębienia. Istotna jest więc edukacja prozdrowotna i profilaktyka próchnicy zębów obejmująca ograniczenie słodyczy oraz innych źródeł łatwo przyswajalnych cukrów w diecie, a także higienę jamy ustnej (płukanie wodą po spożyciu każdego posiłku, regularne mycie zębów po śniadaniu i przed snem, okresowe kontrole stomatologiczne [p. „Zalecenia dotyczące suplementacji diety”]).
Wolne cukry proste występujące w pożywieniu są jednym z głównych czynników odpowiedzialnych za rozwój próchnicy. Stanowią pożywkę dla bakterii obecnych na płytce nazębnej, które w procesie fermentacji przekształcają je w kwasy, obniżając pH w jamie ustnej. Jeśli ekspozycja na kwasy przeważa nad procesami remineralizacji, dochodzi do demineralizacji szkliwa, rozpadu twardych tkanek zęba i do tworzenia się ubytku. Niekorzystne działanie wolnych cukrów obecnych w napojach słodzonych, sokach oraz w miodzie nasila dodatkowo niskie pH tych produktów. Stwierdzono, że ryzyko rozwoju próchnicy znamiennie się zmniejsza, jeśli spożycie wolnych cukrów nie przekracza 5% energii całkowitej dostarczanej w pożywieniu.
Sen
Odpowiednia ilość nieprzerwanego snu oraz jego jakość mają znaczenie dla fizycznego, psychicznego i społecznego funkcjonowania dzieci i młodzieży. Wykazano, że zbyt krótki sen zwiększa ryzyko rozwoju nadwagi i otyłości. Zalecana ilość snu dla dzieci wynosi:- wiek poniemowlęcy (1–3 lat) – 11–14 h/d,
- wiek przedszkolny (3–5 lat) – 10–13 h/d,
- wiek 6–13 lat – 9–11 h/d,
- wiek 14–17 lat – 8–10 h/d.
Zaleca się, aby bezpośrednio przed snem (≥1 h) nie korzystać z urządzeń ekranowych (tj. telewizora, smartfonu, komputera, tabletu itp.), co ułatwia zasypianie i poprawia jakość snu. Należy także zadbać, aby kłaść się spać regularnie, o podobnej porze każdego dnia.
Ograniczenie korzystania z urządzeń ekranowych
Wykazano, że czas spędzany w pozycji spoczynkowej przed urządzeniami ekranowymi (komputer, telewizor, smartfon) sprzyja pojadaniu produktów niezalecanych w codziennym żywieniu, ogranicza aktywność fizyczną oraz zwiększa ryzyko nadwagi i otyłości. Aktualnie zgodnie z wytycznymi WHO zaleca się, aby ograniczyć dzieciom po 5. rż. możliwość korzystania z tych urządzeń w ich czasie wolnym (tzn. poza zajęciami szkolnymi) do maksymalnie 2 h/d, a w wieku 2–4 lat do 1 h/d (im mniej, tym lepiej). Przed ukończeniem 2. rż. dziecko nie powinno natomiast wcale spędzać czasu w pozycji siedzącej przed ekranem.
Aktywność fizyczna
Aktywność fizyczna jest podstawą piramidy zdrowego żywienia i stylu życia, istotnym elementem stymulującym prawidłowy i harmonijny rozwój oraz zmniejszającym ryzyko wielu chorób cywilizacyjnych (m.in. otyłości, sercowo-naczyniowych, cukrzycy typu 2, niektórych nowotworów). Zgodnie z aktualnymi wytycznymi WHO zaleca dzieciom:
- do ukończenia 12 mies. – aktywność fizyczną w ciągu całego dnia na wiele różnych sposobów zależnych od etapu rozwoju, głównie w postaci interaktywnych zabaw na podłodze (np. maty edukacyjne, raczkowanie do zabawek itp.), a w przypadku najmłodszych, jeszcze niemobilnych niemowląt co najmniej 30 min dziennie leżenia w pozycji na brzuchu pod kontrolą opiekuna; należy ograniczyć czas unieruchomienia dziecka w jednej pozycji (w wózku, kołysce, bujaczku, krześle dziecięcym itp.) do maksymalnie 1 h jednorazowo (nie dotyczy okresu snu);
- w wieku 1–5 lat – co najmniej 180 min aktywności fizycznej o zróżnicowanej intensywności w ciągu całego dnia (im więcej, tym lepiej; w tym >3. rż. ?60 min aktywności o umiarkowanej lub dużej intensywności) i ograniczenie czasu unieruchomienia dziecka w jednej pozycji (np. w wózku, kołysce, bujaczku, krześle dziecięcym) do maksymalnie 1 h jednorazowo (nie dotyczy okresu snu);
- >5. rż. – co najmniej 60 min dziennie aktywności fizycznej o umiarkowanej lub dużej intensywności (dłuższy czas daje dodatkową korzyść zdrowotną), z czego większość powinien stanowić wysiłek o umiarkowanej intensywności na poziomie tlenowym (spacer, marsz, zabawa ruchowa, prace domowe, wchodzenie po schodach, spokojna jazda na rowerze lub rolkach itp.), który należy łączyć z aktywnością o większej intensywności (gry zespołowe, bieganie, intensywniejsza jazda na rowerze lub rolkach, pływanie, ćwiczenia siłowe itp.), a 3 razy w tygodniu z wysiłkiem wzmacniającym siłę mięśni i aparatu kostno-stawowego.
Aktywność fizyczna może być jednorazowa (np. seria ćwiczeń, bieganie, gra w gry zespołowe) lub łączona z kilku elementów, dających w sumie ~30 min.
Należy zachęcać rodziców do aktywizowania dzieci w wieku przedszkolnym i wczesnoszkolnym przez łączenie np. drobnych prac domowych z aktywnością fizyczną w formy zabaw ruchowych. W miarę możliwości do szkoły lub przedszkola można chodzić pieszo (lub – w przypadku młodzieży – dojeżdżać na rowerze), wchodzić po schodach zamiast jeździć windą itp. Należy podjąć starania, aby czas wolny spędzany przez rodziców z dziećmi nie ograniczał się do wyjścia na zakupy czy oglądania telewizji, ale został wykorzystany także na wspólne spacery, gry i zabawy ruchowe, jazdę na rowerze, pływanie itp. Każdy rodzaj aktywności fizycznej dziecka jest ważny, gdyż rozbudowuje tkankę mięśniową i poprawia mineralizację kości, a jednocześnie zmniejsza masę tkanki tłuszczowej.
Wybrane piśmiennictwo:
1. American Academy of Pediatrics Committee on Nutrition: Adolescent nutrition. W: Kleinman R.E., Greer F.R. (red.): Pediatric nutrition. American Academy of Pediatrics, Itasca (IL), USA, 2019: 227–2442. American Academy of Pediatrics Committee on Nutrition: Feeding the child. W: Kleinman R.E., Greer F.R. (red.): Pediatric nutrition. American Academy of Pediatrics, Itasca (IL), USA, 2019: 189–226
3. Aydara E.F., Tutuncua S., Ozcelika B.: Plant-based milk substitutes: Bioactive compounds, conventional and novel processes, bioavailability studies, and health effects. J. Funct. Foods, 2020; 70: 103 975
4. Bodnar L.M., Jimenez E.Y., Baker S.S.: Plant-Based Beverages in the Diets of Infants and Young Children. JAMA Pediatr., 2021; 175 (6): 555–556 Brusati M., Baroni L., Rizzo G. i wsp.: Plant-based milk alternatives in child nutrition. Foods, 2023, 12: 1544
5. Całyniuk B., Grochowska-Niedworok E., Białek A. i wsp.: Piramida żywienia – wczoraj i dziś. Probl. Hig. Epidemiol., 2011; 92: 20–24
6. Chalupa-Krebzdak S., Long C.J., Bohrer B.M.: Nutrient density and nutritional value of milk and plant-based milk alternatives. Internat. Dairy J., 2018; 87: 84–92
7. Craig W.J., Fresán U.: International analysis of the nutritional content and a review of health benefits of non-dairy plant-based beverages. Nutrients, 2021; 13: 842
8. Dziechciarz P., Horvath A., Socha P. i wsp.: Cukry w żywieniu dzieci i młodzieży – stanowisko Polskiego Towarzystwa Gastroenterologii, Hepatologii i Żywienia Dzieci. Stand. Med. Pediatr., 2019; 16: 561–570
9. Fidler Mis N., Braegger C., Bronsky J. i wsp.: Sugar in Infants, Children and Adolescents: A Position Paper of the European Society for Paediatric Gastroenterology, Hepatology and Nutrition Committee on Nutrition. J. Pediatr. Gastroenterol. Nutr., 2017; 65: 681–696
10. Harvard T. H. Chan School of Public Health, The Nutrition Source, Department of Nutrition: The Healthy Eating Plate. https://www.hsph.harvard.edu/nutritionsource/healthy-eating-plate/
11. Heyman M.B., Abrams S.A.; Section on Gastroenterology, Hepatology, and Nutrition; Committee on Nutrition: Fruit juice in infants, children, and adolescents: current recommendations. Pediatrics, 2017; 139: e20170967
12. Jarosz M.: Piramida Zdrowego Żywienia i Stylu Życia Dzieci i Młodzieży. Narodowe Centrum Edukacji Żywieniowej, 2019. https://ncez.pzh.gov.pl/dzieci-i-mlodziez/piramida-zdrowego-zywienia-i-stylu-zycia-dzieci-i-mlodziezy-2/
13. Jarosz M., Rychlik E., Stoś K., Charzewska J. (red.): Normy żywienia dla populacji Polski i ich zastosowanie. Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny, Warszawa 2020
14. Książyk J., Szlagatys-Sidorkiewicz A., Toporowska-Kowalska E. i wsp.: Woda i napoje w żywieniu dzieci. Zalecenia Polskiego Towarzystwa Żywienia Klinicznego Dzieci. Stand. Med. Pediatr., 2021; 18: 529–553
15. Lott M., Callahan E., Welker Duffy E. i wsp.: Healthy Eating Research (HER). Consensus Statement. Healthy beverage consumption in early childhood: Recommendations from key national health and nutrition organizations. 2019. https://healthyeatingresearch.org/wp-content/uploads/2019/09/HER-HealthyBeverage-ConsensusStatement.pdf
16. Lott M., Callahan E., Welker Duffy E. i wsp.: Healthy beverage consumption in early childhood: Recommendations from key national health and nutrition organizations. Technical Scientific Report. Healthy Eating Research, Durham, NC, 2019. http://healthyeatingresearch.org
17. Merritt R.J., Fleet S.E., Fifi A. i wsp.: North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition Position Paper: Plant-based milks. J. Pediatr. Gastroenterol. Nutr., 2020; 71: 276–281
18. Narodowe Centrum Edukacji Żywieniowej: Zalecenia zdrowego żywienia (2022). https://ncez.pzh.gov.pl/abc-zywienia/talerz-zdrowego-zywienia/
19. Rachtan-Janicka J.: Piramida Zdrowego Żywienia i Stylu Życia Dzieci i Młodzieży. Stand. Med. Pediatr., 2019; 16: 743–750
20. Rachtan-Janicka J., Horvath A.: Napoje roślinne – niezdrowy marketing czy zdrowa alternatywa dla diety bezmlecznej? Stand. Med. Pediatr., 2019; 16: 226–236
21. Rampersaud G.C., Valim M.F.: 100% citrus juice: Nutritional contribution, dietary benefits, and association with anthropometric measures. Crit. Rev. Food Sci. Nutr., 2017; 57: 129–140
22. Shkembi B.; Huppertz T.: Glycemic responses of milk and plant-based drinks: food matrix effects. Foods, 2023; 12, 453
23. US Food and Drug Administration (FDA): Fish advice. 2021. https://www.fda.gov/media/102331/download
24. Weker H., Friedrich M., Zabłocka-Słowińska K. i wsp.: Stanowisko Komitetu Nauki o Żywieniu Człowieka Polskiej Akademii Nauk w sprawie zasad żywienia dzieci w wieku przedszkolnym (4–6 lat) i wczesnoszkolnym (7–9 lat). Standar. Med. Ped., 2023; 20: 481–503
25. World Health Organization: Guidelines on physical activity, sedentary behaviour and sleep for children under 5 years of age. World Health Organization, 2019. https://apps.who.int/iris/handle/10665/311664; License: CC BY-NC-SA 3.0 IGO
26. World Health Organization: WHO guidelines on physical activity and sedentary behaviour. Geneva: World Health Organization; 2020. https://apps.who.int/iris/bitstream/handle/10665/336656/9789240015128-eng.pdf; Licence: CC BY-NC-SA 3.0 IGO
27. Woś H., Weker H., Jackowska T. i wsp.: Stanowisko Grupy Ekspertów w sprawie zaleceń dotyczących spożycia wody i innych napojów przez niemowlęta, dzieci i młodzież. Standar. Med. Interna, 2010; t. 1: 7–15